RESUMEN
Antecedentes: Los trastornos del espectro de placenta acreta se definen por la implantación anormal del trofoblasto al miometrio o a los órganos vecinos. Casi siempre sobrevienen cuando la placenta se adhiere a una zona pobremente decidualizada de la cavidad uterina que permite que las vellosidades coriales entren en contacto directo con el miometrio. El diagnóstico definitivo es histopatológico al objetivar la ausencia parcial o completa de la decidua basal.
Caso clínico: Paciente de 28 años, con antecedente de 6 embarazos, 3 cesáreas, 2 abortos, en curso de las 12 semanas del embarazo actual. Ingresó al hospital para interrupción voluntaria del embarazo aunque se estableció el diagnóstico de aborto incompleto. Se practicó un legrado evacuador y en ese procedimiento sobrevino un choque hipovolémico que requirió histerectomía. El reporte anatomopatológico de la pieza extraída fue: trastorno del espectro placentario del tipo placenta increta.
Conclusión: El acretismo placentario es una complicación obstétrica grave que pone en riesgo la vida de la paciente. Su incidencia se ha incrementado debido, a su vez, al aumento de la cesárea, que es el principal factor de riesgo. Ese crecimiento determinará que sea más frecuente, incluso en el primer trimestre del embarazo; por ello, en pacientes con factores de riesgo se recomienda la valoración ecográfica exhaustiva, previa a cualquier procedimiento invasivo o, incluso, la interrupción del embarazo.
Palabras clave: Acretismo placentario, miometrio, cesárea, aborto incompleto, aborto electivo, primer trimestre del embarazo, histerectomía, choque hipovolémico
ABSTRACT
Background: Placenta accreta spectrum disorders are defined by abnormal implantation of the trophoblast into the myometrium or adjacent organs. They almost always occur when the placenta adheres to a poorly decidualized area of the uterine cavity, allowing the chorionic villi to come into direct contact with the myometrium. The definitive diagnosis is histopathologic when partial or complete absence of the decidua basalis is observed.
Clinical case: A 28-year-old patient with a history of 6 pregnancies, 3 cesarean sections, 2 abortions, during the 12 weeks of the current pregnancy. She was admitted to the hospital for elective abortion, although a diagnosis of incomplete abortion was made. Evacuative curettage was performed and during this procedure she suffered hypovolemic shock requiring hysterectomy. The anatomopathologic report of the removed piece was: placenta spectrum disorder of placenta increta type.
Conclusion: Placenta accreta is a serious obstetric complication that puts the patient's life at risk. Its incidence has increased due to the increase in cesarean section, which is the main risk factor. This increase will determine that it is more frequent even in the first trimester of pregnancy; therefore, in patients with risk factors, a thorough ultrasound evaluation is recommended prior to any invasive procedure or even termination of pregnancy.
Keywords: Placental accreta, Myometrium, Cesarean section, Abortion, incomplete, Elective abortion, Pregnancy trimester, first, Hysterectomy, hypovolemic shock
ANTECEDENTES
Las anomalías del espectro de placenta acreta representan una complicación grave que pone en riesgo la vida de la paciente. Se trata de una de las principales causas de hemorragia posparto que implica, en conjunto con los estados hipertensivos del embarazo y las infecciones puerperales, un riesgo de muerte materna y de morbilidad extrema.1 La atención segura y efectiva de una paciente con un trastorno del espectro de placenta acreta depende de un diagnóstico oportuno, seguimiento y tratamiento en un centro especializado.2 Su morbilidad se asocia con riesgo elevado de hemorragia masiva, choque hipovolémico, espectro de placenta acreta, necesidad de transfusiones, aumento del intervencionismo obstétrico, eventos tromboembólicos, infección intraabdominal y lesión de órganos vecinos.1
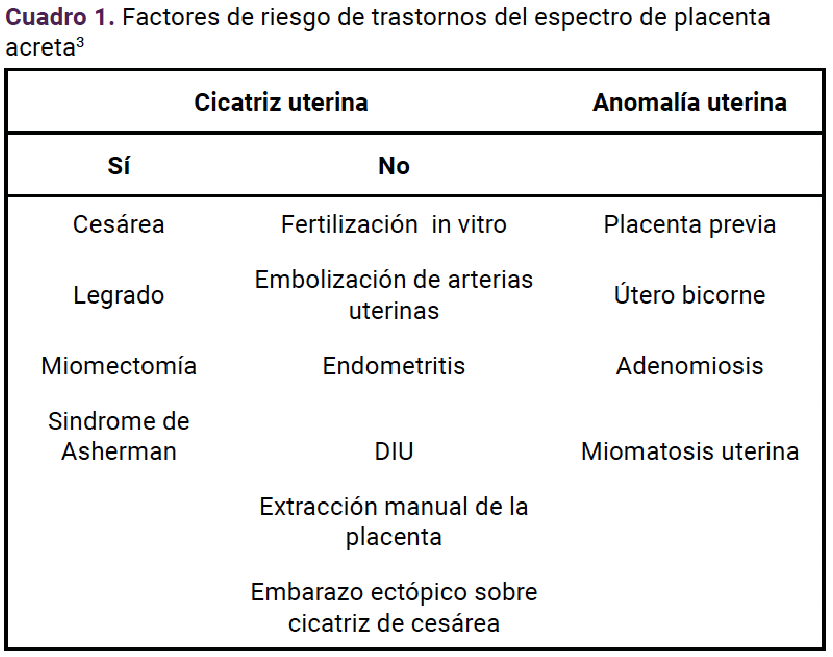
Se han descrito diferentes factores de riesgo de acretismo placentario, entre ellos la combinación de placenta previa, con una o más cesáreas que, en la actualidad, representan la causa principal.3
Los factores de riesgo se dividen en vinculados o no a la cicatriz quirúrgica y a las anomalías uterinas.1 (Cuadro 1) En cuanto a la clasificación del espectro de placenta acreta hoy se utiliza la de FIGO, que describe tres grados según el tipo de invasión de la placenta:
Grado 1: placenta anormalmente adherente (placenta adherente o creta): unida directamente al miometrio sin invadirlo.
Grado 2: placenta anormalmente invasiva (increta): invade el miometrio.
Grado 3: placenta anormalmente invasiva (perctreta) que llega a los tejidos, vasos y órganos pélvicos circundantes.2
El diagnóstico prenatal es de gran relevancia para el tratamiento del acretismo placentario; su sospecha permite una atención interdisciplinaria, decisiva para disminuir o evitar las complicaciones. El diagnóstico, en el primer trimestre, de placenta acreta es complejo en comparación con los dos trimestres restantes4 porque las ecografías de rutina en el primero no suelen enfocarse en la localización e implantación de la placenta.5,6
El hallazgo de un saco gestacional ubicado cerca de una cicatriz en el segmento uterino debe hacer sospechar acretismo placentario. La ecografía obstétrica es de mayor utilidad en el segundo y tercer trimestres por su mayor sensibilidad para el diagnóstico prenatal.7 En el primero la sensibilidad y especificidad son bajas (41 y 88%), en el segundo aumentan a 60 y 83% y a 71 y 88% en el tercero, respectivamente.8
En pacientes en quienes el diagnóstico ecográfico no sea claro o se sospeche placenta increta, lo conducente es la resonancia magnética nuclear; entre las 24 y 30 semanas es cuando el rendimiento es mayor.7 Su sensibilidad y especificidad como estudio aislado para el diagnóstico son menores que los de la ecografía; por eso la resonancia magnética nuclear es un estudio complementario, no diagnóstico.9
CASO CLÍNICO
Paciente de 28 años con antecedentes obstétricos de cinco embarazos: tres cesáreas, un aborto espontáneo y una interrupción voluntaria del embarazo el año anterior: requirió legrado evacuador y tuvo como complicación atonía uterina que se trató con uterotónicos y transfusión de un concentrado de glóbulos rojos.
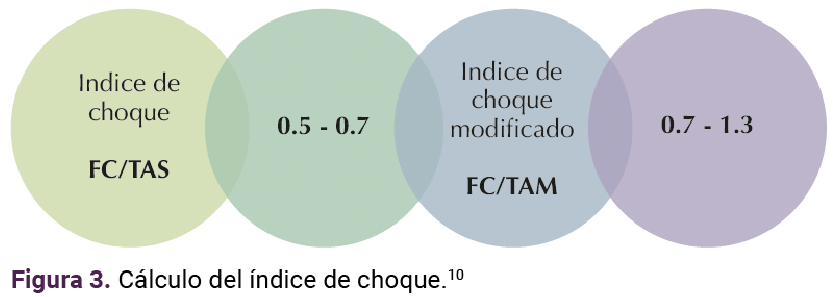
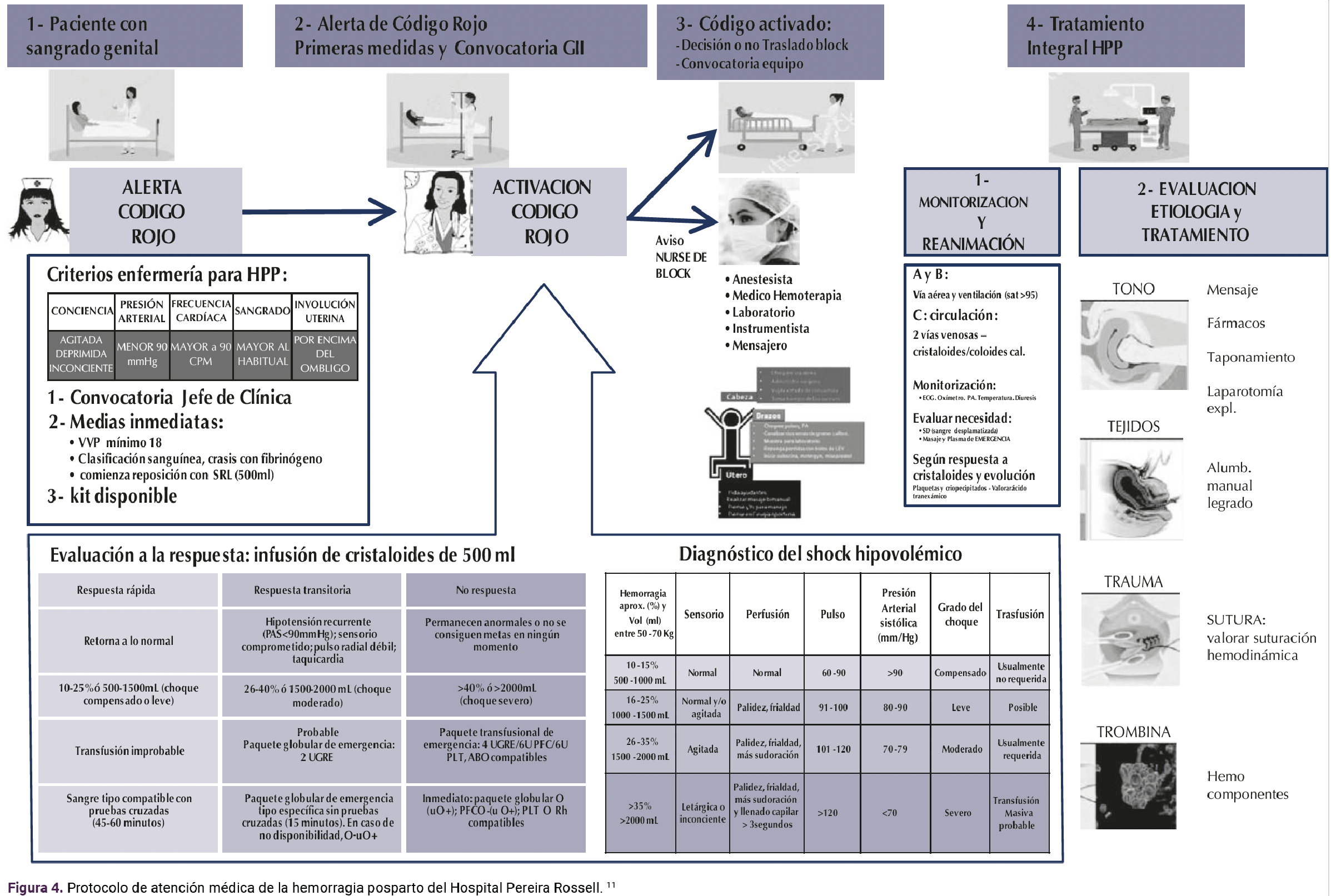
A las 12 semanas del embarazo actual ingresó al servicio de Ginecología para interrupción voluntaria del embarazo. Durante la hospitalización recibió 200 mg de mifepristona y 2 dosis de 800 mcg de misoprostol (8 comprimidos). Con el tratamiento médico se logró la expulsión del feto, no así de la placenta, por lo que se decidió el legrado evacuador complementario. Durante el procedimiento tuvo una hemorragia abundante que no logró cohibirse y rápidamente evolucionó a inestabilidad hemodinámica, con choque hipovolémico, se calculó un índice de choque de 1.5; es decir, choque hipovolémico severo.10 Figura 3
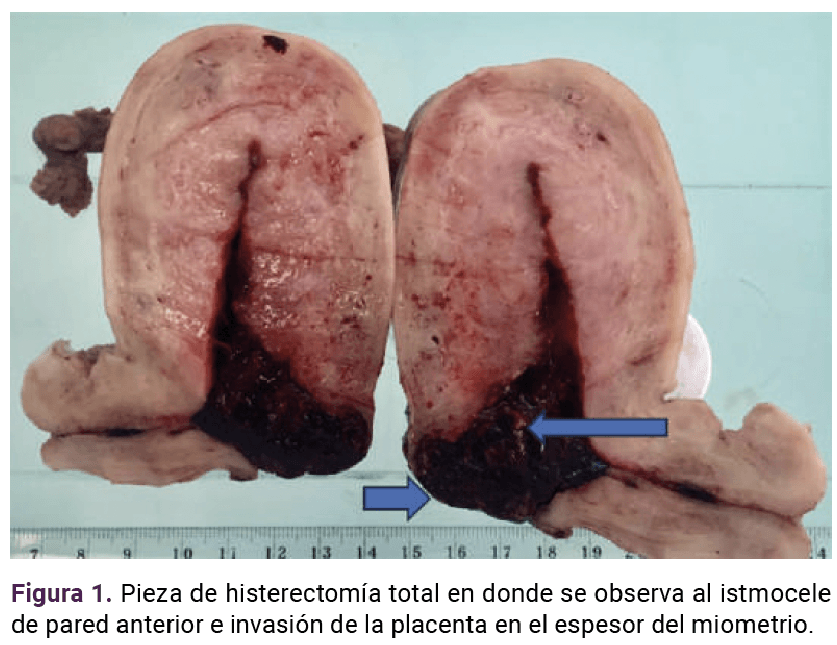
Se activó el código rojo e inició la reposición de hemoderivados (Figura 4).11 Ante la inestabilidad de la paciente se decidió la histerectomía de urgencia (Figura 1), que trascurrió sin contratiempos, salvo la necesidad de tres volúmenes de glóbulos rojos, tres de plasma y uno de plaquetas. Permaneció durante 48 horas en cuidados intensivos, donde evolucionó favorablemente.
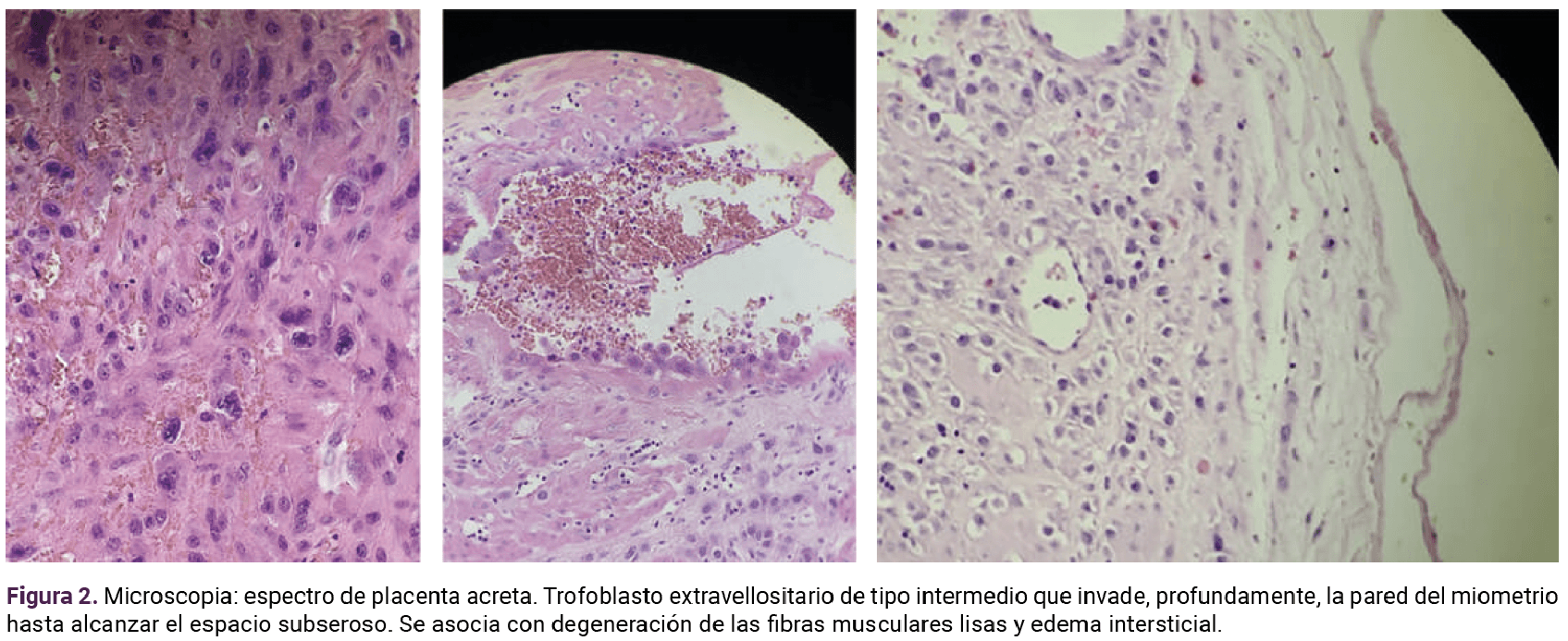
El reporte de los cortes histológicos destacó la marcada reducción de la capa fibrinoide de Nitabuch y el espesor decidual o ausencia de decidua. No se evidenció el espectro de placenta acreta ni de vellosidades coriales.
DISCUSIÓN
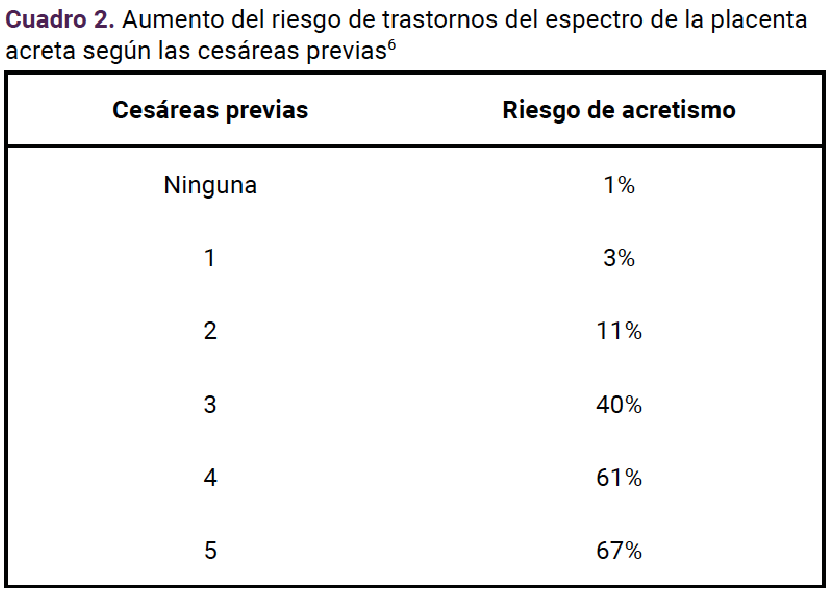
Uno de los principales factores de riesgo del acretismo placentario es el antecedente de una o más cesáreas. Más del 90% de las pacientes con placenta acreta han tenido, al menos, una cesárea. El riesgo de acretismo placentario aumenta de forma exponencial conforme más cesáreas se han tenido (Cuadro 2).6 El espectro de placenta acreta se ha incrementado en todo el mundo y no se revertirá mientras no se limite la práctica de la cesárea a las indicaciones precisas establecidas en las guías de práctica clínica.1
En tiempos recientes se ha registrado un aumento alarmante de la cesárea, lo que es preocupante porque ésta no solo expone a la paciente a riesgos intraoperatorios, sino que incrementa el riesgo de afecciones obstétricas graves, entre ellas el espectro de placenta acreta en futuros embarazos.1,2 Nunca estará de más reiterar que la forma más segura para el nacimiento, siempre y cuando la situación clínica lo permita, sigue siendo el parto.1
En la paciente del caso, el antecedente de tres cesáreas aunado al itsmocele aumentó el riesgo.2,8 Si bien hay pocos casos reportados de acretismo placentario en el primer trimestre del embarazo, en todos ellos las pacientes tienen uno o más factores de riesgo.2,8 El acretismo placentario representa, en Uruguay, la segunda causa de histerectomía obstétrica.12 Clínicamente puede manifestarse con metrorragia en la primera mitad del embarazo o con una pérdida sanguínea masiva durante el aborto quirúrgico,12 como sucedió en la paciente del caso, que llegó al choque severo (1.5) según el Índice de Choque Modificado que es una variante definida por la frecuencia cardiaca y la presión arterial media.10 El corte reportado (menos de 0.7 y mayor de 1.3) como mejor predictor de mortalidad que el índice de choque convencional es el Índice de Choque Modificado, que se ha correlacionado con mortalidad cuando es superior a 1.8.10
El diagnóstico de acretismo placentario se establece con base en el estudio anatomopatológico.12 De acuerdo con los criterios histopatológicos, el elemento principal que lo define son las vellosidades coriales y el trofoblasto extravellositario en contacto directo con fibras musculares lisas, sin interposición de la capa decidual.12
En el lecho placentario de capa basal es habitual que el trofoblasto intermedio y el sincitiotrofoblasto estén en contacto con fibras musculares; este hecho es normal y no implica acretismo.12 A pesar de ello, en ausencia de vellosidades coriales, el trofoblasto extravellositario en posición profunda o muy profunda, como en la paciente del caso, estaría incluido en el concepto de acretismo, conforme a lo que se señala en los criterios de clasificación y guías de reporte de las alteraciones del espectro de placenta acreta.12
En un trabajo de análisis de embarazo temprano en cicatriz de cesárea, Timor-Tritsch y su grupo observaron, en 10 de 37 casos, solo trofoblasto extravellositario en plano profundo, sin vellosidades.13 Puesto que las células de trofoblasto intermedio pueden tener similitud con la morfología epitelioide de las células estromales decidualizadas, se efectuó la inmunomarcación con anticuerpos anti-pan citoqueratina (AE1-AE3), factor de transcripción GATA3 y lactógeno placentario, cuyos resultados evidenciaron una fuerte expresión positiva con la que se confirmó el diagnóstico de acretismo placentario en la paciente del caso.14
En las pacientes con dos o más cesáreas, la búsqueda de elementos ecográficos que orienten al diagnóstico debe ser exhaustiva.15,16 En un estudio de Ballas y su grupo,16 en la ecografía del primer trimestre se describen los hallazgos sugerentes de acretismo: interfase miometrio placenta irregular, zonas placentarias anecoicas, implantación baja del saco gestacional, placenta previa, flujo lacunar difuso en el parénquima, hipervascularidad en la interfase vejiga-serosa, y complejos venosos subplacentarios con los que se estima una sensibilidad del 82.4% y especificidad del 96.8%.15,16,17
En este reporte destaca la importancia de la interrupción del embarazo en condiciones seguras.18 En Uruguay disminuyeron las muertes maternas de manera paulatina y significativa.18,19 El aborto era responsable del 40% de las muertes maternas antes de que se implantaran las estrategias contra el aborto inseguro.18 Disminuyeron al 8% en los primeros 10 años desde su implementación.19 En términos generales, en los últimos 25 años Uruguay ha tenido una importante disminución de la mortalidad materna.18,19,20
CONCLUSIÓN
El acretismo placentario es una complicación obstétrica grave que pone en riesgo la vida de la paciente. Su incidencia se ha incrementado debido, a su vez, al aumento de la cesárea, que es el principal factor de riesgo. Ese crecimiento determinará que sea más frecuente, incluso en el primer trimestre de embarazo; por ello, en pacientes con factores de riesgo se recomienda la valoración ecográfica exhaustiva, previa a cualquier procedimiento invasivo o, incluso, la interrupción del embarazo.
Agradecimiento
A la colaboración de los especialistas del servicio de Anatomía Patológica del Hospital Pereira Rossell, Montevideo, Uruguay.
Referencias
- López M, Masoller N, Izquierdo N, et al. Anomalías placentarias: placenta previa placenta accreta vasa previa. Clinc Barcelona 2012; 2-6. https://fetalmedicinebarcelona.org/wp-content/uploads/2024/03/Placenta-previa-placenta-accretta-vasa-previa.pdf
- Jauniaux E, Ayres-de-Campos D, Langhoff-Roos J, et al. FIGO classification for the clinical diagnosis of placenta accreta spectrum disorders. J Gynecol Obstet 2019; 146 (1): 20-24. https://doi.org/10.1002/ijgo.12761
- Nicolás-Perea I, Hernández Embry A, Estopiñá Cros N, et al . Rotura uterina por percretismo placentario a las 17 semanas de gestación. Prog Obstet Ginecol 2016; 59 (1): 27-31. https://doi.org/10.1016/j.pog.2015.04.016
- Wang YL, Weng SS, Huang WC. First-trimester abortion complicated with placenta acreta: A systematic review. Taiwan J Obstet Gynaecol 2019; 58:10-14. https://doi.org/10.1016/j.tjog.2018.11.032
- Shah J, Matta E, Acosta F, et al. Placenta percreta in first trimester after multiple rounds of failed medical management for a missed abortion. Obstet Gynecol 2017; 1-6. https://doi.org/10.1155/2017/6070732
- Flores-Rosas EM, Blancas-Camacho DE, Casillas-Barrera M, et al. Placentary acretism in the first quarter of pregnancy as a cause of hypovolemic shock: a case report. Ginecol Obstet Mex 2021; 89 (11): 913-917. https://doi.org/10.24245/gom.v89i11.5584
- Bayona PJ, Jimenez DD. Acretismo placentario, a propósito de un caso y revisión del tema. Biociencias 2014; 9 (1): 59-70. https://revistas.unilibre.edu.co/index.php/biociencias/article/view/2841
- San Martín Matamoros AK, Sánchez González PM, Morales Rodríguez F, et al. Placental accreta in early pregnancies. Case presentation. Clin Invest Ginecol Obstet 2021; 9 (9). https://doi.org/10.1002/ccr3.4615
- Bentancor V, Mendieta L, Sotero G. Placenta percreta con invasión vesical: reporte de caso clínico. Archivos de Ginecología y Obstetricia 2021; 59 (3): 157-246. https://ago.uy/publicacion/1/numeros/15/articulo/placenta-percreta-con-invasion-vesical-reporte-de-caso-clinico
- Pérez Nieto V, Guerrero A, Gutiérrez M, et al. Monitoreo hemodinámico clínico: Regresando a las bases. Boletín científico Intensive Qare: oct. 2019. https://doi.org10.13140/RG.2.2.20161.92005
- Álvarez C, Borbonet B, Borda K, et al. Protocolos clínicos en la maternidad. Atención integral. Departamento Médico Obstétrico, Maternidad Augusto Tourenne, Hospital de la Mujer, Centro Hospitalario Pereira Rossell. https://www.asse.com.uy/contenido/Protocolos-Clinicos-en-la-Maternidad--HPR--Tomo-1-10956
- Hecht JL, Baergen R, Ernst LM, et al. Classification and reporting guidelines for the pathology diagnosis of placenta accreta spectrum (PAS) disorders: recommendations from an expert panel. Mod Pathol 2020; 33 (12): 2382-96. https://doi.org/10.1038/s41379-020-0569-1
- Timor-Tritsch IE, Monteagudo A, Cali G, et al. Cesarean scar pregnancy and early placenta accreta share common histology. Ultrasound Obstet Gynecol 2014; 43 (4): 383-95. https://doi.org/10.1002/uog.13282
- Liu X, Wang G, Huang H, et al. Exploring maternal-fetal interface with in vitro placental and trophoblastic models. Front Cell Dev Biol 2023; 14 (11):1279227. https://doi.org/10.3389/fcell.2023.1279227.
- Silver RM, Branch DW. Placenta Accreta Spectrum. N Engl J Med 2018: 378 (16): 1529-36. https://sci-hub.se/10.1056/NEJMcp1709324
- Ballas J, Pretorius D, Hull A, et al. Identifying sonographic markers for placenta accreta in the first trimester. J Ultrasound Med 2012; 31: 1835-41. https://doi.org/10.7863/jum.2012.31.11.1835
- Li P, Zheng Q, Xiong B, Cai H. Sonographic features of placenta accreta after first-trimester abortion. J Ultrasound Med 2013; 32 (8): 1509-14. https://doi.org/10.7863/ultra.32.8.1509
- D’Antonio F, Timor-Tritsch IE, Palacios, et al. First-trimester detection of abnormally invasive placenta in high-risk women: systematic review and meta-analysis. Ultrasound Obstet Gynecol 2018; 51 (2): 176-83. https://obgyn.onlinelibrary.wiley.com/doi/full/10.1002/uog.18840
- Basso J, Lustemberg C, Quian J, et al. Guía técnica para la interrupción voluntaria del embarazo IVE. Segunda edición corregida. Montevideo, Uruguay, 2016. https://montevideo.gub.uy/sites/default/files/biblioteca/10.guiatecnicaive2daedicion2016msp.pdf
- PAHO, WHO. Health Situation in the Americas: Basic Indicators 2015. https://www.paho.org/en/search/r?keys=Health+Situation+in+the+Americas%3A+Basic+Indicators+2015#gsc.tab=0&gsc.q=Health%20Situation%20in%20the%20Americas%3A%20Basic%20Indicators%202015




