RESUMEN
ANTECEDENTES: El angiofibroma celular de vagina es una tumoración poco frecuente, reportada por primera vez en 1997 por Nucci y su grupo. La clasificación de la Organización Mundial de la Salud establece que el término “angiofibroma celular” incluye este tipo de lesiones en mujeres y hombres debido a que no existen diferencias morfológicas reproducibles entre uno y otro sexo. Debido a su baja frecuencia se carece de datos epidemiológicos sólidos y no está incluido en los registros oncológicos convencionales.
CASO CLÍNICO: Paciente de 19 años, con 35.3 semanas de embarazo, con una tumoración vaginal de rápido crecimiento en coincidencia con el inicio de la gestación. Posterior a la cesárea se procedió a la resección de la tumoración, sin contratiempos. Se obtuvo un recién nacido de término, de 3200 g, APGAR 9-9, Silverman de 0, Capurro de 39 semanas. Al término del procedimiento obstétrico se colocó a la paciente en posición ginecológica y se identificó un pedículo doble, proveniente de la pared posterior de la vagina, a 4 cm del introito vaginal. La tumoración se resecó desde la base de los dos fragmentos de pedículos (10 x 0.6 cm y 4 x 3.3 cm). El reporte histopatológico de la biopsia excisional fue de angiofibroma celular, con bordes libres de lesión tumoral. El estudio inmunohistoquímico informó la existencia de una glicoproteína CD34 positiva y receptores a progesterona positivos en gran parte del componente tumoral.
CONCLUSIÓN: El reconocimiento de este tipo de tumoraciones vaginales es decisivo para evitar diagnósticos erróneos con otras neoplasias de comportamiento más agresivo, como el rabdomiosarcoma botroides o el angiomixoma.
PALABRAS CLAVE: Angiofibroma celular, embarazo, progesterona, neoplasia mesenquimal vulvar
ABSTRACT
BACKGROUND: Cellular angiofibroma of the vagina is a rare tumor first reported in 1997 by Nucci and his team. According to the World Health Organization classification, the term "cellular angiofibroma" applies to this type of lesion in both women and men because there are no reproducible morphological differences between the sexes. Due to its rarity, solid epidemiological data is lacking, and it is not included in conventional cancer registries.
CLINICAL CASE: A 19-year-old pregnant woman with a rapidly growing vaginal tumor that appeared at the beginning of her pregnancy. Following a cesarean section, the tumor was resected without complications. A full-term newborn weighing 3,200 g was delivered with an APGAR score of 9-9, a Silverman score of 0, and a Capurro score of 39 weeks. At the end of the obstetric procedure, the patient was placed in the gynecological position, and a double pedicle originating from the posterior wall of the vagina, 4 cm from the introitus, was identified. The tumor was resected from the base of the two pedicle fragments (10 x 0.6 cm and 4 x 3.3 cm). The histopathological report of the excisional biopsy revealed cellular angiofibroma with free margins. The immunohistochemical study revealed that most of the tumor component was positive for CD34 and progesterone receptors.
CONCLUSION: Recognizing this type of vaginal tumor is crucial to avoiding misdiagnosis with more aggressive neoplasms, such as botryoid rhabdomyosarcoma or angiomyxoma.
KEYWORDS: Cellular angiofibroma, Pregnancy, Progesterone, Vulvar mesenchymal neoplasm
ANTECEDENTES
Los angiofibromas celulares son neoplasias pequeñas (menores de 3 cm) debidamente delimitadas que suelen aparecer en mujeres de 45 a 50 años.1 A la observación macroscópica se aprecian debidamente circunscritas, algunas con una extensión focal hacia el tejido blando circundante que se identifican como lesiones polipoides1 o con aspecto multilobulado.1
Gran parte de las lesiones reportadas se han encontrado en los tejidos blandos superficiales y las menos en la región vulvovaginal, con afectación de la dermis.2 Solo se ha reportado un caso con focos de hemorragia2 y ninguno con focos de necrosis.2 Desde el punto de vista microscópico se caracterizan por dos componentes principales: células fusiformes blandas y vasos de tamaño pequeño a mediano con hialinización mural.3 Las células blandas en forma de huso, que proliferan en un estroma edematoso a fibroso, contienen haces de colágeno tenues, numerosos vasos de paredes gruesas de tamaño pequeño a mediano, a menudo hialinizados, y un componente menor del tejido adiposo.3,4
En la mayoría de los casos el componente de la célula fusiforme es bastante celular con distribución aleatoria por toda la lesión; focalmente forma fascículos cortos y pocas veces con algún patrón particular.5 Las células fusiformes suelen tener núcleos cortos, ovoides, a veces cónicos o poligonales con nucleolos que no siempre se advierten, mientras que su citoplasma es pálido, eosinófilo, con bordes indistintos y mal definidos o procesos dendríticos bipolares.5
La recurrencia se ha reportado a los seis meses posteriores a la extirpación.6 Algunos otros tumores localizados en la región vaginal son sensibles a las hormonas porque expresan receptores de estrógenos o de progesterona.6 Esto podría relacionarse con un posible mecanismo etiopatogénico dependiente de la estimulación hormonal.6
El diagnóstico diferencial se establece con otras lesiones mesenquimatosas vulvares, como el angiomixoma agresivo, angiomiofibroblastoma, lipoma de células fusiformes, tumor fibroso solitario y los tumores de músculo liso.6,7 Se establece con base en las características clínicas, histológicas y por los hallazgos inmunohistoquímicos.7,8
CASO CLÍNICO
Paciente de 19 años, primigesta, con 35.3 semanas de embarazo; acudió a consulta al Hospital de la Mujer debido a la aparición coincidente con la gestación de un tumor vaginal. Antecedentes heredofamiliares: dos tías por la rama materna con cáncer cervicouterino y personales de tabaquismo positivo suspendido al inicio del embarazo y biopsia excisional con resección de una neoplasia mesenquimatosa compatible con rabdomiosarcoma botroides (rabdomiosarcoma). Con control prenatal en su centro de salud, con ingesta de ácido fólico y micronutrientes durante el primer trimestre del embarazo, diagnóstico de infección de vías urinarias a las 22 semanas tratada con un antibiótico por vía oral, no especificado.
Posterior a la resección de la neoplasia mesenquiomatosa experimentó un crecimiento rápido de una tumoración, con aumento importante de volumen (aproximadamente 5 cm). A la exploración física se encontró una tumoración vaginal que ocluía parcialmente la vía vaginal de más o menos 8 cm, indolora al tacto y movilización, lobulada, rosada, de consistencia blanda, sin áreas de necrosis ni isquemia, debidamente epitelizada, sin pérdidas transvaginales asociadas (Figura 1), sin alteraciones fetales demostrables al rastreo ultrasonográfico obstétrico, sin modificaciones cervicales, ni otros datos de urgencia obstétrica.
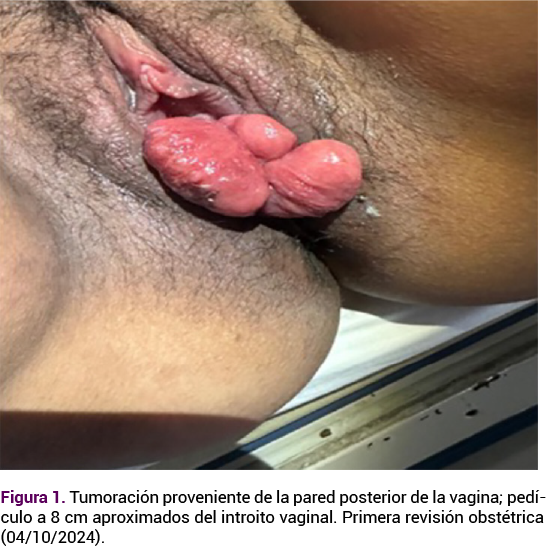
Se citó a las tres semanas para revisión y valoración de la vía de finalización del embarazo y para el tratamiento quirúrgico de la tumoración vaginal. El rastreo ultrasonográfico fetal no reportó alteraciones, ni en el líquido amniótico ni la placenta. A la exploración física se observó un crecimiento importante de la tumoración vaginal (12 cm) que ocluía por completo la vía vaginal, con áreas de necrosis y sangrado escaso. Figura 2
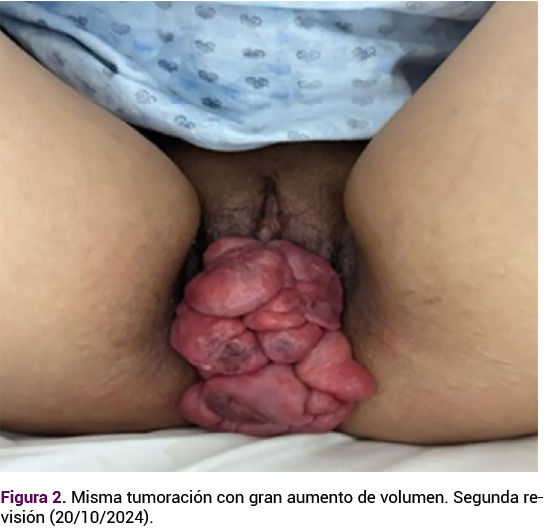
Los estudios de laboratorio (biometría hemática, tiempos de coagulación, química sanguínea, VDRL y VIH negativos) no reportaron alteraciones, al igual que la telerradiografía de tórax, el ultrasonido hepático y los marcadores tumorales.
Posterior a la cesárea se procedió a la resección de la tumoración, sin contratiempos. Se obtuvo un recién nacido de término, de 3200 g, APGAR 9-9, Silverman de 0, Capurro de 39 semanas. Al término del procedimiento obstétrico se colocó a la paciente en posición ginecológica y se identificó un pedículo doble, proveniente de la pared posterior de la vagina, a 4 cm del introito vaginal. La tumoración se resecó desde la base de los dos fragmentos de pedículos (10 x 0.6 cm y 4 x 3.3 cm) (Figura 3). El reporte histopatológico de la biopsia excisional fue de angiofibroma celular, con bordes libres de lesión tumoral. El estudio inmunohistoquímico informó la existencia de una glicoproteína CD34 positiva positivo y receptores a progesterona positivos en gran parte del componente tumoral (Figura 4).
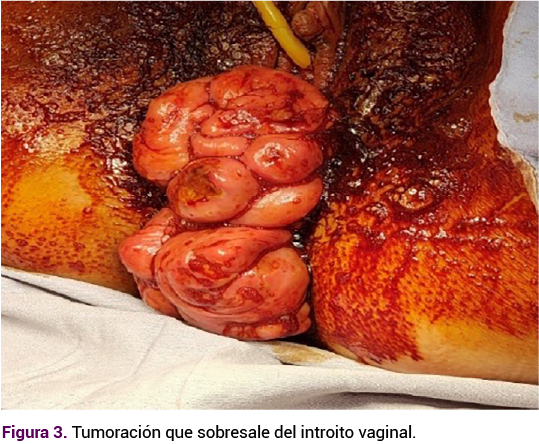
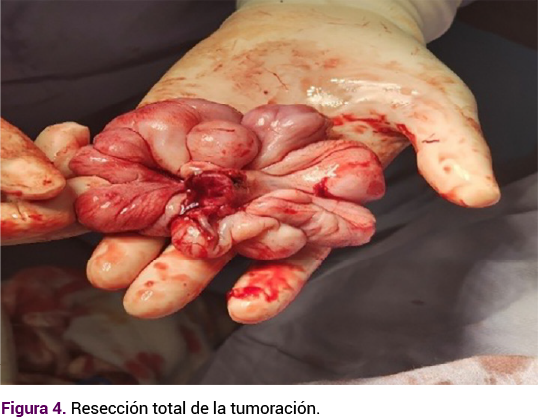
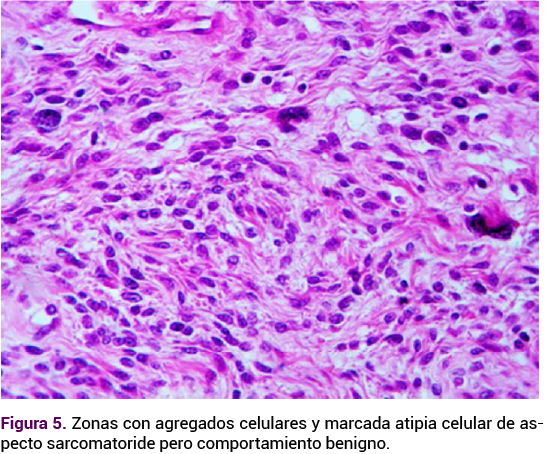
En la especuloscopia posoperatoria no se observó reaparición de la lesión. Figura 5
DISCUSIÓN
De acuerdo con la clasificación de la OMS, el término angiofibroma celular corresponde a las lesiones formadas por células fusiformes con vascularización prominente.8 El angiofibroma es un tumor de origen mesenquimal de frecuencia excepcional, con una media de aparición a los 45 años.8,9 Por lo general afecta el aparato genital femenino y, con menor frecuencia, la vagina y el periné.8,9 En los hombres suele aparecer en el escroto, cordón espermático y región pararrectal.9 Desde el punto de vista clínico, el angiofibroma celular es un tumor con múltiples diagnósticos diferenciales: quiste de Bartholin, quiste de inclusión epidérmica, quiste de conducto de Gardner, fibroma, lipoma, hemangioma y leiomioma.8,9
A la observación microscópica su morfología es amplia.1 Se ha propuesto que estas tumoraciones se originan de una célula precursora estromal que reacciona a sus estímulos hormonales y es capaz de diferenciación mesenquimal multidireccional, incluida la diferenciación fibroblástica, miofibroblástica o lipomatosa.1-10 Esto explica su amplio espectro morfológico y sugiere como posible mecanismo etiopatogénico una franca dependencia de la estimulación hormonal.1-10
Según la OMS, en el angiofibroma celular se observa positividad para la glicoproteína CD34 en 30 a 60% de las células tumorales, con una expresión variable para actina de músculo liso, receptores estrogénicos y de progesterona, lo que apunta a una posible estimulación hormonal.8,9 Se han reportado recurrencias y hasta la actualidad no se han informado metástasis.9
En las mujeres, el angiofibroma celular se localiza predominantemente en la región vulvovaginal,9 mientras que en los hombres es más común en el área inguinoescrotal.11 Su inicio durante el embarazo es excepcional, con muy pocos casos reportados, lo que subraya la rareza de esta neoplasia en contextos gestacionales.11 Es de resaltar el crecimiento acelerado del tumor durante el embarazo, quizá asociado con la estimulación hormonal generada por la placenta y la expresión de receptores hormonales positivos para progesterona en gran parte del componente tumoral.1,9,11
CONCLUSIONES
Debido a la baja frecuencia del angiofibroma celular se carece de datos epidemiológicos sólidos en registros oncológicos convencionales. Sin embargo, su reconocimiento es decisivo para evitar diagnósticos erróneos que lo confundan con otras neoplasias de comportamiento más agresivo, como el rabdomiosarcoma botroides o el angiomixoma agresivo, como sucedió en el diagnóstico inicial de la paciente.
REFERENCIAS
- Ayora M, Ortega R, Ortega P. Características clínico patológicas del angiofibroblastoma vulvar, un tumor inusual del tracto genital femenino. Reporte de caso. Indexia 2021; 1: 3-9.
- Iwasa Y, Fletcher CD. Cellular angiofibroma: clinicopathologic and immunohistochemical analysis of 51 cases. Am J Surg Pathol 2004; 28 (11): 1426-35. https://doi.org/10.1097/01.pas.0000138002.46650.95
- Chen E, Fletcher CD. Cellular angiofibroma with atypia or sarcomatous transformation: clinicopathologic analysis of 13 cases. Am J Surg Pathol 2010; 34 (5): 707-14. https://doi.org/10.1097/PAS.0b013e3181d74bdb
- Nucci MR, Fletcher CDM. Vulvovaginal soft tissue tumours: update and review. Histopathology 2007; 36 (2): 97-108. https://doi.org/10.1046/j.1365-2559.2000.00865.x
- Rodríguez-Ruiz AF, Salazar-Díaz EE, Fierro-Morales JC. Angiofibroma celular mesenquimatoso vulvar: reporte de un caso y revisión bibliográfica. Ginecol Obstet Mex 2020; 88 (10): 713-72. https://doi.org/10.24245/gom.v88i10.4234
- McCluggag WG, White RG. Angiomyofibroblastoma of the vagina. J Clin Pathol 2000; 53 (10): 803. https://doi.org/10.1136/jcp.53.10.803
- McCluggage WG, Perenyei M, Irwin ST. Recurrent cellular angiofibroma of the vulva. J Clin Pathol 2002; 55 (6): 477-479. https://doi.org/10.1136/jcp.55.6.477-b
- Fletcher CDM, Unni KK, Mertens F. Pathology and genetics of tumours of soft tissue and bone. WHO Classification of Tumours, 3 ed. 2002; 5.
- Muñoz MG, Delgado J, Ramos P, Heron S, et al. Angiofibroma celular de vulva: una entidad a investigar. Clin Invertig Ginecol Obstet 2012; 39 (6): 265-67. https://doi.org/10.1016/j.gine.2012.03.005
- Ahmadnia H, Kamalati A, Dolati M, Akhavan RA, et al. Angiofibroma of the vulva. JCMS 2014; 18 (3): 203-205. https://doi.org/10.2310/7750.2013.13130
- Laskin WB, Fetsch JF, Mostofi FK. Angiomyofibroblastomalike tumor of the male genital tract: analysis of 11 cases with comparison to female angiomyofibroblastoma and spindle cell lipoma. Am J Surg Pathol 1998; 22 (1): 6-16. https://doi.org/10.1097/00000478-199801000-00002





