RESUMEN
ANTECEDENTES: La anomalía del tallo corporal es parte del complejo pared-cuerpo-miembro que incluye el defecto de la pared del abdomen. Los órganos intraabdominales están expuestos y contenidos en un saco. La alteración se asocia con deformidades en las extremidades, columna vertebral y ausencia o acortamiento del cordón umbilical.
CASO CLÍNICO: Paciente multigesta de 23 años de edad, con 21 semanas de embarazo, sin antecedentes relevantes ni malformaciones en embarazos previos. La ecografía obstétrica de ingreso reportó un defecto en la pared abdominal central, compatible con extrofia vesical y extrofia vesical y contenido intestinal, aparentemente cubierto por membrana. Hallazgos de probable onfalocele, alteraciones espinales y extrofia vesical (complejo OEIS-extrofia cloacal). El nacimiento del recién nacido fue por parto, a las 22 semanas de gestación, con ruidos cardiacos audibles de bajo tono, con defecto importante en la pared abdominal. El recién nacido falleció a los pocos minutos de vida debido a insuficiencia cardiaca y respiratoria y a las múltiples malformaciones. No se practicaron estudios genéticos, por falta de recursos económicos.
CONCLUSIÓN: La anomalía del tallo corporal es un defecto congénito sumamente raro de la pared abdominal ventral, con muy mal pronóstico intrauterino y al nacimiento.
PALABRAS CLAVE: Anomalía del talllo corporal, defecto de la pared abdominal, cordón umbilical, ecografía obstétrica, insuficiencia respiratoria
ABSTRACT
BACKGROUND: Anomaly of the body stalk is part of the body-wall-limb complex which includes an abdominal wall defect. The intra-abdominal organs are exposed and contained in a sac. The anomaly is associated with limb and spinal deformities and absence or shortening of the umbilical cord.
CLINICAL CASE: 23-year-old multiple gestation patient, 21 weeks gestation, with no relevant history or malformations in previous pregnancies. Admission obstetric ultrasound showed a defect in the central abdominal wall with an image of a bladder on the outside and intestinal contents apparently covered by a membrane. Findings included probable omphalocele, spinal anomalies, and bladder exstrophy (OEIS-cloaca complex). The newborn was delivered at 22 weeks gestation with low audible heart tones and a significant defect in the abdominal wall. The newborn died within minutes of birth due to cardiac and respiratory failure and multiple malformations. No genetic studies were performed due to lack of financial resources.
CONCLUSION: Body stalk anomaly is an extremely rare congenital defect of the ventral abdominal wall with a very poor prognosis in utero and at birth.
KEYWORDS: Limb-Body wall complex, Abdominal wall defect, Umbilical cord, Obstetric ultrasound, Respiratory failure
ANTECEDENTES
La anomalía del tallo corporal es parte del complejo pared-cuerpo-miembro, que incluye el defecto de la pared del abdomen. Los órganos intraabdominales están expuestos y contenidos en un saco. La alteración se asocia con deformidades en las extremidades, columna vertebral y ausencia o acortamiento del cordón umbilical.1,2 Es una anomalía de aparición esporádica y sin alteraciones en el cariotipo.
Existen varias teorías acerca de la etiopatogénesis de esta anomalía; entre ellas destaca la rotura vascular y el desarrollo embrionario con deficiencias, con defectos en los pliegues cefálico, caudal y lateral. El diagnóstico prenatal se establece en la ecografía y para el definitivo es necesario el estudio de la anatomía patológica.1,2,3
CASO CLÍNICO
Paciente multigesta, de 23 años, sin antecedentes relevantes. No recordó haber tenido malformaciones en los embarazos previos. En la ecografía obstétrica de ingreso, a las 22 semanas de gestación, se encontró con movilidad fetal y actividad cardiaca visible, rítmica, registrada en modo TM de 148 latidos por minuto. Al rastreo somático se apreció la acentuación de la curvatura dorsal (cifosis) y una imagen sugerente de disrafismo sacro, con defecto en la pared abdominal central, con imagen de extrofia vesical y contenido intestinal que, aparentemente, estaba cubierto por membrana. Durante el estudio no fue posible apreciar la extensión de las extremidades (siempre flexionadas). El cordón umbilical se advirtió de 3 vasos. Además, hallazgos de probable onfalocele, alteraciones espinales y extrofia vesical (complejo OEIS-extrofia cloacal). Por índice de Phelan el líquido amniótico era de 8.7 cm, de aspecto anecoico. No se apreciaron alteraciones en el sistema nervioso central. La placenta se encontró con adecuada inserción, con proyección anterior, el canal cervical estaba cerrado (4.0 cm).
El nacimiento del recién nacido fue por parto, a las 22 semanas de gestación, con ruidos cardiacos audibles de bajo tono, con defecto importante en la pared abdominal (Figura 1).
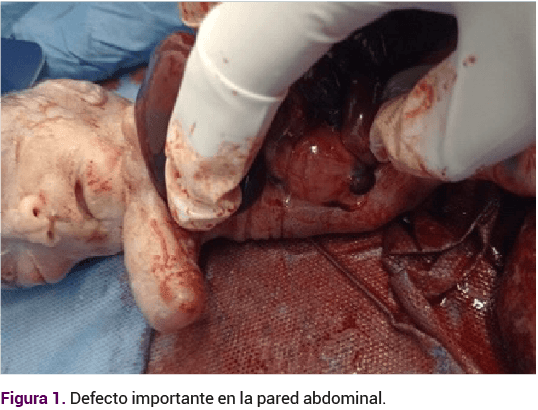
El tórax se encontró hipoplásico, acompañado de evisceración de las asas intestinales y segmento de hígado con adherencia de la placenta en su cara materna, con cordón umbilical de aproximadamente 10 centímetros (Figura 2).
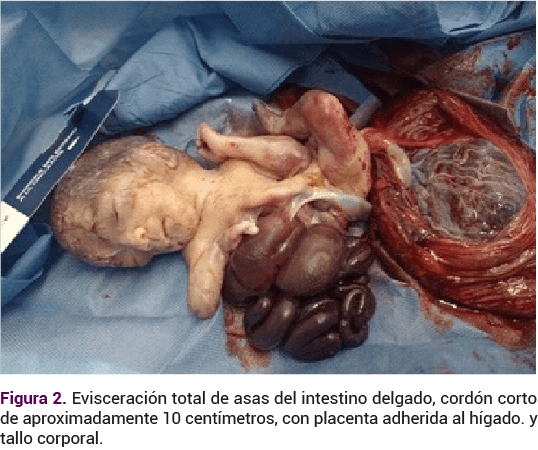
Se observó la escoliosis, con estructura ósea prominente y ano atrésico. La extremidad inferior se advirtió hipoplásica, con pie equino varo. La atención prenatal se centró solo en la madre porque las anomalías del tallo corporal son incompatibles con la vida. El objetivo era lograr el parto pues no había indicaciones maternas para la cesárea. El recién nacido falleció a los pocos minutos de vida debido a insuficiencia cardiaca y respiratoria y a las múltiples malformaciones. No se practicaron estudios genéticos, por falta de recursos económicos.
DISCUSIÓN
El complejo Limb-Body Wall se caracteriza por anomalías en la pared del cuerpo, en la estructura de las extremidades y craneofaciales (acrania, encefalocele o hendiduras faciales). Existen varias teorías acerca de su etiopatogenia entre las que destaca la rotura vascular y el desarrollo embrionario deficiente, con defectos en los pliegues cefálico, caudal y lateral. El diagnóstico prenatal se establece mediante la ecografía y para el definitivo es necesario el estudio de la anatomía patológica.1,2,3
La causa de la anomalía del tallo corporal sigue sin conocerse. A menudo suelen encontrarse anomalías en las extremidades (ausencia o hipoplasia de una extremidad o parte de ella) y escoliosis grave.4,5 Las posibles causas incluyen: un defecto primario en el desarrollo del disco germinal, ruptura temprana del amnios que resulta en bandas amnióticas que ejercen presión mecánica directa sobre el embrión o feto en desarrollo, e interrupción vascular del embrión a las cuatro a seis semanas que resulta en necrosis tisular y desarrollo embrionario por demás anormal.6
En la hipótesis del disco germinal anormal, se cree que la anomalía del tallo corporal representa una falla completa del plegamiento corporal a lo largo de los tres ejes (cefálico, lateral y caudal) durante la sexta semana de la embriogénesis. La cavidad peritoneal conserva su comunicación con la cavidad extracelómica, que se extiende hasta los márgenes de la placenta.7
Si bien es posible que la causa sea heterogénea, con varios o incluso todos los mecanismos patogénicos. Este complejo de anomalías en la pared ventral se ha analizado con una nomenclatura amplia y cambiante con inclusión del complejo de rotura (disrupción) de la banda amniótica, secuencia de rotura del amnios, defecto (o complejo) en la pared del cuerpo de la extremidad y, simplemente, complejo de la pared del cuerpo. En la bibliografía se plantean tres teorías principales para explicar este complejo: rotura temprana del amnios, daño vascular y un defecto intrínseco temprano del embrión en desarrollo. Sin embargo, se discute la probabilidad de desafiar esta hipótesis por encima de la patogénesis porque se dispone del reporte de cuatro pacientes que ilustran el espectro de defectos en la pared central del cuerpo.8
En conclusión, esta asociación de malformaciones se origina en la etapa embrionaria del disco. Algunas de las anomalías asociadas son complicaciones secundarias a la alteración primaria en la embriogénesis.
La prevalencia parece no verse afectada por la edad de los padres o el sexo del feto, aunque algunos estudios han observado una prevalencia ligeramente mayor en varones.8,9 Algunos pacientes con complejo Limb-body wall sí tienen las bandas de constricción pero aún no está claro si ese complejo y la secuencia de bandas amnióticas forman parte del mismo espectro fenotípico, o si son dos trastornos superpuestos. De cualquier manera debe sospecharse en fetos con un defecto masivo en la pared toracoabdominal en la línea media, asociado con anomalías esqueléticas, sobre todo escoliosis grave o lordosis. Según Van Allen y su grupo dos de las siguientes anomalías deberían coexistir para diagnosticar esta alteración: anencefalia-encefalocele con hendiduras faciales, toraco o abdominosquisis o defectos en las extremidades. Sin embargo, no hay consenso acerca de los criterios de diagnóstico para el complejo Limb-body wall. Martínez-Frias define a este complejo como un defecto en la pared abdominal en combinación con un amplio espectro de otras malformaciones importantes.8,9
El saco amnioperitoneal masivo puede contener porciones de los pulmones, corazón, hígado, bazo, intestino, riñones, genitales y vejiga, cualquiera de ellos puede estar ausente o ser anormal (por ejemplo, la estenosis o atresia anorrectal).10
Con respecto a los criterios diagnósticos específicos necesarios para establecer el diagnóstico no hay consenso; por lo general, se establece en el segundo trimestre, aunque también se ha determinado hacia finales del primer trimestre.11,12
A menudo hay defectos graves de reducción de las extremidades y, por lo general, son unilaterales sin preferencia lateral. No está claro si las extremidades inferiores o superiores son las afectadas con más frecuencia. El cordón umbilical está ausente o es extremadamente corto, como sucedió en el feto del caso clínico, y que solo haya dos vasos umbilicales que no forman espirales, mientras recorren la membrana amnioperitoneal.13
El examen de ultrasonido en un feto de 10 semanas demostró una marcada deformidad en su mitad inferior que estaba en la cavidad celómica, y la mitad superior en el saco amniótico. Había un defecto en la pared abdominal, con hernia del hígado e intestino. Las extremidades inferiores estaban deformadas y el cordón umbilical era corto y delgado.14
El oligohidramnios es común en el segundo y tercer trimestre, demostrado en la base de datos Eurocat, el 98.8% de los 252 casos entre 2010 y 2019 se detectaron antes del nacimiento. Sin embargo, el caso aquí comunicado no tuvo disminución de líquido amniótico, por lo que no se considera definitivo establecer un diagnóstico solo utilizando los criterios de Van Allen y colaboradores por lo que sigue sin conocerse el origen y las potenciales causas de este complejo.15
CONCLUSIONES
El complejo Limb-body wall es un defecto congénito extremadamente raro de la pared abdominal ventral, con muy mal pronóstico intrauterino y al nacimiento. Si bien sigue sin conocerse la etiopatogenia con un control prenatal temprano puede prevenirse y brindar asesoría genética para poder decidir el mejor desenlace de la gestación.
REFERENCIAS
- Bohîlţea RE, Tufan CF, Cîrstoiu MM, Dumitru AV, et al. Body stalk anomaly in a monochorionic-diamniotic twin pregnancy - case report and review of the literature. Romanian J Morphol Embryol Rev Roum Morphol Embryol 2017; 58 (4): 1453-60.
- Smrcek JM, Germer U, Krokowski M, Berg C, et al. Prenatal ultrasound diagnosis and management of body stalk anomaly: analysis of nine singleton and two multiple pregnancies. Ultrasound Obstet Gynecol 2003; 21 (4): 322-8. https://doi.org/10.1002/uog.84
- Mathai AM, Menezes RG, Kumar S, Pai MR, et al. A fetal autopsy case of body stalk anomaly. Leg Med 2009; 11 (5): 241-4. https://doi.org/10.1016/j.legalmed.2009.06.004
- Martín-Alguacil N. Anatomy-based diagnostic criteria for complex body wall anomalies (CBWA). Mol Genet Genomic Med 2020; 8 (10): e1465. https://doi.org/10.1002/mgg3.1465
- Van Allen MI, Curry C, Gallagher L. Limb body wall complex: I. Pathogenesis. Am J Med Genet 1987; 28 (3): 529-48. https://doi.org/10.1002/ajmg.1320280302
- Hartwig NG, Vermeij-Keers C, De Vries HE, Kagie M, et al. Limb body wall malformation complex: an embryologic etiology? Hum Pathol 1989; 20 (11): 1071-7. https://doi.org/10.1016/0046-8177(89)90225-6
- Lockwood CJ, Scioscia AL, Hobbins JC. Congenital absence of the umbilical cord resulting from maldevelopment of embryonic body folding. Am J Obstet Gynecol 1986; 155 (5): 1049-51. https://doi.org/10.1016/0002-9378(86)90345-5
- Hunter AGW, Seaver LH, Stevenson RE. Limb-body wall defect. Is there a defensible hypothesis and can it explain all the associated anomalies? Am J Med Genet A 2011; 155A (9): 2045-59. https://doi.org/10.1002/ajmg.a.34161
- Lowry RB, Bedard T, Sibbald B. The prevalence of amnion rupture sequence, limb body wall defects and body wall defects in Alberta 1980-2012 with a review of risk factors and familial cases. Am J Med Genet A 2017; 173 (2): 299-308. https://doi.org/10.1002/ajmg.a.38016
- Bugge M. Body stalk anomaly in Denmark during 20 years (1970-1989). Am J Med Genet 2012; 158A (7): 1702-8. https://doi.org/10.1002/ajmg.a.35394
- Adeleke O, Gill F, Krishnan R. Rare presentation of limb-body wall complex in a neonate: case report and review of literature. AJP Rep 2022; 12 (1): e108-12. https://doi.org/10.1055/s-0042-1744215
- Pappalardo E, Gulino FA, Ettore C, Cannone F, et al. Body stalk anomaly complicated by ectopia cordis: first-trimester diagnosis of two cases using 2- and 3-dimensional sonography. J Clin Med 2023; 12 (5): 1896. https://doi.org/10.3390/jcm12051896
- Russo R, D’Armiento M, Angrisani P, Vecchione R. Limb body wall complex: a critical review and a nosological proposal. Am J Med Genet 1993; 47 (6): 893-900. https://doi.org/10.1002/ajmg.1320470617
- Ginsberg NE, Cadkin A, Strom C. Prenatal diagnosis of body stalk anomaly in the first trimester of pregnancy. Ultrasound Obstet Gynecol 1997; 10 (6): 419-21. https://doi.org/10.1046/j.1469-0705.1997.10060419.x
- Bergman JEH, Barišić I, Addor M, Braz P, et al. Amniotic band syndrome and limb body wall complex in Europe 1980–2019. Am J Med Genet A 2023; 191 (4): 995-1006. https://doi.org/10.1002/ajmg.a.63107





