RESUMEN
ANTECEDENTES: El embarazo heterotópico es una anomalía rara y peligrosa en la que coexisten un embarazo intrauterino y otro extrauterino. La incidencia es menor después de la concepción espontánea, en comparación con embarazos conseguidos mediante técnicas de reproducción asistida.
CASO CLÍNICO: Caso 1: paciente con diagnóstico de embarazo heterotópico tratada de manera oportuna mediante intervención quirúrgica que continuó la gestación intrauterina sin complicaciones. Caso 2: paciente con embarazo heterotópico en quien sobrevino un choque hemorrágico que ameritó la histerectomía de urgencia para control del sangrado.
CONCLUSIÓN: Si bien es común la coexistencia de, al menos, un factor de riesgo, como las técnicas de reproducción asistida, un diagnóstico previo de embarazo ectópico, cirugía tubárica o antecedente de enfermedad pélvica inflamatoria, hay un subconjunto de pacientes en quienes no se registra ninguno de estos. Existe una gama de manifestaciones clínicas que van desde dolor abdominal o pélvico, sangrado vaginal hasta choque hemorrágico. El tratamiento es quirúrgico, con preferencia del procedimiento laparoscópico, sin que la laparotomía no sea una opción.
PALABRAS CLAVE: Embarazo ectópico, embarazo heterotópico, hemoperitoneo
ABSTRACT
BACKGROUND: Heterotopic pregnancy is a rare and dangerous anomaly in which an intrauterine and an extrauterine pregnancy coexist. The incidence is lower after spontaneous conception compared with pregnancies achieved by assisted reproductive techniques.
CLINICAL CASE: Case 1: Patient with a diagnosis of heterotopic pregnancy, who was treated in a timely manner by surgical intervention and who continued the intrauterine pregnancy without complications. Case 2: Patient with heterotopic pregnancy who developed hemorrhagic shock requiring emergency hysterectomy to control bleeding.
CONCLUSION: Although the coexistence of at least one risk factor such as assisted reproductive techniques, previous diagnosis of ectopic pregnancy, tubal surgery or history of pelvic inflammatory disease is common, there is a subset of patients in whom none of these factors are present. Clinical manifestations range from abdominal or pelvic pain, vaginal bleeding to hemorrhagic shock. Treatment is surgical, with a preference for the laparoscopic approach, with laparotomy not an option.
KEYWORDS: Ectopic pregnancy, Hterotopic pregnancy, Hemoperitonum
ANTECEDENTES
La coexistencia de un embarazo intrauterino y otro ectópico se denomina heterotópico. Es una anomalía poco común y potencialmente peligrosa. Si bien la incidencia es baja, estimada en 1 caso por cada 30,000 embarazos espontáneos, en la última década se ha registrado un aumento debido a la aplicación de técnicas de reproducción asistida, reportada ahora en 1 caso por cada 1,000 embarazos.2-5
El diagnóstico de embarazo heterotópico sigue siendo un desafío porque el sangrado vaginal no es común, como consecuencia del embarazo intrauterino viable; por ello, tener en mente siempre los factores de riesgo puede llevar más temprano al diagnóstico oportuno.5,6,7 Los factores de riesgo descritos incluyen: afecciones tubáricas o cirugía tubárica previa, enfermedad pélvica inflamatoria o previo embarazo ectópico.5-8
CASOS CLÍNICOS
Caso clínico 1
Paciente asintomática de 27 años, con antecedentes de cuatro embarazos, dos partos y un aborto. Acudió a Urgencias, luego de advertir una masa anexial en la consulta de seguimiento prenatal de rutina. Se determinó, por ultrasonido, que cursaba las siete semanas y cinco días de embarazo. Carecía de antecedentes quirúrgicos, embarazo ectópico previo, enfermedad pélvica inflamatoria o de técnicas de reproducción asistida.
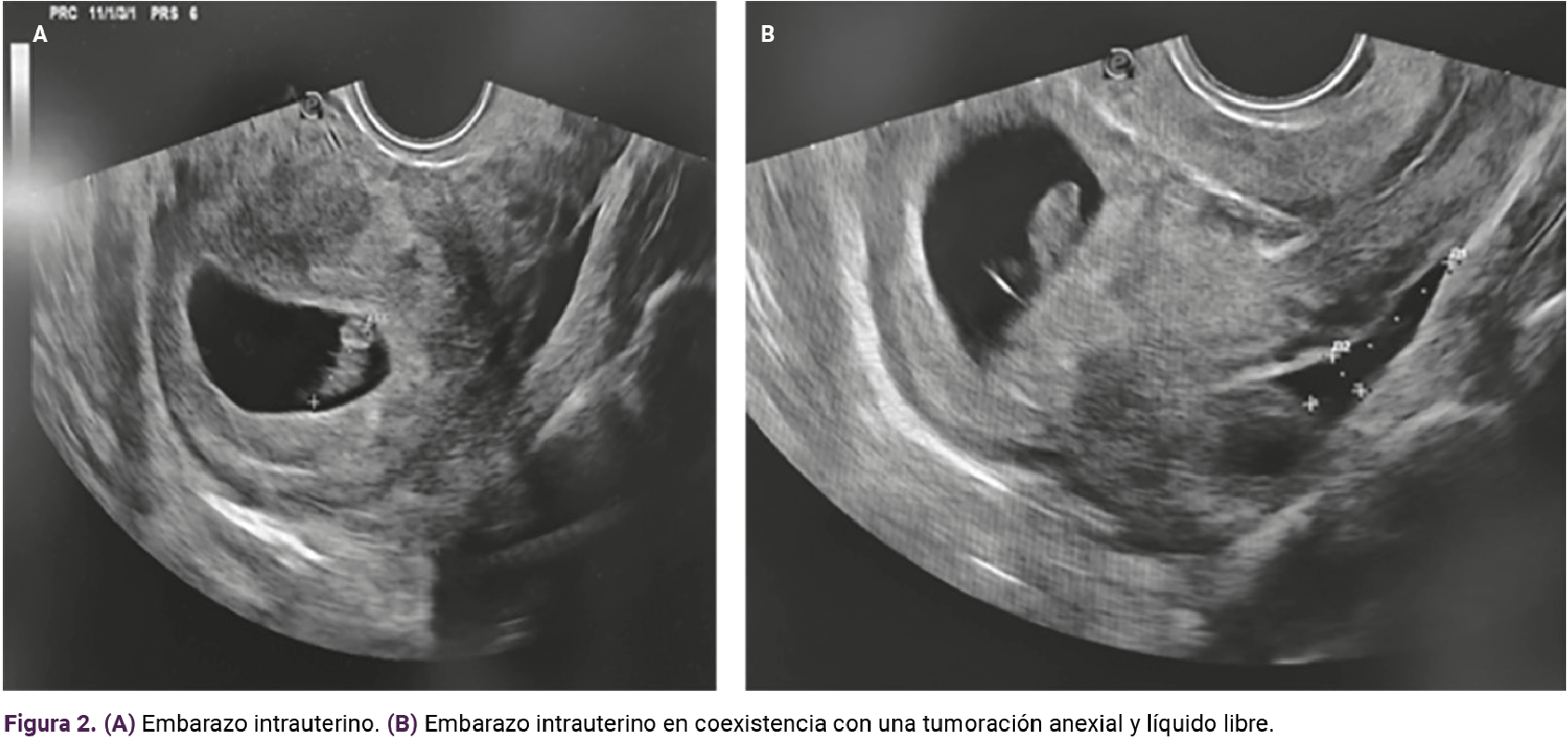
Debido a los hallazgos en la exploración física se decidió la práctica de un ultrasonido transvaginal que puso de manifiesto la existencia de una masa anexial derecha de 3 x 2 cm, con un saco con un embrión con latido cardiaco y longitud cráneo-caudal de 13.3 mm, correspondiente a siete semanas y cuatro días (Figura 1), en simultaneidad con el embarazo intrauterino. Figura 2. A y B
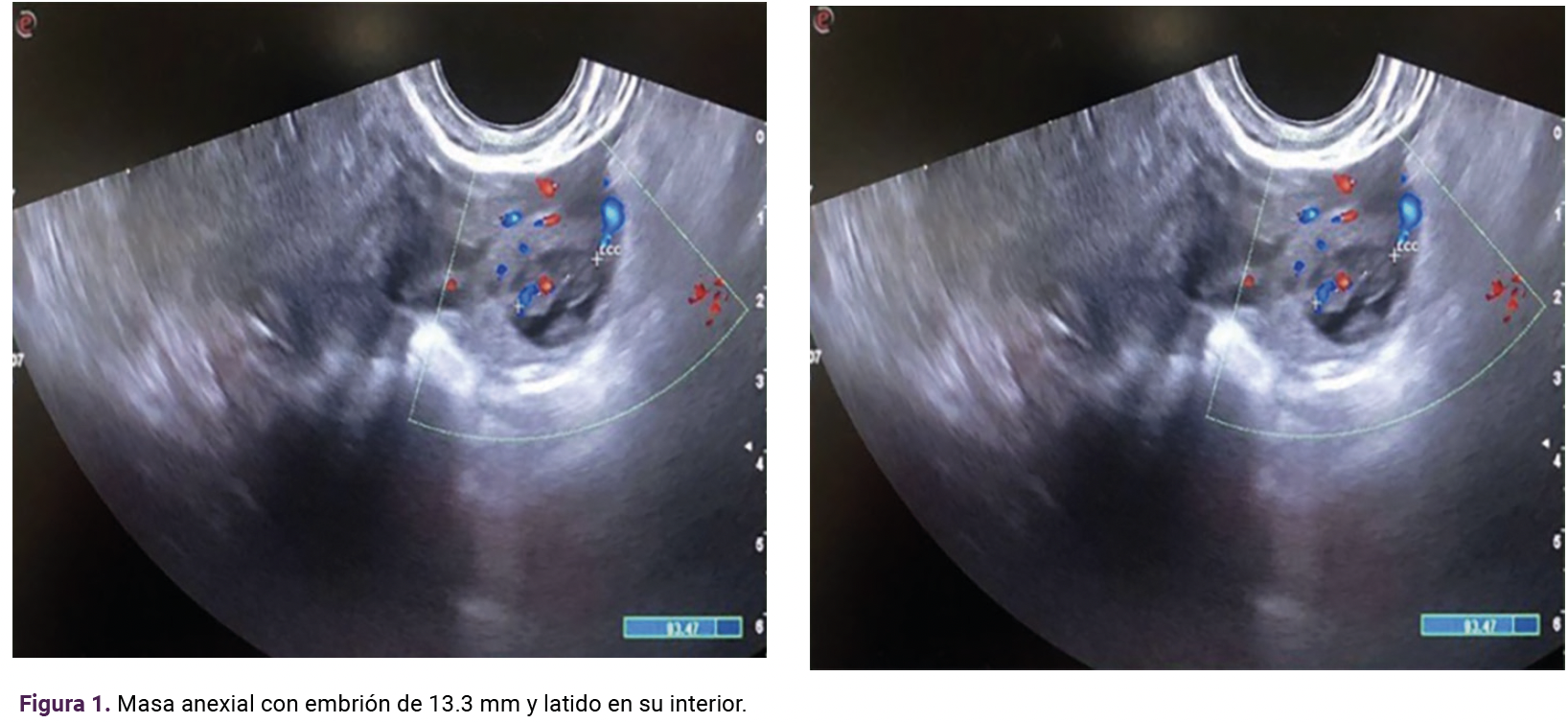
Los estudios de laboratorio reportaron: hemoglobina de 15.4 g/dL, hematocrito del 43.6%, leucocitos de 12,200, plaquetas en 210,000 y β-HCG en 143,544 mUI/mL.
Al encontrarse la paciente en un hospital público, con alto volumen de pacientes y recursos limitados, no se cuenta con un servicio de Laparoscopia disponible las 24 horas del día, por lo que se procedió a la laparotomía exploradora. En el transcurso de la cirugía se encontró una gestación tubárica derecha, sin datos de ruptura por lo que se procedió a la salpingectomía.
La cirugía prosiguió sin complicaciones, con un sangrado estimado en 150 mL. El reporte histopatológico confirmó el embarazo ectópico. La paciente tuvo una evolución adecuada y fue dada de alta al tercer día después de la operación y decidió continuar su seguimiento en una clínica privada, en donde el embarazo finalizó en parto a término.
Caso clínico 2
Paciente de 37 años, con antecedentes de seis embarazos, dos cesáreas y dos abortos quien acudió a Urgencias debido a un dolor abdominal y amenorrea aproximada de ocho semanas. En los antecedentes personales resaltó un embarazo ectópico previo, atendido mediante salpingectomía derecha. Las molestias se iniciaron 24 horas antes de su ingreso, con dolor abdominal, náuseas y vómitos persistentes. Negó sangrado vaginal. En la revisión inicial la paciente se encontró orientada en persona, tiempo y lugar, con presión arterial media de 66 mmHg, sin signos de abdomen agudo.
El ultrasonido transvaginal reportó dos embarazos intrauterinos de aproximadamente 10 semanas, ambos con latido cardiaco. Los estudios de laboratorio iniciales informaron una concentración de hemoglobina de 11.9 g/dL, hematocrito 36.1%, leucocitos de 16,300, plaquetas 262,000 y creatinina 0.93 g/dL.
Una hora después de su ingreso a Urgencias, la paciente experimentó una pérdida súbita de la conciencia. El segundo ultrasonido en cama mostró la existencia de líquido libre. A la exploración física se encontró con dolor pélvico a la palpación y signos de abdomen agudo. Los siguientes análisis de laboratorio informaron: hemoglobina de 6.2 g/dL, hematocrito 18.3%, leucocitos de 15,400, plaquetas de 174,000 y creatinina de 1.07 g/dL. Por lo anterior, se inició la administración de líquidos intravenosos y hemotransfusión.
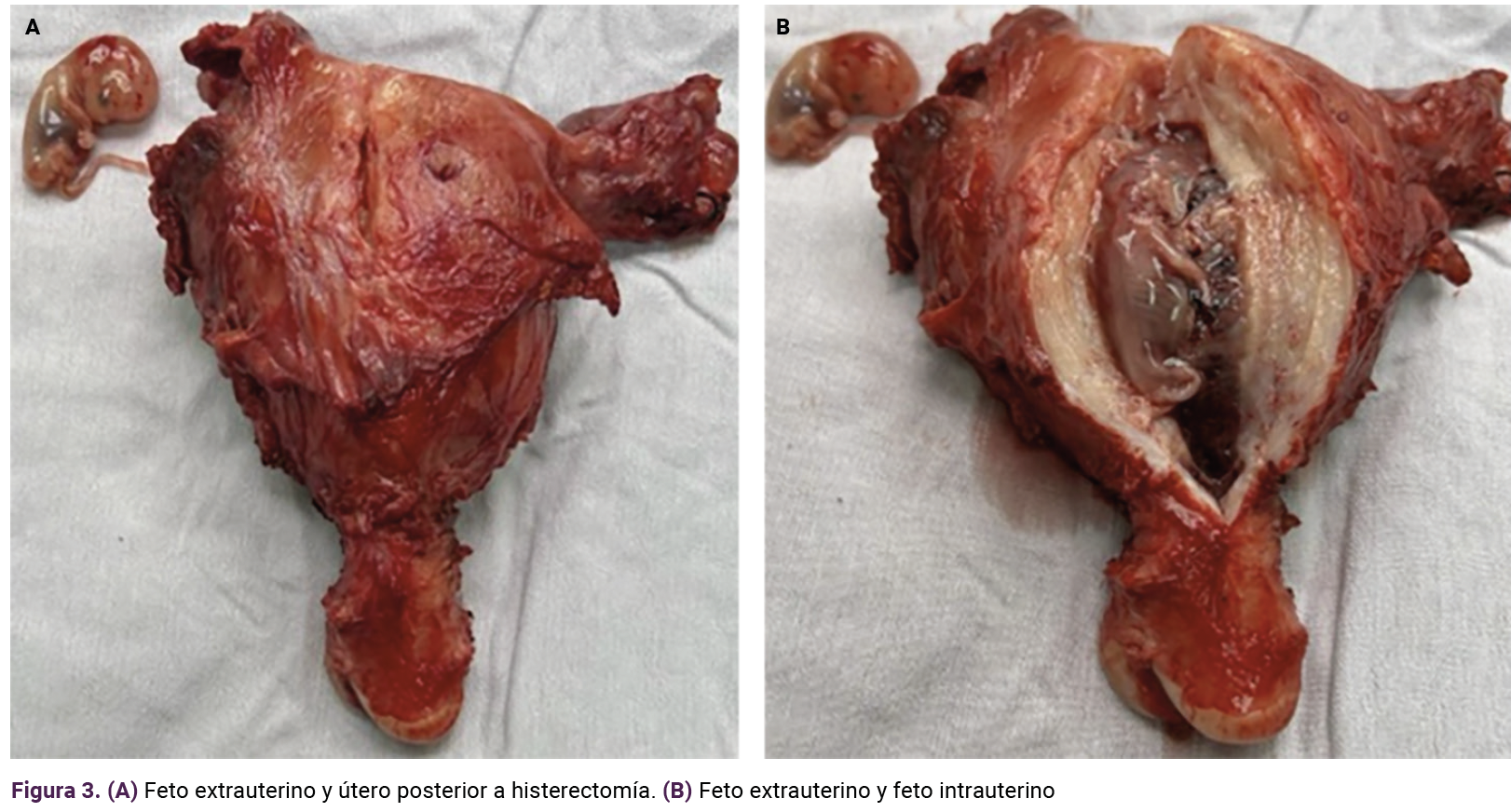
La laparotomía de urgencia evidenció un hemoperitoneo de aproximadamente 1500 cc. Se observó que un embarazo se encontraba en el segmento intersticial de la trompa de Falopio donde, desafortunadamente, evolucionó hasta destruir la integridad del útero junto con la trompa de Falopio izquierda. Debido a la pérdida de sangre se decidió la histerectomía con salpingooforectomía izquierda (Figura 3), que transcurrió sin complicaciones. Su evolución fue satisfactoria y se dio de alta al tercer día después de la cirugía.
MÉTODOLOGÍA
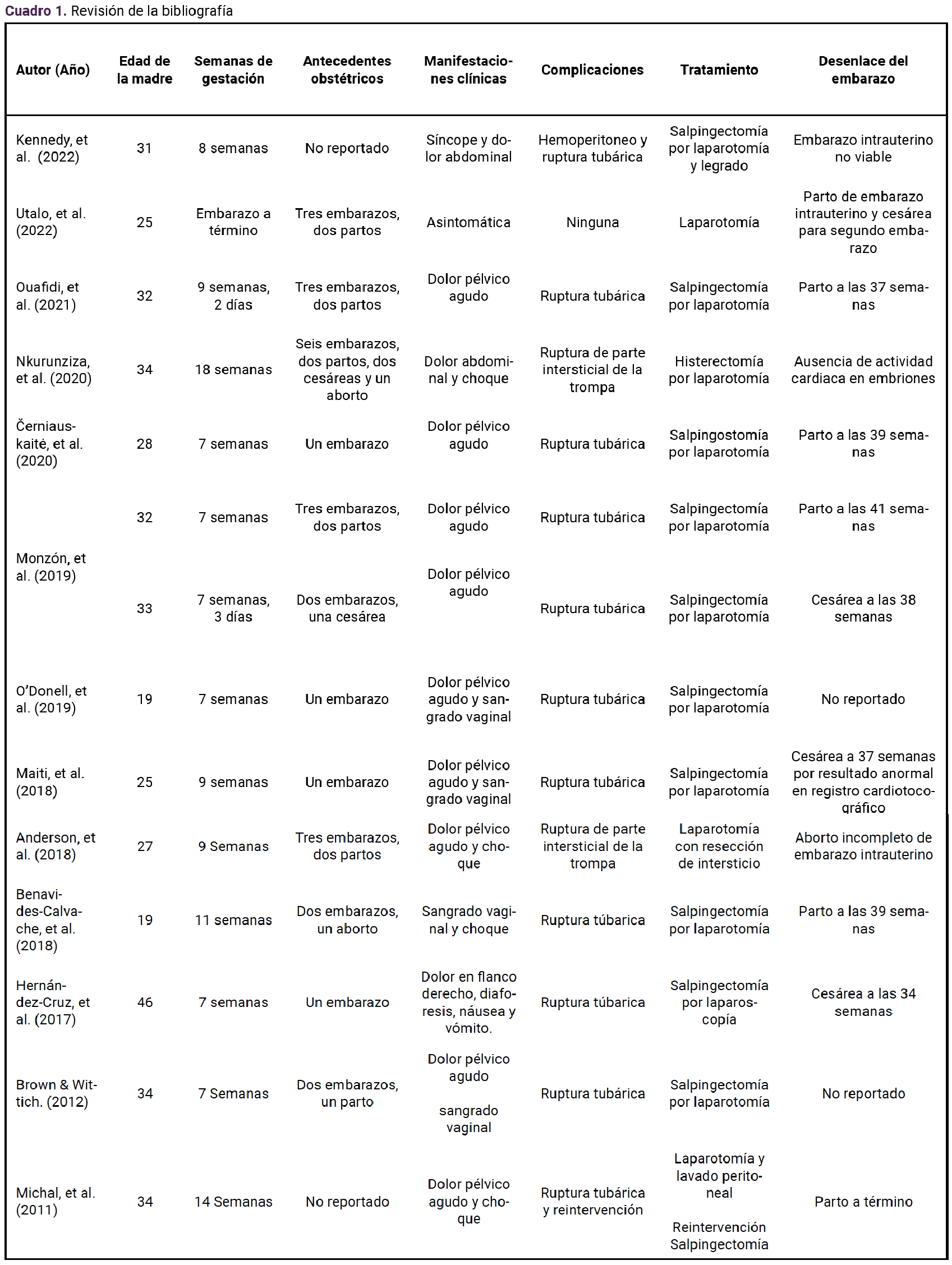
Se efectuó una búsqueda bibliográfica en PubMed con los términos “embarazo heterotópico espontáneo” y se filtró por fecha de publicación de 2010 a 2024. Solo se incluyeron casos de embarazos heterotópicos posteriores a concepción espontánea (Cuadro 1).9-21
DISCUSIÓN
El embarazo heterotópico es una gestación intrauterina que coexiste con un embarazo extrauterino.22 La mayoría de los embriones extrauterinos se ubica en la trompa de Falopio, seguida por el ovario, intersticio, cuello uterino y abdomen.23 En el reporte aquí publicado se comunican: un caso de embarazo extrauterino en la trompa de Falopio y el otro localizado en el segmento intersticial de la salpinge.
Los factores de riesgo asociados con esta anomalía incluyen: la aplicación de técnicas de reproducción asistida, un diagnóstico previo de embarazo ectópico, cirugía tubárica como la salpingectomía, salpingostomía o cirugía reconstructiva; y antecedentes de enfermedad pélvica inflamatoria.24 Se ha propuesto que el 71% de las pacientes con embarazo heterotópico tienen, al menos, un factor de riesgo.25 Sin embargo, las pacientes de esta revisión no tenían factores de riesgo aparentes. Una de las pacientes carecía, por completo, de factores de riesgo, mientras que la otra tuvo un embarazo ectópico previo. Como consecuencia del alto volumen de pacientes y los recursos limitados en nuestro centro, las enfermedades de trasmisión sexual no se prueban sin factores de riesgo, lo que hace imposible detectar enfermedades pélvicas inflamatorias no tratadas ni diagnosticadas previamente; un factor de riesgo importante para esta anomalía. A pesar de ello ninguna tuvo hallazgos quirúrgicos que indicaran una enfermedad pélvica inflamatoria previa.
En ausencia de factores de riesgo y síntomas, el diagnóstico de embarazo heterotópico se vuelve más desafiante. Además, el hallazgo de un embarazo intrauterino hace que el diagnóstico sea aún más complejo porque algunos médicos podrían excluir la revisión de los anexos como parte del tamizaje del primer trimestre.
Los síntomas más comunes del embarazo heterotópico son: dolor abdominal o pélvico, sangrado vaginal y choque hipovolémico debido al hemoperitoneo en embarazos complicados o más avanzados.26 Las manifestaciones clínicas de las pacientes de la revisión representan extremos del posible espectro. Una tenía una masa anexial diagnosticada de manera fortuita, mientras que la segunda experimentó dolor abdominal y choque hemorrágico. De manera similar, las pacientes de esta revisión tuvieron una amplia gama de manifestaciones clínicas. Cuadro 1.
De acuerdo con esta revisión, el diagnóstico se establece, principalmente, durante el inicio del embarazo, cuando la mayoría se diagnosticaron entre las siete y nueve semanas de gestación, con la notable excepción de una paciente que llegó a término.10
El tratamiento de primera línea gestación, laparotomía o laparoscopia. El procedimiento laparoscópico tiene ventajas específicas en comparación con la laparotomía, incluidas el ser mínimamente invasivo, con un tiempo de recuperación más rápido, menor tiempo de operación y pérdida sanguínea menor.26 De los casos encontrados en la revisión, se practicó la laparoscopia a ocho pacientes, en seis de ellas se hizo la salpingectomía, una tuvo una salpingostomía y otra se convirtió a laparotomía. Se practicó la laparotomía en seis pacientes, donde cuatro tuvieron una salpingectomía, otra un embarazo abdominal con la extracción del neonato y la siguiente una histerectomía secundaria a un embarazo con ruptura intersticial.
CONCLUSIÓN
Aunque los embarazos heterotópicos siguen teniendo una incidencia baja, es una anomalía con una gran morbilidad y posible mortalidad, como se muestra en esta revisión. Si bien la mayoría de pacientes tiene, al menos, un factor de riesgo, hay un subconjunto de casos que carecen de ellos; de ahí la importancia de tener en mente este diagnóstico diferencial.
REFERENCIAS
- Li J, Luo X, Yang J, Chen S. Treatment of tubal heterotopic pregnancy with viable intrauterine pregnancy: Analysis of 81 cases from one tertiary care center. Eur J Obstet Gynecol Reprod Biol 2020; 252: 56-61. https://doi.org/10.1016/j.ejogrb.2020.06.005
- Rubattu A, Corda V, Derosas I, Monni MC, et al. Successful hysteroscopic treatment of a cervical heterotopic pregnancy: case report and literature review. J Obstet Gynaecol 2020; 40 (4): 580-1. https://doi.org/10.1080/01443615.2019.1607269
- Xu W, Lin X, Huang D, Zhang S. Laparoscopic treatment of cornual heterotopic pregnancy: A retrospective cohort study. Int J Surg 2018; 53: 98-102. https://doi.org/10.1016/j.ijsu.2018.03.025
- Bataille P, Reynard A, Ducarme G. Spontaneous heterotopic triplets. A review of literature. J Gynecol Obstet Hum Reprod 2017; 46 (8): 657-9. https://doi.org/10.1016/j.jogoh.2017.05.008
- Guan Y, Ma C. Clinical Outcomes of patients with heterotopic pregnancy after surgical treatment. J Minim Invasive Gynecol 2017; 24 (7): 1111-5. https://doi.org/10.1016/j.jmig.2017.03.003
- Gupta A, Gupta B, Mahajan N, Vij A, Chadda A. Heterotopic pregnancy: a case report. Int J Reprod Contracept Obstet Gynecol 2017; 6 (5): 2121. https://doi.org/10.18203/2320-1770.ijrcog20171990
- Nargund A, Majumdar S, Stokes I. Heterotopic pregnancy after spontaneous conception. J Obstet Gynaecol 2013; 33 (4): 425-25. https://doi.org/10.3109/01443615.2013.769502
- Gagnier JJ, Kienle G, Altman DG, Moher D, et al. The CARE Guidelines: Consensus-based Clinical Case Reporting Guideline Development. Glob Adv Health Med 2013; 2 (5): 38-43. https://doi.org/10.7453/gahmj.2013.008
- Kennedy SK, Blaha M, Welch J. Reprint of: Ruptured spontaneous tubal heterotopic Pregnancy Diagnosed with Point of Care Ultrasound (POCUS). Dis Mon 2022; 68 (9): 101415. https://doi.org/10.1016/j.disamonth.2022.101415
- Utalo T, Getu J. A unique case of coexisting intrauterine and abdominal pregnancy which progress to term with a positive birth outcome. BMC Pregnancy Childbirth 2022; 22 (1): 243. https://doi.org/10.1186/s12884-022-04561-x
- Ouafidi B, Kiram H, Benaguida H, Lamrissi A, et al. Diagnosis and management of a spontaneous heterotopic pregnancy: Rare case report. Int J Surg Case Rep 2021; 84: 106184. https://doi.org/10.1016/j.ijscr.2021.106184
- Nkurunziza C, Rurangwa T, Ngendahimana V, Magriples U. Second trimester heterotopic triplet pregnancy with intrauterine twin pregnancy and ruptured interstitial pregnancy: a maternal near-miss case report. Case Rep Obstet Gynecol 2020; 2020: 1-3. https://doi.org/10.1155/2020/5240848
- Černiauskaitė M, Vaigauskaitė B, Ramašauskaitė D, Šilkūnas M. Spontaneous heterotopic pregnancy: case report and literature review. Medicina (Mex) 2020; 56c(8): 365. https://doi.org/10.3390/medicina56080365
- Monzón Castillo EP, Tejada Martínez G, Oliva García AB. Embarazo heterotópico espontáneo. Presentación de dos casos. Rev Peru Ginecol Obstet 2019; 65 (3): 355-9. https://doi.org/10.31403/rpgo.v66i2195
- O’Donnell R, Siacunco E, Quesada D, Barkataki K, et al. Early diagnosis of heterotopic pregnancy in a primigravid without risk factors in the Emergency Department. Clin Pract Cases Emerg Med 2019; 3(2): 162-3. https://doi.org/10.5811/cpcem.2019.1.41312
- Maiti GD, Jose T, Gupta S, Chatterjee V. A rare case of spontaneous heterotopic pregnancy with successful pregnancy outcome following laparoscopic management of coexisting ruptured tubal pregnancy in Non-ART set up. Int J Reprod Contracept Obstet Gynecol 2018; 7(6): 2515. https://doi.org/10.18203/2320-1770.ijrcog20182381
- Anderson J, Patterson C, Riley A. Heterotopic interstitial pregnancy: A case report. Case Rep Women’s Health 2018; 17: 8-10. https://doi.org/10.1016/j.crwh.2018.02.003
- Benavides-Calvache JP, Escobar-Vidarte MF, Hurtado-Burbano DF, Benavides-Calvache JP, et al. Embarazo heterotópico espontáneo con ruptura tubárica y choque hipovolémico. Reporte de un caso y revisión de la bibliografía. Ginecol Obstet México 2018; 86(9): 611-5. https://doi.org/10.24245/gom.v86i9.2269
- Hernández-Cruz RG, Tobón-Delgado SR, García-Rodríguez AM, Escobar-Ponce LF, et al. Embarazo heterotópico espontáneo. Reporte de un caso y revisión de la bibliografía. Ginecol Obstet México 2017; 85(6): 403-8.
- Brown J, Wittich A. Spontaneous heterotopic pregnancy successfully treated via laproscopic surgery with subsequent viable intrauterine pregnancy: a case report. Mil Med 2012; 177(10): 1227-30. https://doi.org/10.7205/MILMED-D-11-00457
- Michał M, Marian M, Marek M, Ewa W-O. Heterotopic pregnancy in the absence of risk factors -diagnostics difficulties. Ginekol Pol 2011; 82(11): 866-8.
- Chadee A, Rezai S, Kirby C, Chadwick E, et al. Spontaneous heterotopic pregnancy: dual case report and review of literature. Case Rep Obstet Gynecol 2016; 2016: 1-5. https://doi.org/10.1155/2016/2145937
- Govindarajan M, Rajan R. Heterotopic pregnancy in natural conception. J Hum Reprod Sci 2008; 1 (1): 37. https://doi.org/10.4103/0974-1208.39595
- Wallach EE, Tal J, Haddad S, Gordon N, et al. Heterotopic pregnancy after ovulation induction and assisted reproductive technologies: a literature review from 1971 to 1993. Fertil Steril 1996; 66 (1): 1-12. https://doi.org/10.1016/S0015-0282(16)58378-2
- Shavit T, Paz-Shalom E, Lachman E, Fainaru O, et al. Unusual case of recurrent heterotopic pregnancy after bilateral salpingectomy and literature review. Reprod Biomed Online 2013; 26(1): 59-61. https://doi.org/10.1016/j.rbmo.2012.10.006
- Rezai S, Giovane RA, Minton H, Bardawil E, et al. Laparoendoscopic single-site surgery for management of heterotopic pregnancy: a case report and review of literature. Case Rep Obstet Gynecol 2018; 2018: 1-6. https://doi.org/10.1155/2018/7232637




