RESUMEN
ANTECEDENTES: El embarazo ectópico es el que se implanta por fuera de la cavidad uterina. Los ectópicos abdominales son los menos frecuentes, implican un mayor reto diagnóstico y están relacionados con una alta morbilidad y mortalidad materna.
CASO CLÍNICO: Primigesta de 21 años, con embarazo de 38.3 semanas. Acudió a consulta a una clínica de tercer nivel debido a un cuadro de dolor abdominal. En la valoración obstétrica se reportó un estado fetal no tranquilizante, por lo que se decidió la interrupción del embarazo por cesárea. Hallazgos quirúrgicos: hemoperitoneo de 700 cc con un feto en la cavidad abdominal, útero pequeño intrapélvico y la placenta implantada en el cuerno uterino derecho. Fue necesario resecar el epiplón, el apéndice cecal, el colon ascendente, la trompa y el ovario derecho. Experimentó un índice de choque de 1.2. Se le transfundieron cuatro paquetes globulares. La paciente evolucionó favorablemente y se dio de alta del hospital sin complicaciones. Se integró el diagnóstico de embarazo ectópico abdominal a término, con neonato vivo, de sexo femenino.
CONCLUSIÓN: Este caso es uno de los pocos embarazos ectópicos localizados en la cavidad abdominal que llega al término. La paciente tuvo deficiente control prenatal, pero contaba con tres ultrasonidos obstétricos con los que se estableció el diagnóstico hasta el momento del nacimiento.
PALABRAS CLAVE: Embarazo, implantes, cavidad uterina, morbilidad materna, dolor abdominal, hemoperitoneo, omento, colon ascendente, placenta
ABSTRACT
BACKGROUND: An ectopic pregnancy is one that implants outside the uterine cavity. Abdominal ectopic pregnancies are the least common type, pose a greater diagnostic challenge and are associated with high maternal morbidity and mortality.
CLINICAL CASE: A 21-year-old primigravida at 38.3 weeks of pregnancy presented with abdominal pain. She presented at a tertiary care clinic with abdominal pain. The obstetric assessment revealed an alarming fetal condition, prompting the decision to terminate the pregnancy via abdominal surgery. Surgical findings: 700 cc of haemoperitoneum, a foetus in the abdominal cavity, a small intrapelvic uterus and a placenta implanted in the right uterine horn. The omentum, cecal appendix, ascending colon, right fallopian tube and ovary had to be resected. She experienced a shock index of 1.2. Four units of packed red blood cells were transfused. The patient made a favourable recovery and was discharged from hospital without complications. A diagnosis of full-term abdominal ectopic pregnancy resulting in a live female neonate was made.
CONCLUSION: This is one of few cases of ectopic pregnancy located in the abdominal cavity that has reached term. Although the patient had poor antenatal care, three obstetric ultrasounds were performed, which established the diagnosis until the time of delivery.
KEYWORDS: Pregnancy, Implants, Uterine cavity, Maternal morbidity, Abdominal pain, Hemoperitoneum, Omentum, Colon, ascending, Placenta
ANTECEDENTES
El embarazo ectópico es el que se implanta fuera de la cavidad uterina; el sitio más común son las trompas de Falopio.1,2 Existen otras localizaciones: ovario, cuello del útero, cicatriz uterina y cavidad abdominal que también se denominan embarazo ectópico no tubárico y son de menor frecuencia.1,2 Estos últimos implican el mayor reto diagnóstico debido a su relación con mayor morbilidad y mortalidad de la madre.1,2
La incidencia del embarazo ectópico es de alrededor del 3% de los embarazos espontáneos; el más frecuente es el ectópico tubárico con un 93% de los casos y los ectópicos no tubáricos tienen una distribución del 3.2% en el ovario, 2.4% en la zona intersticial y solo el 1.4% son abdominales, lo que equivale a una incidencia del 0.042% de la totalidad de embarazos.1,3,4
El tratamiento de pacientes con embarazo ectópico diagnosticado tempranamente dependerá de la localización, criterios clínicos, paraclínicos y hallazgos ecográficos; puede tratarse de tratamiento médico o de cirugía mínimamente invasiva temprana.2 A pesar de ello, cuando se hace referencia a embarazos ectópicos abdominales el diagnóstico suele ser tardío; es decir, posterior a las 20 semanas de gestación.5 En estos casos se desconocen las recomendaciones de seguimiento, tratamiento y tiempo de finalización, debido a la limitada cantidad de casos publicados y a la poca experiencia clínica y quirúrgica en la atención médica de esta complicación.5
En este artículo se reporta el caso de una paciente con embarazo ectópico abdominal no diagnosticado tempranamente, que llegó a término (38.3 semanas de gestación), con diagnóstico intraoperatorio, obtención de un recién nacido de sexo femenino vivo, con buena adaptación neonatal y un desenlace satisfactorio para la madre.5
CASO CLÍNICO
Paciente primigesta, de 21 años, procedente del área urbana de Barranquilla, Colombia. Ingresó a una institución de salud de tercer nivel de complejidad a las 38.3 semanas de gestación, determinadas en la ecografía del primer trimestre. Figura 1
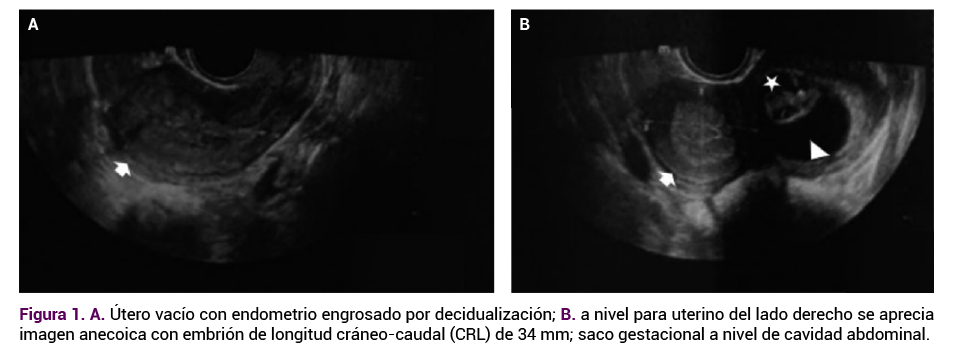
La paciente refirió un cuadro clínico de dos horas de evolución, caracterizado por dolor en el hipogastrio de moderada intensidad, con irradiación a la región lumbar, tipo cólico, con movimientos fetales positivos, sin otros síntomas asociados. En el examen físico se evidenciaron signos vitales maternos y fetales normales. En la paciente se determinó obesidad grado I, con un índice de masa corporal de 31.7 kg/m2. La altura uterina se ubicó a 29 cm, con un feto en presentación longitudinal, cefálico y dorso derecho, con frecuencia cardiaca de 152 latidos por minuto. A la palpación se advirtieron aparentes contracciones de baja intensidad cada 10 minutos, con duración de 30 segundos, sin signos de irritación peritoneal.
En el examen genitourinario durante el tacto vaginal el cuello uterino se evidenció corto, blando y permeable; no fue posible palpar la calota fetal. El resto del examen físico no mostró alteraciones.
En vista del cuadro clínico y hallazgos en el examen físico se consideró que la paciente no se encontraba en trabajo de parto; por lo tanto, se decidió proceder a la práctica de pruebas de bienestar fetal con el propósito de determinar la posibilidad de darla de alta del hospital. El monitoreo fetal y Doppler feto-placentario confirmó que se trataba de un feto único vivo, longitudinal, cefálico, con frecuencia cardiaca fetal de 148 latidos por minuto.
Las biometrías estimaron un peso fetal de 2876 gramos, con una curva de crecimiento fetal en el percentil 18%. La placenta corporal anterior se encontró en inserción baja, grado II, sin especificación de la distancia respecto al orificio cervical interno. El índice de líquido amniótico era normal, aunque no cuantificado y el Doppler de la circulación fetoplacentaria se reportó dentro de la normalidad.
El monitoreo fetal se categorizó como II, de acuerdo con el American College of Obstetricians and Gynecologists, debido a la variabilidad disminuida. Se practicaron maniobras de reanimación intrauterina, incluido el cambio de posición de la madre a decúbito lateral y la administración de líquidos endovenosos en bolo de 500 cc de solución salina normal al 0.9%. Después de 20 minutos se practicó un nuevo monitoreo fetal, con persistencia de categoría II. Se diagnosticó estado fetal no satisfactorio y se tomó la decisión de proceder a la cesárea de urgencia.
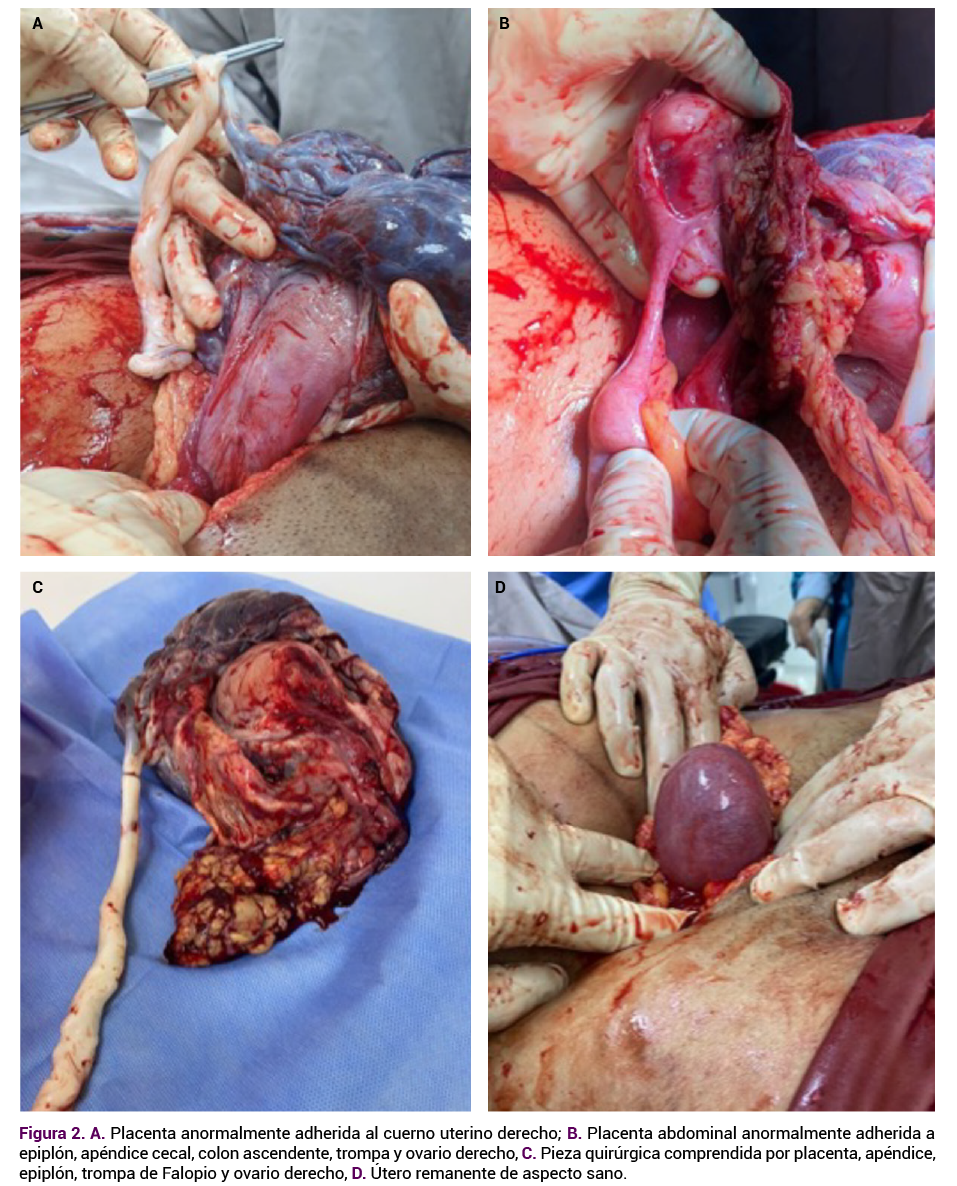
La paciente fue trasladada a la sala de cirugía para la intervención quirúrgica; durante el traslado tuvo una exacerbación del dolor abdominal acompañada de signos de irritación peritoneal. Se ingresó al quirófano conforme al protocolo establecido: se le administró anestesia epidural y se procedió a la cesárea. El acceso a la cavidad abdominal fue mediante una incisión de Pfannenstiel. Se evidenció el hemoperitoneo de aproximadamente 700 cc. Se identificó la placenta abdominal anormalmente adherida al cuerno uterino derecho (Figura 2A), las membranas rotas y un feto flotante en la cavidad abdominal, localizado en el hipocondrio izquierdo. Se procedió a la extracción inmediata del feto en presentación cefálica.
El recién nacido se encontró vivo, se pinzó y cortó el cordón umbilical y entregó, vigoroso, al neonatólogo. El Apgar al minuto fue de 9 y a los 5 minutos de 10, con un peso de 2580 gramos, talla de 47 cm y buena adaptación neonatal.
Durante el acto quirúrgico la paciente tuvo sangrado activo, acompañado de hipotensión arterial y taquicardia. Se calculó un índice de choque obstétrico de 1.2 por una frecuencia cardiaca de 105 latidos por minuto y tensión arterial sistólica de 85 mmHg.
Ante estos hallazgos se activó el protocolo de código rojo y se procedió a la canalización de una segunda vía venosa e inicio de la reanimación hídrica por metas tempranas con bolo de cristaloides de 300 cc, con evaluación de la respuesta cada 15 minutos. Además, se suministró oxígeno mediante una cánula nasal para saturación de oxígeno mayor al 94%. Posteriormente se administró la primera dosis de ácido tranexámico (1 gramo intravenoso en bolo).
Se tomaron muestras de laboratorio y debido al índice de choque elevado se indicó la transfusión de dos unidades de glóbulos rojos. Simultáneamente se revisó la cavidad abdominal y se encontró que la placenta estaba anormalmente adherida al cuerno uterino derecho, epiplón, apéndice cecal, colon ascendente, trompa y ovario derecho (Figura 2B).
Ante ese hallazgo, se procedió al pinzamiento, ligadura y corte del fragmento placentario adherido al cuerno uterino derecho. Posteriormente, al pinzamiento, ligadura y corte del apéndice cecal, pinzamiento, ligadura y corte del fragmento de las membranas ovulares adheridas al epiplón; enseguida, el pinzamiento, ligadura y corte del pedículo infundíbulo pélvico. Debido al daño en los anexos derechos se llevó a cabo la salpingo-ooforectomia derecha, la lisis de las adherencias del colon y epiplón y se retiró la pieza quirúrgica, compuesta por la placenta, el apéndice, el epiplón, la trompa de Falopio y el ovario derecho. Figura 2C
El equipo de cirugía general ingresó para la revisión del muñón apendicular e integridad del colon, sin encontrar lesiones; se llevó a cabo una prueba neumática que resultó negativa. Posteriormente se procedió al lavado abdominal, seguido de limpieza de la cavidad abdominal y verificación de la hemostasia. Se evidenció un útero remanente de aspecto sano (Figura 2D), así como la trompa y ovario izquierdo sin alteraciones.
Luego de las intervenciones se consiguió la estabilidad hemodinámica de la paciente y se desactivó el código rojo, 15 minutos después de su activación, con un índice de choque obstétrico de 0.85. Durante el acto quirúrgico se hizo la transfusión de dos unidades de paquetes globulares. Al finalizar la cirugía la paciente fue trasladada a la unidad de cuidados intensivos para vigilancia y cuidados posoperatorios.
Durante las primeras 24 horas posteriores a la cirugía, la paciente resultó con anemia grado III, de acuerdo con los criterios de la OMS con una hemoglobina de 7.5 g/dL, secundaria a la hemorragia obstétrica, por lo que se indicó la transfusión de otros dos concentrados eritrocitarios. La paciente continuó en vigilancia hemodinámica no invasiva durante 48 horas, sin requerimiento de soporte de inotrópicos o vasopresores.
Enseguida se trasladó al área de hospitalización donde permaneció 24 horas, con evolución clínica favorable y optimización de los valores de hemoglobina, con anemia grado II de la OMS, sin requerimiento de hemoderivados. Se dio de alta del hospital con la debida información para reconocer signos de alarma.
DISCUSIÓN
El embarazo ectópico abdominal es una complicación rara, con una alta tasa de morbilidad y mortalidad materna,6 secundaria a la hemorragia perioperatoria en el sitio de inserción de la placenta, lo que representa un desafío importante durante el procedimiento quirúrgico, para el adecuado tratamiento.7,8 La placenta puede adherirse a la pared uterina, los intestinos, el mesenterio, el hígado, el bazo, la vejiga y los ligamentos.9 Puede romperse en cualquier momento del embarazo y provocar una pérdida importante de sangre.9 La resección del tejido placentario tiene menor dificultad en las primeras etapas del embarazo porque es más probable que la placenta tenga un menor tamaño y se encuentre menos vascularizada.10
Ante este panorama cobra importancia la valoración exhaustiva de la anatomía circundante, con el fin de evitar la resección de la placenta sumamente vascularizada y adherida a algún órgano adyacente, lo que podría desencadenar hemorragia durante la intervención.11 La manipulación de la placenta del embarazo ectópico abdominal es motivo de controversia, aunque solo haya dos opciones: intentar su resección completa, lo que dependerá de la experiencia del cirujano y del grado de adherencia o, bien, recurrir al tratamiento conservador con placenta in situ para seguimiento posterior con gonadotropina coriónica humana.11
Hoy día, a pesar de los avances en las imágenes diagnósticas y la atención prenatal especializada, aún siguen sucediendo casos de embarazo ectópico abdominales a término no diagnosticados oportunamente.12 Esta afirmación se fundamenta en una serie de casos clínicos en la India en la que se encontraron 5 pacientes entre 20 a 40 semanas de gestación, en cuatro el diagnóstico se estableció intraoperatoriamente, con síntomas evidentes de dolor abdominal, abdomen agudo o sangrado vaginal.12
De acuerdo con la revisión bibliográfica, es excepcional que una paciente permanezca asintomática hasta el final del embarazo, teniendo en cuenta que la mayoría de los casos reportan como datos clínicos: dolor abdominal en asociación o no de sangrado vaginal, partes fetales evidentemente palpables, náuseas y vómitos;5,13-16 sin embargo, los síntomas de estos casos siguen siendo por demás inespecíficos.5,13-16
Los embarazos ectópicos abdominales se clasifican en primarios y secundarios.17,18 Los primeros corresponden cuando el blastocisto se implanta, directamente, en la cavidad abdominal, lo que se confirma siguiendo los criterios de Studdiford: 1) trompas y ovarios normales, 2) ausencia de una fístula uteroplacentaria y 3) unión exclusiva a una superficie peritoneal en una etapa temprana de la gestación, lo que elimina la probabilidad de una implantación secundaria.17 El embarazo ectópico abdominal secundario ocurre después de una rotura de la salpinge, aborto tubárico o rotura uterina, con implantación peritoneal secundaria.18
El diagnóstico tardío en la paciente del caso dificultó definir la causa primaria; sin embargo, en el ámbito internacional se han reportado pocos casos de embarazos ectópicos abdominales secundarios.14 En Zimbabue se reportó el caso de una embarazada de 35.4 semanas con antecedente de miomectomías, con múltiples ingresos a urgencias motivadas por cuadros de dolor abdominal, con estudios ecográficos sin mayores hallazgos, con diagnóstico de hipertensión gestacional tratada con alfametildopa.14 La paciente tuvo exacerbación del dolor abdominal y en la ecografía transabdominal se evidenció al feto en posición oblicua, con los glúteos debajo del hígado y la placenta en el fondo uterino externamente.14 Los obstetras procedieron a la laparotomía exploradora y encontraron que la placenta era anómala, adherida al intestino grueso, epiplón e intestino delgado.14 En ese caso se optó por una conducta conservadora con placenta in situ y resonancia magnética a los 56 días del procedimiento que mostró el percretismo que cubría la cicatriz de la miomectomía.14 Con base en esos hallazgos se estableció el diagnóstico de embarazo ectópico abdominal, secundario a la rotura uterina por acretismo placentario.14
En Colombia, de acuerdo con la bibliografía consultada, se registró el antecedente de dos casos de embarazo ectópico abdominal pretérmino: uno de 28.3 semanas y el otro de 31.5 semanas, ambas gestaciones con fetos viables que pasaron directamente a la unidad de cuidados intensivos neonatales.19 Gran parte de los casos diagnosticados durante el segundo y tercer trimestres se interrumpieron prematuramente, a diferencia del caso aquí reportado, que llegó al término con 38.3 semanas de gestación, lo que permitió una menor morbilidad neonatal, sin diferencias significativas en la morbilidad materna.19
En otros países de América también se han reportado casos de embarazos ectópicos abdominales diagnosticados en el tercer trimestre, que llegaron a término y se atendieron mediante laparotomía; sin embargo, esos casos reportaron mortalidad fetal, con fetos libres en la cavidad abdominal, macerados y con extracción parcial de la placenta que, en muchas ocasiones, obliga a una intervención quirúrgica radical, con histerectomía total.20 Este procedimiento se asocia con un mayor índice de morbilidad materna debido a la hemorragia obstétrica y la sepsis posoperatoria.20
Durante la revisión de este caso se evaluaron los antecedentes del control prenatal, que evidenciaron que la paciente no había tenido un adecuado seguimiento.21,22 Se encontraron reportes de tres ecografías correspondiente a cada trimestre, en las que se reportó la malformación mülleriana tipo útero bicorne; sin embargo, en el registro del control prenatal no se registraron las ecografías de tamizaje genético entre las semanas 11 y 14 semanas, ni la ecografía de detalle anatómico entre las semanas 18 y 24.21,22
Es importante destacar un error en la interpretación de la primera ecografía, donde era posible evidenciar, claramente, que el útero estaba vacío y el endometrio engrosado por decidualización.21,22 En la zona parauterina derecha se observaba una imagen anecoica con embrión en su interior, con longitud cráneo-caudal de 34 mm, y un saco gestacional en la cavidad abdominal, hallazgo sugerente de embarazo ectópico abdominal que pasó inadvertido.21,22
El control prenatal inadecuado dificulta los esfuerzos del personal de salud para su diagnóstico oportuno, lo que sugiere una posible asociación entre el embarazo ectópico abdominal en la población con limitaciones para el acceso a servicios de salud.9,13,21,22
De lo expuesto puede concluirse que la tasa de embarazos ectópicos abdominales sigue siendo muy baja, casi siempre asociada con un inadecuado control prenatal en poblaciones de bajos recursos, lo que genera una alta tasa de morbilidad y mortalidad materna y perinatal, que podrían disminuirse si se optimizan tres aspectos fundamentales: el diagnóstico oportuno, la intervención quirúrgica por cirujanos expertos y una adecuada manipulación de la placenta.
CONCLUSIÓN
Este caso representa uno de los pocos embarazos ectópicos localizados en la cavidad abdominal que logra llegar al término de la gestación con un feto vivo. La incidencia de esta complicación está estrechamente relacionada con controles prenatales deficientes, lo que limita su identificación temprana. Sin embargo, como se evidenció en este caso, a pesar de contar con tres ecografías a lo largo de la gestación, no fue posible establecer un diagnóstico temprano, sino en el momento del nacimiento; lo que supone un gran reto diagnóstico. La manipulación de la placenta anormalmente adherida en el acto quirúrgico tiene repercusiones en la morbilidad y mortalidad materna, pues se asocia con hemorragia obstetricia secundaria a esa complicación.
REFERENCIAS
- Igwemadu G, Tunde-Olatunji O, Akunaeziri U, et al. Advanced abdominal pregnancy: The challenges of management. Niger J Med 2020; 29 (3): 514. https://doi.org/10.4103/NJM.NJM_34_20
- Chen Y, Peng P, Li C, et al. Abdominal pregnancy: a case report and review of 17 cases. Arch Gynecol Obstet 2023; 307 (1): 263-74. https://doi.org/10.1007/s00404-022-06570-9
- Baffoe P, Fofie C, Gandau BN. Term abdominal pregnancy with healthy newborn: a case report. Ghana Med J 2011; 45 (2): 81-3. https://doi.org/10.4314/gmj.v45i2.68933
- Bouyer J. Sites of ectopic pregnancy: a 10-year population-based study of 1800 cases. Hum Reprod 2002; 17 (12): 3224-30. https://doi.org/10.1093/humrep/17.12.3224
- Huang K, Song L, Wang L, et al. Advanced abdominal pregnancy: an increasingly challenging clinical concern for obstetricians. Int J Clin Exp Pathol 2014; 7 (9): 5461-72. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4203159/
- Eisner SM, Ebert AD, David M. Rare ectopic pregnancies. A literature review for the period 2007-2019 on locations outside the uterus and fallopian tubes. Geburtshilfe Frauenheilkd 2020; 80 (7): 686-94. https://doi.org/10.1055/A-1181-8641
- AbdulJabbar NA, Saquib S, Mohammed Talha WE. Successful management of abdominal pregnancy: Two case reports. Oman Med J 2018; 33 (2): 171-5. https://doi.org/10.5001/omj.2018.32
- Mekki Y, Gilles JM, Mendez L, et al. Abdominal pregnancy: to remove or not to remove the placenta. Prim Care Update Ob Gyns 1998; 5 (4): 192-5. https://doi.org/10.1016/S1068-607X(98)00118-8
- Muroni M, Butoyi JMV, Shimirimana M, et al. Hemoperitoneum during removal of the placenta in advanced abdominal pregnancy with live fetus delivered at 37 weeks of gestation: A case report in a low-resource setting and literature review. Int J Surg Case Rep 2021; 80: 105694. https://doi.org/10.1016/j.ijscr.2021.105694
- Yildizhan R, Kolusari A, Adali F, et al. Primary abdominal ectopic pregnancy: a case report. Cases J 2009; 2 (1): 8485. https://doi.org/10.4076/1757-1626-2-8485
- Zhang J, Li F, Sheng Q. Full-term abdominal pregnancy: A case report and review of the literature. Gynecol Obstet Invest 2008; 65 (2): 139-41. https://doi.org/10.1159/000110015
- Solomi VC, Ismavel V, Miriam A. Advanced primary abdominal pregnancy. A case series based on single-center experience from a rural secondary level hospital in Northeast India. Curr Med Issues 2021; 19 (2): 122. https://doi.org/10.4103/cmi.cmi_154_20
- Mulisya O, Barasima G, Lugobe HM, et al. Abdominal pregnancy with a live newborn in a low-resource setting: A case report. Case Rep Women’s Health 2023; 37: e00480. https://doi.org/10.1016/j.crwh.2023.e00480
- Gidiri MF, Kanyenze M. Advanced abdominal ectopic pregnancy: Lessons from three cases from Zimbabwe and a literature appraisal of diagnostic and management challenges. Women’s Health (Lond) 2015; 11 (3): 275-79. https://doi.org/10.2217/WHE.15.3
- Fessehaye A, Gashawbeza B, Daba M, et al. Abdominal ectopic pregnancy complicated with a large bowel injury: a case report. J Med Case Rep 2021; 15 (1): 127. https://doi.org/10.1186/s13256-021-02713-9
- Than WW, Binti PG Baharuddin DM, Hossain Parash MT, et al. Undiagnosed term abdominal pregnancy in a district-level hospital of a developing country: A miracle baby. Cureus 2023; 15 (2): e35092. https://doi.org/10.7759/cureus.35092
- Studdiford WE. Primary peritoneal pregnancy. Am J Obstet Gynecol 1942; 44 (3): 487-91. https://doi.org/10.1016/S0002-9378(42)90488-5
- Mengistu Z, Getachew A, Adefris M. Term abdominal pregnancy: a case report. J Med Case Rep 2015; 9 (1): 168. https://doi.org/10.1186/s13256-015-0635-3
- Escobar-Vidarte MF, Caicedo-Herrera G, Solarte-Erazo JD, et al. Embarazo ectópico abdominal avanzado: reporte de casos y revisión de la literatura. Rev Colomb Obstet Ginecol 2017; 68 (1): 71-8. https://doi.org/10.18597/rcog.2983
- Hernández Rodríguez R, Casado Méndez PR, Hernández Rodríguez A, et al. Embarazo ectópico abdominal a término. Rev Cubana Obstet Ginecol 2020; 46 (2): e501. https://revginecobstetricia.sld.cu/index.php/gin/article/view/91
- Nassali MN, Benti TM, Bandani-Ntsabele M, et al. A case report of an asymptomatic late-term abdominal pregnancy with a live birth at 41 weeks of gestation. BMC Res Notes 2016; 9 (1): 31. https://doi.org/10.1186/S13104-016-1844-6
- Siati A, Berrada T, Baidada A, et al. Abdominal pregnancy with a healthy newborn: a new case. Pan Afr Med J 2019; 34: 35. https://doi.org/10.11604/pamj.2019.34.35.20169




