RESUMEN
Antecedentes: El embarazo ovárico ocurre en 1 de cada 7000 embarazos como un suceso espontáneo. Es complejo diagnosticar un embarazo ovárico lo mismo que diferenciarlo de un quiste ovárico hemorrágico o de un embarazo tubárico antes de una cirugía. Debido a la vascularidad aumentada del tejido ovárico, el embarazo ovárico es una urgencia ginecológica que pone en riesgo la vida.
Caso clínico: Paciente de 23 años, multigesta, con 17 semanas de embarazo establecidas por fecha de la última menstruación; acudió a Urgencias debido a un sangrado transvaginal escaso y dolor abdominal. En la exploración abdominal se palpó una masa fija, dolorosa, acentuada en la fosa iliaca derecha, de aproximadamente 10 x 8 cm. Con base en los estudios de imagen se concluyó que se trataba de un embarazo ectópico en el anexo derecho, indicación suficiente para proceder a la laparotomía exploradora.
Conclusión: El embarazo ectópico de localización ovárica sigue siendo poco frecuente y riesgoso para la vida de la paciente si no se atiende oportunamente.
Palabras clave: Embarazo ovárico, quiste ovárico hemorrágico, embarazo ectópico, dolor abdominal, laparotomía, adulto joven
ABSTRACT
Background: Ovarian pregnancy occurs spontaneously in 1 in 7000 pregnancies. It is difficult to diagnose an ovarian pregnancy and to differentiate it from a hemorrhagic ovarian cyst or an ectopic pregnancy prior to surgery. Due to the increased vascularity of the ovarian tissue, ovarian pregnancy is a life-threatening gynecologic emergency.
Clinical case: A 23-year-old multiparous patient, 17 weeks pregnant as determined by the date of her last menstrual period, presented to the emergency department with mild transvaginal bleeding and abdominal pain. On abdominal examination, a firm, painful, tender mass was palpated in the right iliac fossa measuring approximately 10 x 8 cm. Based on imaging studies, it was concluded that this was an ectopic pregnancy in the right adnexa, sufficient indication to proceed to exploratory laparotomy.
Conclusion: Ectopic pregnancy of ovarian location remains rare and risky for the patient's life if not attended in a timely manner.
Keywords: Ovarian pregnancy, Hemorrhagic ovarian cyst, Ectopic pregnancy, Abdominal pain, Laparotomy, Young adult
ANTECEDENTES
El embarazo ectópico o extrauterino son términos que se utilizan para indicar que la implantación de un blastocito en desarrollo ha ocurrido fuera de la cavidad endometrial del útero.1
El embarazo ectópico es una causa importante de morbilidad materna y, en ocasiones, de mortalidad.2 De todos los embarazos del 1.3 al 2% son extrauterinos.2 El embarazo ectópico es más frecuente en las trompas de Falopio y luego en el cuerno uterino, cuello uterino, ovario, cavidad abdominal o en la cicatriz de cesárea.3 El 3.2% de todos los embarazos extrauterinos tienen un origen ovárico, con una incidencia más alta en pacientes con procedimientos de fertilización in vitro.4 Las muertes relacionadas con el embarazo ectópico han disminuido, sin que por ello hayan dejado de ser una preocupación.2,4
Hasta el 95% de los embarazos ectópicos suceden en las trompas de Falopio; la porción ampular es el sitio más común donde se registran hasta el 70% de los casos.1,3 El embarazo ovárico ocurre en 1 de cada 7000 embarazos, como un suceso espontáneo porque, al parecer, ni el antecedente de enfermedad pélvica inflamatoria o el uso de dispositivos intrauterinos alteran el riesgo, a pesar de que la mayor parte de los embarazos ováricos se registran en pacientes con dispositivos intrauterinos.1,4
Aun cuando la causa del embarazo ectópico es multifactorial, casi el 50% de las mujeres carecen de factores de riesgo identificables.1,4 Varias líneas de investigación sugieren que los factores de riesgo tradicionales, como el antecedente de enfermedad pélvica inflamatoria o cirugía pélvica o tubárica, podrían no tener un papel relevante en la causa del embarazo ovárico.4 Se han propuesto dos mecanismos posibles para explicar el embarazo ovárico: una de las hipótesis es que la fertilización ocurre de forma normal y la implantación en el ovario es consecuencia de un flujo retrógrado desde la trompa.5 La otra teoría sugiere que existen varias alteraciones en la liberación del ovocito que serían las responsables del embarazo ovárico.5
Hoy en día, los embarazos ectópicos se diagnostican antes del inicio de los síntomas, lo que permite un tratamiento temprano y conservador.6 La tríada típica de síntomas incluye: sangrado transvaginal, dolor abdominal y amenorrea.6 Prácticamente un tercio de las mujeres carece de signos clínicos y un 9% no tiene síntomas de embarazo ectópico.6
Debe pensarse en el embarazo ectópico en toda mujer con antecedentes de desmayo y sangrado transvaginal.2,6 Para establecer el diagnóstico están los métodos de imagen y de laboratorio, entre ellos el ultrasonido transvaginal y las mediciones de la fracción beta de gonadotropina coriónica humana (β-hCG) y progesterona.2 El enfoque combinado de la cuantificación de la β-hCG y del ultrasonido transvaginal detecta el embarazo ectópico con una sensibilidad del 97% y especificidad del 95%, con lo que se evita la necesidad de métodos diagnósticos invasivos.2 El embarazo intrauterino suele ser visible en un ultrasonido transvaginal con una concentración de β-hCG de 1500 IU/L o más, pero en ausencia de signos evidentes, como una masa o fluido en el saco de Douglas, debe utilizarse un punto de corte más alto de 2000 IU/L.2
Antes de una cirugía es complejo diagnosticar un embarazo ovárico y diferenciarlo de un quiste ovárico hemorrágico o embarazo tubárico.5 Debido a la vascularidad aumentada del tejido ovárico, el embarazo ovárico suele derivar en ruptura y hemoperitoneo, de ahí que se le considera una urgencia obstétrica que pone en riesgo la vida.5,6
El tratamiento de pacientes con embarazo ovárico puede ser conservador o quirúrgico.7 Se han descrito tratamientos exitosos con metotrexato sistémico con dosis únicas o múltiples.7 En la actualidad, la laparoscopia es lo indicado en pacientes hemodinámicamente estables.7 Quienes padecen hemorragia abdominal masiva que amerita cirugía de urgencia, la laparotomía es una opción adecuada.7
METODOLOGIA
Se efectuó una búsqueda en la base de datos de PubMed y Google académico con los términos MeSH en español e inglés: embarazo, ectópico y ovárico. La búsqueda de artículos se limitó a los últimos 20 años, incluidos reportes de casos y revisiones bibliográficas. Se identificaron 949 artículos de los que solo se seleccionaron 12 y se recurrió a otros dos para complemento del tema y disponer de elementos para la discusión del caso clínico.
CASO CLINICO
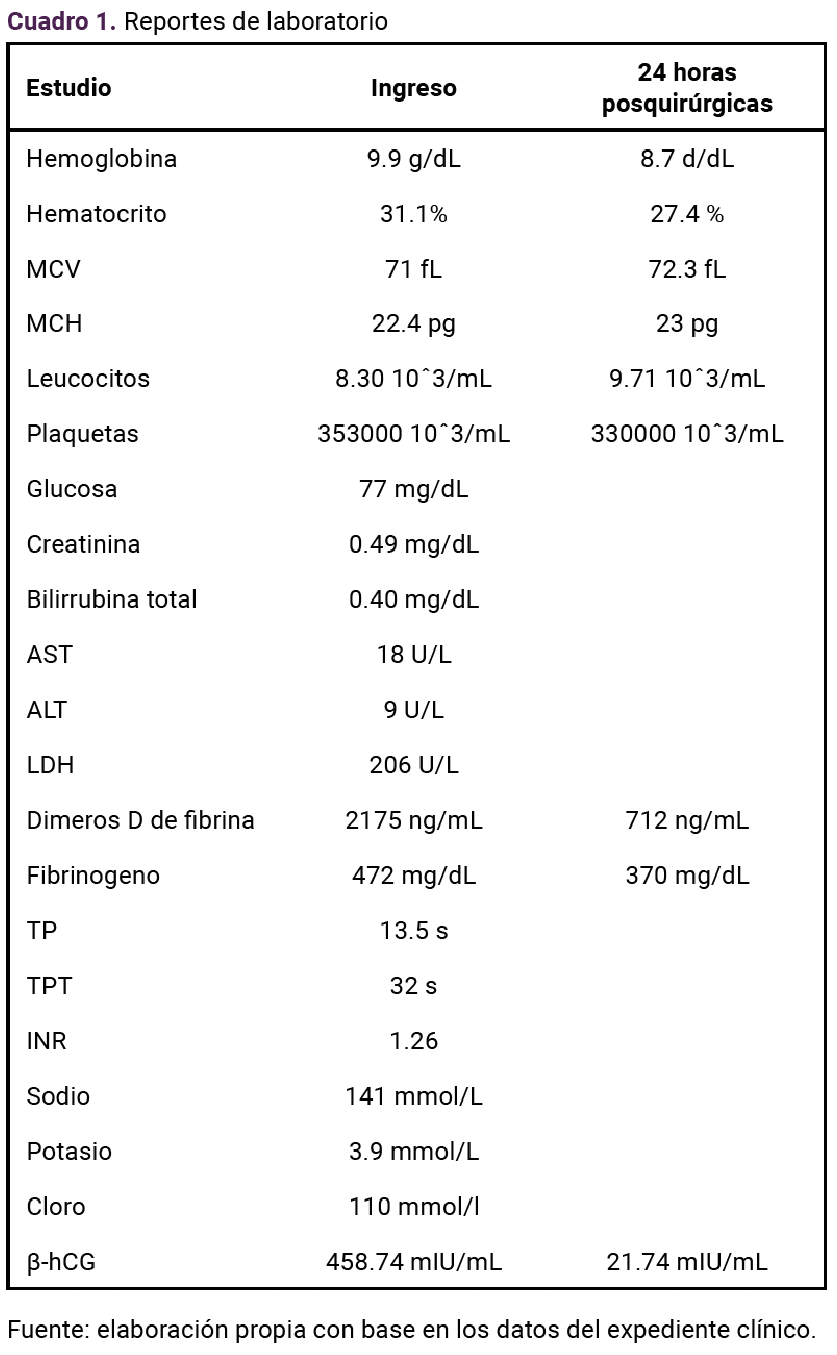
Paciente de 23 años, con antecedente de tres partos que finalizaron sin complicaciones. A las 17 semanas, del cuarto embarazo, determinadas por fecha de la última menstruación, tuvo sangrado transvaginal escaso, de aproximadamente 1 semana de evolución, dolor abdominal en el hipogastrio, de tipo cólico, con intensidad 3-10 en la escala visual análoga, sin irradiaciones, ni atenuantes o agravantes. En la exploración física se encontró con peso de 67 kg, talla 1.58 m, índice de masa corporal 26.9 kg/m , consciente, orientada, leve palidez de tegumentos, subhidratada, temperatura de 36.5 °C. Sin aparentes alteraciones cardiopulmonares, con tensión arterial de 120-80 mmHg, frecuencia cardiaca de 81 lpm, frecuencia respiratoria de 21 rpm, saturación de oxígeno 98%, sin oxígeno suplementario, abdomen blando, depresible, ligero dolor a la palpación profunda. Se palpó una masa fija, dolorosa, en la región de la fosa iliaca derecha, de aproximadamente 10 x 8 cm. El fondo uterino no fue palpable, con signo de rebote negativo. A la inspección, los genitales se advirtieron con sangrado transvaginal escaso, no activo. Al tacto vaginal el cuello uterino posterior se encontró blando, cerrado, con signo de Kennedy negativo. Las extremidades se encontraron íntegras, simétricas, con llenado capilar inmediato, sin edema. En el rastreo ultrasonográfico (Figuras 1 y 2) el útero se apreció en retroversoflexión de 7 x 4 cm, eco endometrial lineal de 6 mm. El tejido placentario se encontró con implantación aparente en el repliegue vesicouterino. No fue posible valorar la adherencia a otras estructuras. Se trataba de una gestación única, extrauterina, sin frecuencia cardiaca, con pérdida de actitud fetal, fetometría no valorable, de 15 semanas de gestación, aproximadamente, por diámetro biparietal, sin líquido libre en la cavidad. Los estudios de laboratorio a su ingreso se reportan en el Cuadro 1.
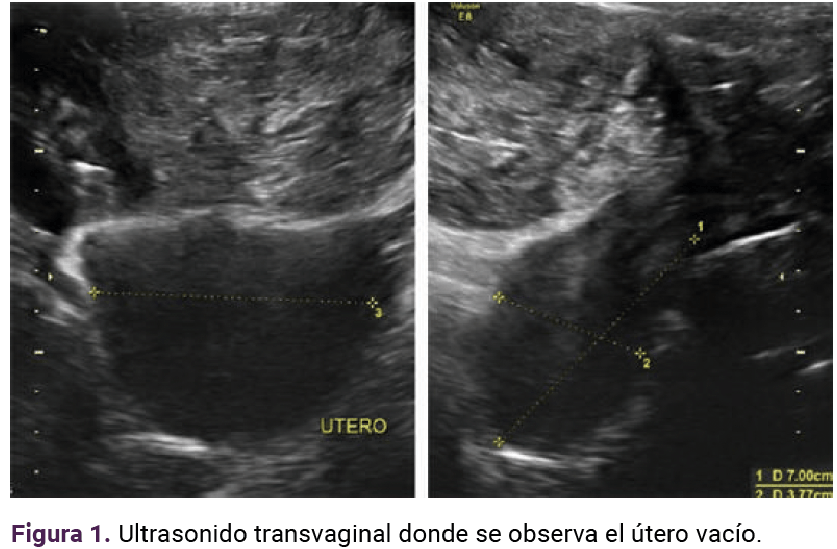
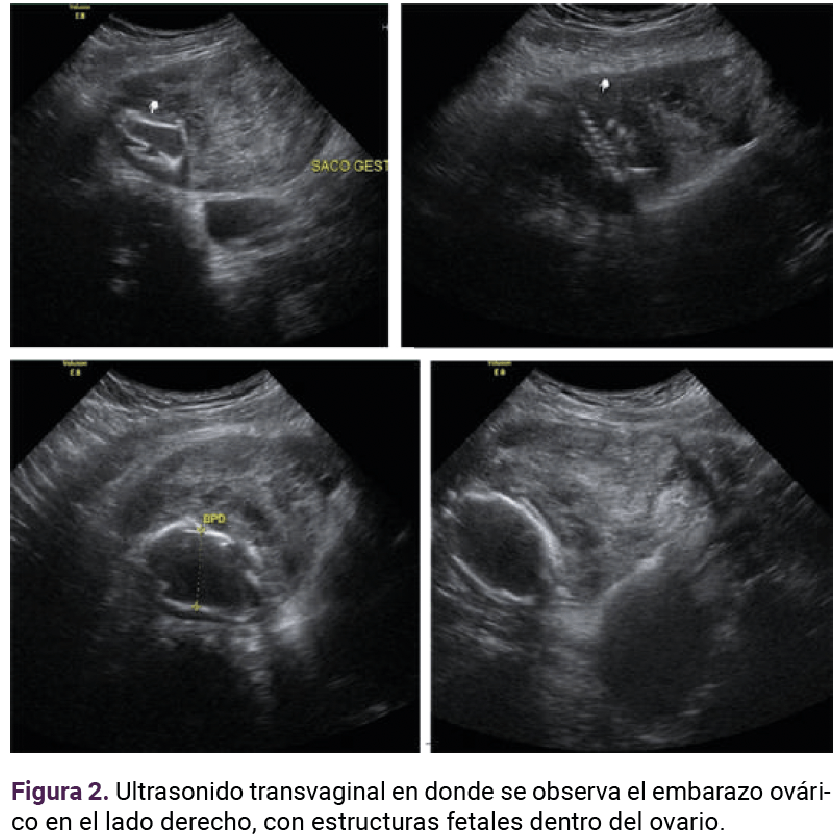
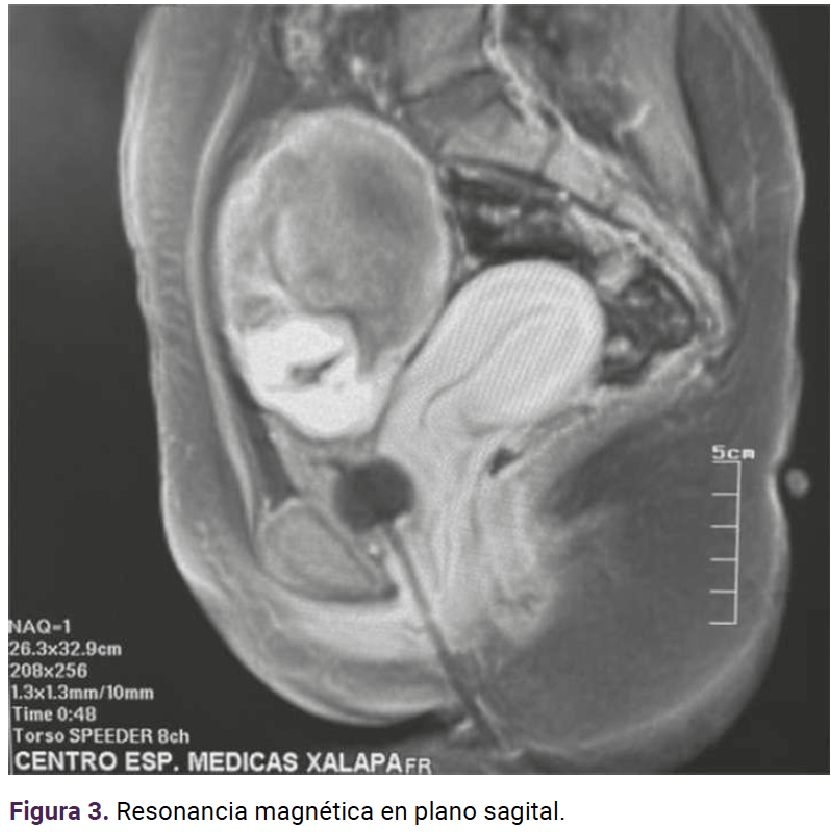
La resonancia magnética determinó el sitio de implantación: en el hueco pélvico el útero se observó en situación y morfología habitual, con diámetros máximos de 75 x 80 x 45 mm. El miometrio aparentemente homogéneo; el endometrio central, lineal e hiperintenso con espesor de 2.1 mm. El cuello uterino se apreció con adecuada intensidad de señal y sin alteraciones aparentes. En el ovario derecho se visualizó una imagen heterogénea, con estructuras fetales y la placenta con realce al paso del contraste, adherida a la pared posterior. Hubo zonas en el peritoneo parietal donde no se logró delimitar su interfaz (109 x 68 mm). El anexo izquierdo se encontró con morfología e intensidad de señal adecuadas. En la cavidad abdominal no se observaron líquido libre ni colecciones. Figuras 3 y 4
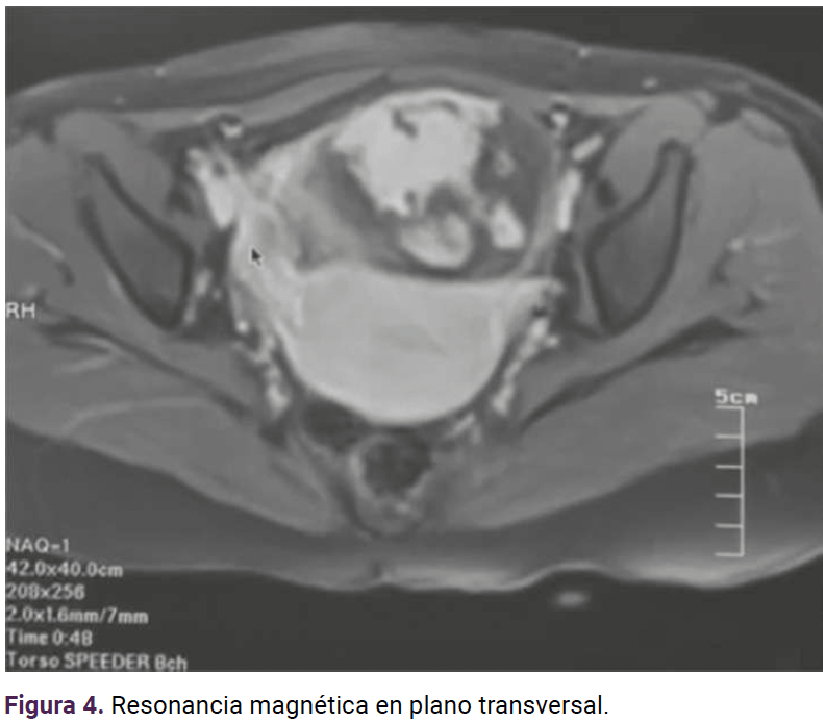
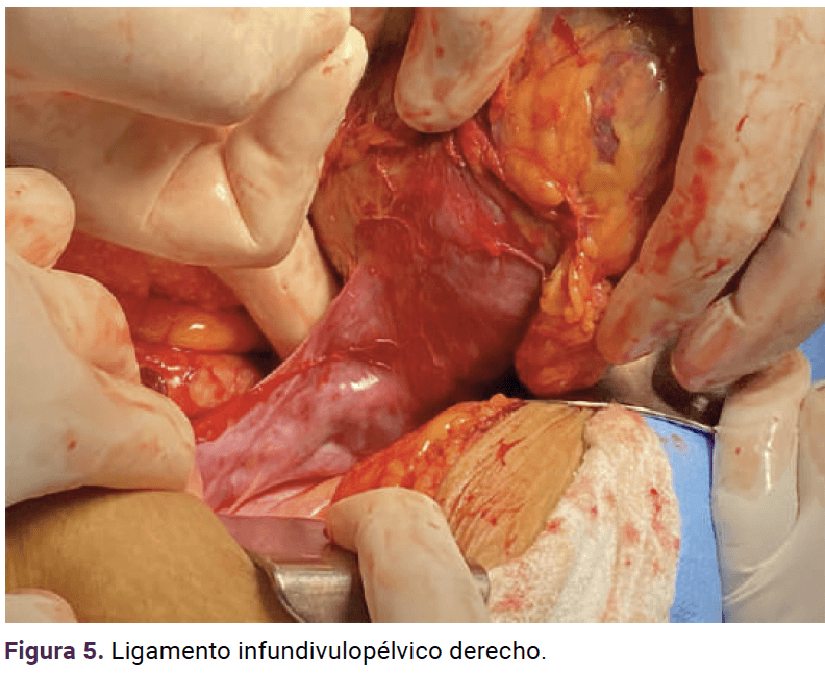
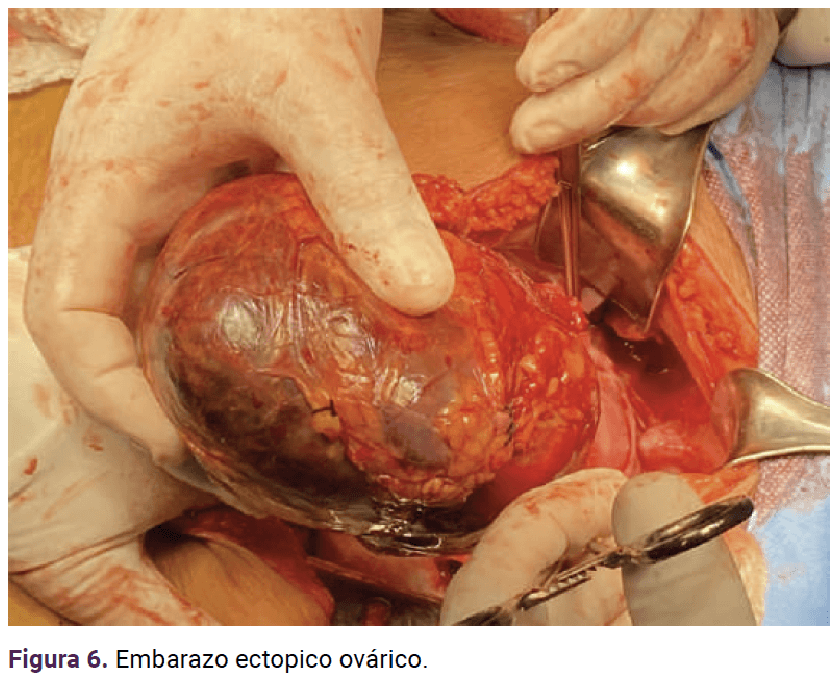
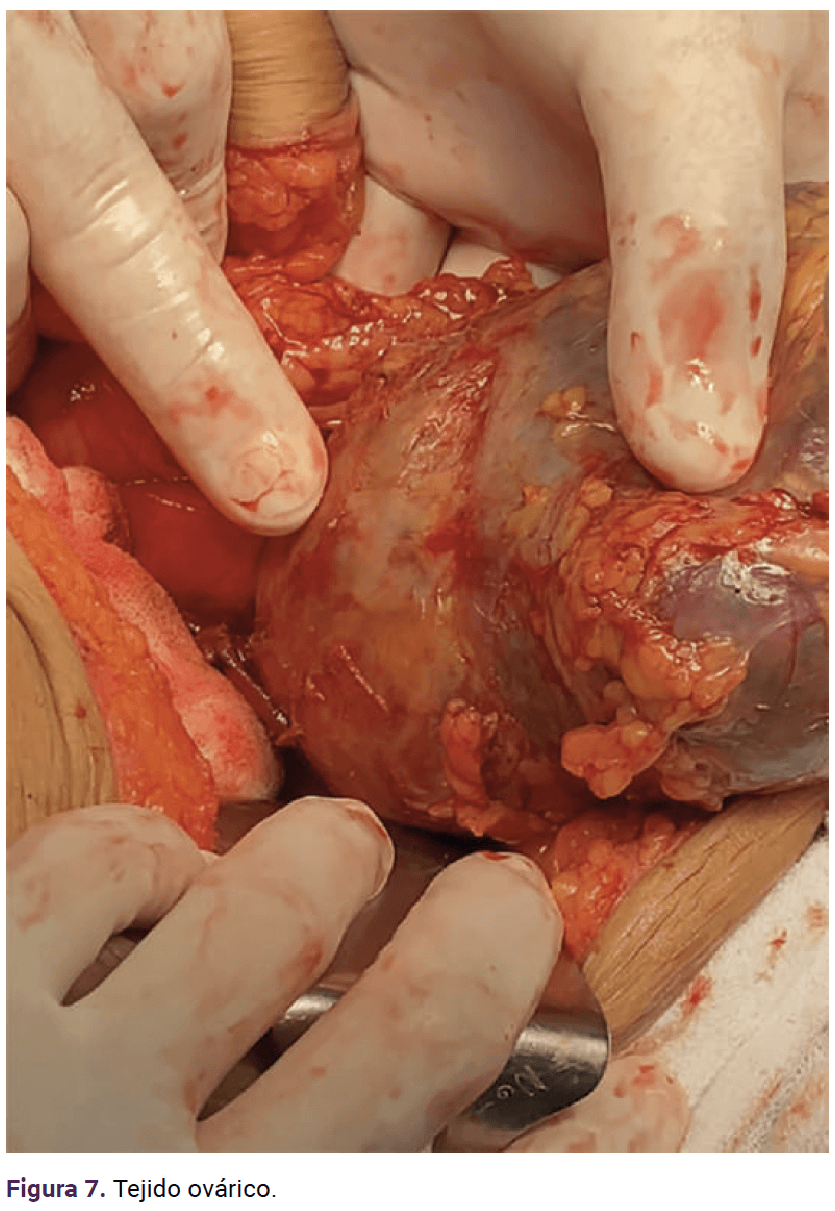
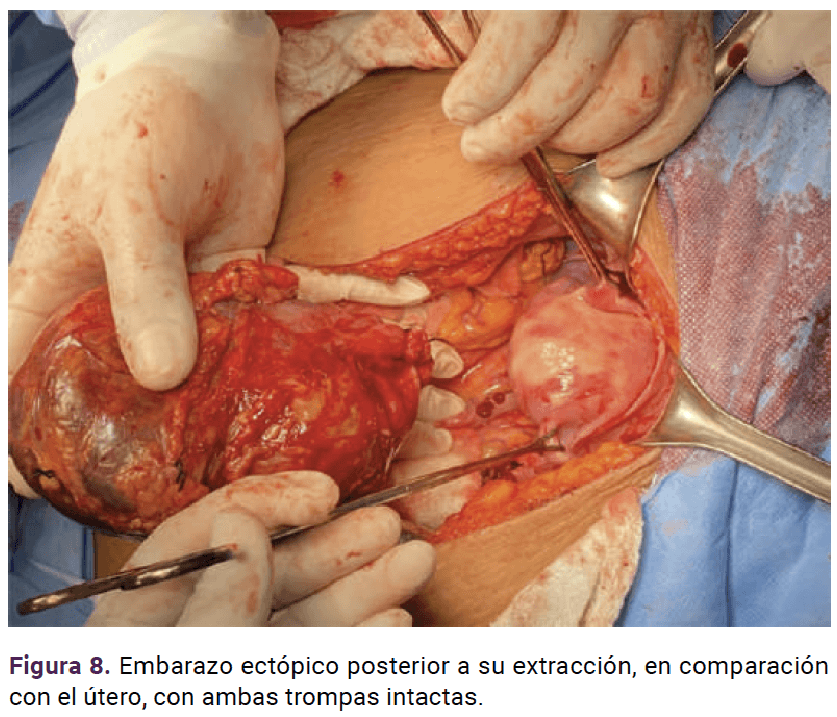
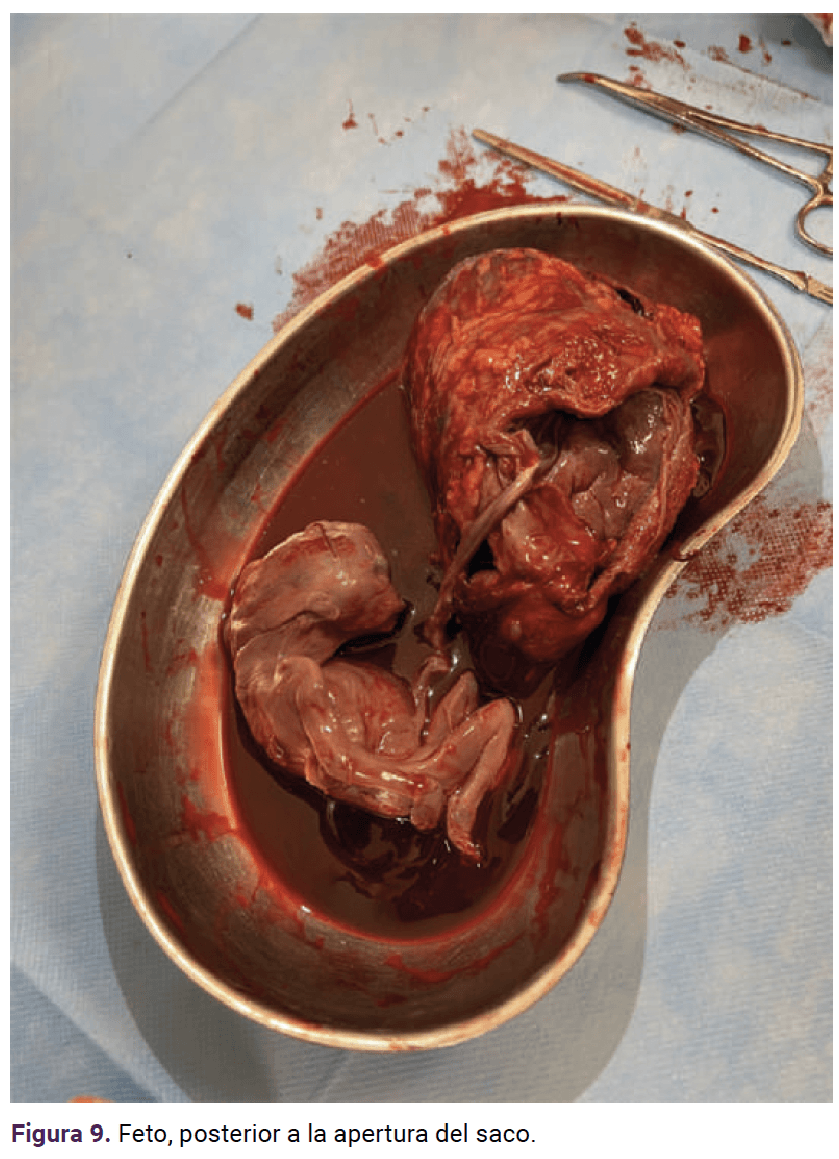
Con base en lo anterior se confirmó el diagnóstico de embarazo ectópico en el anexo derecho. Ante el tamaño del embarazo y el posible riesgo de ruptura se procedió a la laparotomía exploradora. La paciente fue debidamente informada del diagnóstico y del procedimiento a seguir. Previo consentimiento informado se inició el procedimiento quirúrgico con los siguientes hallazgos: embarazo ectópico en el ovario derecho, encapsulado, de 20 x 15 cm, aproximadamente (Figuras 5 a 9), adherencias del epiplón al anexo derecho. Se continuó con la salpingooforectomía derecha y fimbrectomía izquierda (a petición de la paciente, por paridad satisfecha). Se colocó un drenaje hacia el saco posterior del útero, tipo Jackson Pratt, con sangrado total 100 cc.
La paciente evolucionó favorablemente, sin complicaciones posquirúrgicas. Los reportes de los estudios posoperatorios se encuentran en el Cuadro 1. Ante la evolución satisfactoria se le otorgó el alta hospitalaria.
En el reporte histopatológico de la pieza quirúrgica se anotó: placenta de 15 x 10 x 9 cm, de configuracion lobulada, superficie amniótica normal, tejido esponjoso, marrón rojizo, tejido ovárico residual, cordón umbilical de 13 x 1 x 0.6 cm, plano, al corte con vasos aparentes e insertado en el centro de la placenta. Feto de 84 g y 11 cm cefalocaudal, dismórfico, con moldeamiento cefálico, superficie externa de color marrón-grisácea, íntegra.
DISCUSIÓN
El embarazo ectópico sigue siendo una de las principales causas de morbilidad y mortalidad obstétrica; la localización ovárica es infrecuente.1,7
Los factores de riesgo del embarazo ectópico ovárico se han estudiado poco.5 En 2014 Zhu y colaboradores los evaluaron y encontraron una asociación estrecha entre el antecedente de fertilización in vitro y el uso de dispositivos intrauterinos.5 La paciente del caso carecía de factores de riesgo identificables.5
Puesto que las manifestaciones clínicas son similares a las de un embarazo tubárico, el diagnóstico diferencial es casi imposible antes del procedimiento quirúrgico.7 El retraso en el diagnóstico del embarazo ovárico se ha atribuido a la manifestación clínica poco específica, mientras que la hemorragia intraabdominal masiva se explica por la fragilidad y la hipervascularidad del tejido ovárico.8 López-Escobar y su grupo9 reportaron un caso de embarazo ectópico ovárico del segundo trimestre, con hemoperitoneo abundante, inestabilidad hemodinámica considerable que ameritó laparotomía exploradora de urgencia, a diferencia del caso comunicado, en el que se observó la clínica habitual de un embarazo ectópico, sin inestabilidad hemodinámica, quizá secundario al encapsulamiento posterior a la detención de su crecimiento a las 15 semanas de gestación.9 Esto permitió un procedimiento diagnóstico y un plan de tratamiento adecuado. De igual forma, Álvarez-Goris y coautores publicaron un caso en el que se encontró un embarazo ectópico no roto pero con fetometría concordante con el primer trimestre, con menos riesgo de ruptura.10
Si bien el ultrasonido transvaginal es un método auxiliar simple y reproducible para diagnosticar el embarazo ectópico, se menciona que el índice de diagnóstico acertado preoperatorio del embarazo ovárico con este método es solo del 18%.7 Algunos estudios reportan la utilidad de la resonancia magnética cuando los informes del ultrasonido transvaginal son insuficientes o inconclusos, sobre todo para diagnósticos específicos de embarazos ectópicos infrecuentes o complicados.11 Los hallazgos incluyen: estructuras parecidas a un saco gestacional, hematoma anexial o abdominal, dilatación tubárica debida a hemosalpix y realce de la pared tubárica.11 Cuando se carece de este recurso y no se consigue delimitar adecuadamente la localización precisa del embarazo extrauterino, lo conducente es la resonancia magnética.11
La elevación de las concentraciones de la β−hCG indican un estado grávido.7 De forma similar a lo que ocurre en otras localizaciones de embarazo ectópico, las concentraciones de la β−hCG continuarán elevándose en los embarazos ováricos si persiste la actividad gravídica, pero el valor, por lo general, no se va a duplicar en 48 horas.7 En la paciente del caso las concentraciones de la β−hCG no se encontraron suficientemente elevadas como para observar un saco gestacional, quizá debido a la falta de actividad cardiaca del feto, lo que detuvo su desarrollo, aproximadamente, a las 15 semanas de gestacion, por lo que, en teoría, se detuvo la producción y liberación de esa hormona.7 Esto se ha observado de manera muy parecida en otros casos clínicos, como el reportado por Maryem y colaboradores en el que las concentraciones de la hCG, al igual que en la paciente del caso, no superaron las 500 UL/mL.12
Para que un embarazo se clasifique ovárico deben cumplirse los criterios de Spiegelberg, resumidos en el Cuadro 2.1 Si durante la visualización intraoperatoria del embarazo ectópico se consiguen identificar los cuatro criterios mencionados, de forma sorprendente y opuesta a lo que se describe en la bibliografía referente a los embarazos ováricos, la paciente del caso permaneció durante todo su estudio y tratamiento quirúrgico hemodinámicamente estable, con un sangrado transquirúrgico de 100 mL.7,8 Si durante el crecimiento del saco gestacional el embarazo logró encapsularse por medio del omento, que fue necesario cortar y ligar durante el procedimiento quirúrgico para extraer adecuadamente el embarazo, posterior a la extracción del feto de la cápsula, por sus medidas, se corroboran las semanas de gestación estimadas por fetometría durante la ultrasonografía.10,12

En la actualidad puede recurrirse a diversos procedimientos quirúrgicos para los diferentes tipos de embarazos ectópicos. La cirugía de mínima invasión se está convirtiendo en la opción quirúrgica preferida para tratar pacientes con embarazo ectópico ovárico.13 Kaur y su grupo informaron un caso de embarazo ectópico no roto, tratado mediante laparoscopia, en el que lograron preservar el ovario con ayuda de hidrodisección entre el tejido ovárico normal y el embarazo extrauterino.14 En la paciente del caso, en primera instancia, se consideró el procedimiento quirúrgico como opción de tratamiento; sin embargo, luego de evaluar sus características se consideró no apto para el tratamiento conservador, por el tamaño del embarazo. Entonces, se procedió a la laparotomía exploradora en virtud de la carencia de laparoscopia en la unidad.
CONCLUSIONES
El embarazo ectópico de localización ovárica sigue siendo excepcional. Para su identificación es indispensable una alta sospecha diagnóstica en virtud de que la mayoría de pacientes carece de factores de riesgo identificables y la presentación clinica puede variar con respecto a la triada clásica del embarazo ectópico. Los embarazos ectópicos de localización ovárica no rotos son aún más raros y, por ello, un peligro inminente para la paciente, por lo que el procedimiento para establecer el diagnóstico y el tratamiento deben ser rápidos.
Referencias
- Marion LL, Meeks GR. Ectopic pregnancy: History, incidence, epidemiology, and risk factors. Clin Obstet Gynecol 2012; 55 (2): 376-86. https://doi.org/10.1097/grf.0b013e3182516d7b
- Farquhar CM. Ectopic pregnancy. Lancet 2005; 366 (9485): 583-91. https://doi.org/10.1016/s0140-6736(05)67103-6
- Po L, Thomas J, Mills K, Zakhari A, et al. Guideline No. 414: Management of pregnancy of unknown location and tubal and nontubal ectopic pregnancies. J Obstet Gynaecol Can 2021; 43 (5): 614-30.e1. https://doi.org/10.1016/j.jogc.2021.01.002
- Tinelli A, Hudelist G, Malvasi A, Tinelli R. Laparoscopic management of ovarian pregnancy. JSLS 2008; 12 (2): 169-72. PMID: 18435892; PMCID: PMC3016170.
- Zhu Q, Li C, Zhao WH, Yuan JJ, et al. Risk factors and clinical features of ovarian pregnancy: a case-control study. BMJ 2014; 4 (12): e006447. https://doi.org/10.1136/bmjopen-2014-006447
- Tay JI, Moore J, Walker JJ. Ectopic pregnancy. BMJ 2000; 320 (7239): 916-9. https://doi.org/10.1136/bmj.320.7239.916
- Ren F, Liu G, Wang T, Li M, et al. Unruptured ovarian ectopic pregnancy: Two case reports and literature review. Front Physiol 2022; 13: 1036365. https://doi.org/10.3389/fphys.2022.1036365
- Melcer Y, Smorgick N, Vaknin Z, et al. Primary ovarian pregnancy: 43 years experience in a single institute and still a medical challenge. IMAJ 2015; 17 (11): 687-90. PMID: 26757565.
- López-Escobar L, Rodríguez-Flores LU, López-Mora D, Narváez-Contreras J, et al. Embarazo ectópico ovárico del segundo trimestre. Casos Clínicos de GOM 2024; 1 (7): 160-64. https://doi.org/10.24245/gom.v1i7.9816
- Álvarez-Goris MP, Mendoza-Moreno JM, Sánchez-Zamora R, Torres-Rivera RA, Galicia-Pedraza AK. Embarazo ectópco ovárico con presentación clínica poco común. Repor de caso y revision de la bibliografía. Ginecol Obstet Mex 2015;83:545-550. https://doi.org/10.24245/gom.v83i9.183
- Takahashi A, Takahama J, Marugami N, Takewa M, Itoh T, Kitano S, et al. Ectopic pregnancy: MRI findings and clinical utility. Abdom Imaging. 2013; 38 (4): 844-50. https://doi.org/10.1007/s00261-012-9969-0
- Bouab M, Touimi AB, Jalal M, Lamrissi A, Fichtali K, Bouhya S. Diagnosis and management of ectopic ovarian pregnancy: a rare case report. Int J Surg Case Rep 2022; 91: 106742. https://doi.org/10.1016/j.ijscr.2021.106742
- Joseph RJ, Irvine LM. Ovarian ectopic pregnancy: aetiology, diagnosis, and challenges in surgical management. J Obstet Gynaecol 2012; 32 (5): 472-4. https://doi.org/10.3109/01443615.2012.673039
- Kaur N, Reid F, Ma K. Ovarian ectopic pregnancy: laparoscopic excision and ovarian conservation. J Minim Invasive Gynecol 2019; 26 (6): 1006. https://doi.org/10.1016/j.jmig.2018.12.017




