RESUMEN
ANTECEDENTES: La hemorragia intracraneal fetal es una complicación rara y con frecuencia infradiagnosticada. Su incidencia estimada es de 0.5 a 35 casos por cada 100,000 embarazos.
CASO CLÍNICO: Paciente de 32 años, con antecedentes de cinco embarazos, dos partos y dos abortos, grupo sanguíneo A+, con 17.5 semanas de gestación y tres controles prenatales, exámenes paraclínicos en parámetros de normalidad, entre ellos los del grupo TORCH negativos, con evidencia de concentraciones óptimas de hemoglobina, sin otros trastornos en las líneas celulares de la madre. Un mes después se encontró con dilatación ventricular y una lesión extraaxial occipital izquierda, sospechosa de meningioma o hemangiopericitoma. Además, una acumulación de líquido pericárdico, lo que llevó a un mal pronóstico fetal. La paciente optó por la finalización de la gestación. El estudio anatomopatológico del feto mostró un hematoma subaracnoideo, ventriculomegalia, hemopericardio y hemotórax bilateral, junto con anomalías placentarias.
CONCLUSIÓN: Este caso clínico subraya la importancia del diagnóstico prenatal y el seguimiento cuidadoso en la identificación de anomalías fetales, sobre todo la hemorragia intracraneal.
PALABRAS CLAVE: Hemorragia intracraneal, embarazo, líquido pericárdico, meningioma, nacidos vivos, hemoglobina, hemangiopericitoma, pronóstico fetal
ABSTRACT
Background: Fetal intracranial hemorrhage is a rare and often underdiagnosed complication of pregnancy. The estimated incidence is 0.5 to 35 cases per 100,000 pregnancies. Its diagnosis is complex due to the variety of existing terms and classifications.
Clinical case: 32-year-old female patient with a history of five pregnancies, two live births and two abortions, blood group A+, at 17.5 weeks' gestation and three prenatal examinations, paraclinical tests with normal parameters, including a negative TORCH group, with evidence of optimal hemoglobin concentrations in the last blood count report, with no other disorders in the maternal cell lines. One month later, an MRI scan showed ventricular dilatation and a left occipital extraaxial lesion suspected to be a meningioma or hemangiopericytoma. Pericardial fluid accumulation was also noted during follow-up, leading to a poor fetal prognosis. The patient decided to terminate the pregnancy. Anatomopathologic examination of the fetus revealed subarachnoid hematoma, ventriculomegaly, hemopericardium and bilateral hemothorax along with placental abnormalities.
Conclusion: This clinical case highlights the importance of prenatal diagnosis and careful monitoring in the identification of fetal anomalies, especially intracranial hemorrhage.
Keywords: Intracranial hemorrhage, Pregnancy, Pericardial fluid, Meningioma, Live births, Hemoglobin, Hemangiopericytoma, Fetal prognosis
ANTECEDENTES
La hemorragia intracraneal es relativamente común en el neonato pretérmino con bajo peso; sin embargo, en la vida intrauterina no es así. Su incidencia no está debidamente establecida y es escasa como consecuencia del infradiagnóstico; por ello representa un desafío para los obstetras al momento de su manifestación. Aunado a lo anterior está la diversidad de términos descritos en la evidencia científica, lo que hace aún más excepcional los reportes de casos. Dicuonzo y su grupo propusieron que la hemorragia intracraneal fetal sucede entre la decimacuarta semana de gestación y el inicio del parto y estimaron su incidencia en 17 a 35 casos por cada 100,000 embarazos. Otras fuentes informan una incidencia de 0.5 a 1.0 por cada 1000 embarazos.1
Entre los factores de riesgo propios de la madre para la hemorragia intracraneal fetal están: las coagulopatías maternas que pueden causar trombocitopenia aloinmune neonatal.2 Además, en las mujeres embarazadas la positividad de los anticuerpos contra el factor V Leiden y SSA-SSB así como el lupus eritematoso sistémico en toda regla son causas de trombofilia. Los traumatismos obstétricos graves, las convulsiones, las alteraciones genéticas (por ejemplo, mutaciones en el gen COL4A1),3 las infecciones maternas, como citomegalovirus y rubéola, pueden causar coagulación intravascular diseminada fetal, y desarrollo anormal del sistema nervioso fetal, incluso algunas sustancias (cocaína en particular).
Los factores de riesgo fetales corresponden a coagulopatías con deficiencia del factor V o factor X, malformaciones vasculares, hemorragia en un tumor fetal, restricción aguda del crecimiento intrauterino, síndrome de transfusión gemelo-gemelo, fallecimiento de un gemelo y hemorragia fetomaterna. La mayor parte de las veces no se encuentra un solo factor asociado.4
En la clasificación de la hemorragia intracraneal se han propuesto dos categorías: extracerebral (subdural) e intracerebral (intraventricular e infratentorial).5 Para la detección, clasificación y seguimiento de varios tipos de hemorragia intracraneal puede recurrirse a la ecografía. En el ultrasonido, la hemorragia intracraneal fetal depende del sitio, gravedad y tiempo transcurrido desde su inicio. Al inicio, una hemorragia común puede aparecer dentro de los ventrículos laterales, como una colección hiperecogénica. Después de una o más semanas los coágulos formarán una lesión ecogénica, heterogénea, externa y un núcleo hiperecogénico interno. Al Doppler color se encontrará una lesión avascular. Además, puede haber distensión de los ventrículos.
Las hemorragias intraventriculares pequeñas pueden desaparecer espontáneamente, o no, debido a la obstrucción del flujo del líquido cefalorraquídeo en torno al acueducto de Silvio o los agujeros de Monro; de esta forma dan lugar a una ventriculomegalia.6,7,8
Cuando la hemorragia es infratentorial, en la fosa posterior se encuentra una colección ecogénica que puede ocasionar hipoplasia del cerebelo. En los hematomas subdurales se observa una lesión heterogénea compleja, que puede estar acompañada de desplazamiento de la línea media y, de esta manera, es posible que puedan confundirse con tumores.9 La tomografía es un método diagnóstico adicional que puede ayudar a determinar el tamaño exacto y la extensión de esas lesiones. Si bien la resonancia magnética fetal no es superior a la ecografía para diagnosticar la hemorragia intracraneal podría ayudar en casos de duda diagnóstica para establecer su confirmación.10
Las hemorragias parenquimatosas y subdurales suelen ser de mal pronóstico y cerca de la mitad de las ventriculares si están asociadas con ventriculomegalia. Cuando coexisten estas alteraciones, y la atención médica es expectante, 50% de los fetos afectados fallecerán en el transcurso del primer mes de vida posnatal. En este reporte de caso se describe un caso clínico en el que el diagnóstico se estableció con base en hallazgos inicialmente sugerentes de hemorragia intracraneal y, posteriormente, con el seguimiento ultrasonográfico, neurosonografía fetal y la resonancia magnética que ayudó a establecer, con claridad, el diagnóstico y la afectación fetal causada por esas lesiones.
CASO CLÍNICO
Paciente de 32 años, con antecedentes de cinco embarazos, dos partos y dos abortos, grupo sanguíneo A+, con 17.5 semanas de gestación. Al momento del ingreso a la Unidad de Medicina Materno Fetal contaba con tres controles prenatales, exámenes paraclínicos en parámetros de normalidad, entre ellos los del grupo TORCH negativos, con evidencia de concentraciones óptimas de hemoglobina en el último reporte del hemograma, sin otros trastornos en las líneas celulares de la madre. Los análisis séricos autoinmunitarios para síndrome antifosfolipídico y lupus se reportaron negativos. El tamizaje para trastornos tiroideos se encontró en parámetros de normalidad. Acudió al centro de diagnóstico prenatal con las ecografías de tamizaje del primer trimestre, con informe de la longitud cráneo-caudal de 65.4 mm, translucencia nucal normal de 1.4 mm, hueso nasal sin alteraciones morfológicas evidentes que reportaba 12.4 semanas de gestación, con bajo riesgo ultrasonográfico de aneuplodias, restricción del crecimiento fetal, preeclampsia y parto pretémino. En ese momento no aportó el tamizaje combinado del primer trimestre.
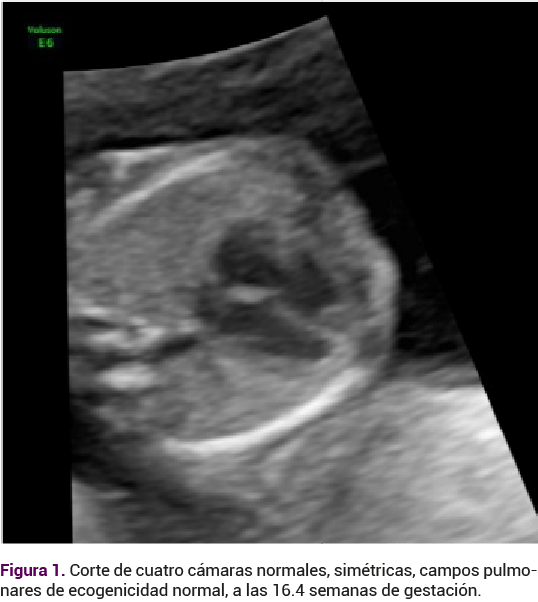
A su ingreso a la clínica se le practicó un ultrasonido obstétrico institucional por parte de un especialista en medicina materno fetal. Inicialmente se documentó la existencia de un feto con actividad cardiaca adecuada, peso estimado de 212 gramos, crecimiento adecuado, con situs solitus corte de cuatro cámaras normales, simétricas, campos pulmonares de ecogenicidad normal (Figura 1). En la región occipital derecha de la cabeza del feto se observó una imagen quística anecoica supratentorial, localizada en el espacio subaracnoideo que desplazaba al parénquima hacia la región anterior y a la línea media hacia el lado contralateral, sin evidencia de flujo al Doppler color, que midió 16 x 11 mm (Figura 2). En ese momento la imagen era sugerente de un hematoma subaracnoideo occipital derecho. Los tálamos, pedúnculos cerebrales, tabique doble, vertical y triangular se localizaron en la línea media. La fosa posterior era de aspecto normal. El sistema ventricular no estaba dilatado. La calota fetal se observó íntegra. El resto del estudio morfológico fetal se advirtió en parámetros de normalidad.
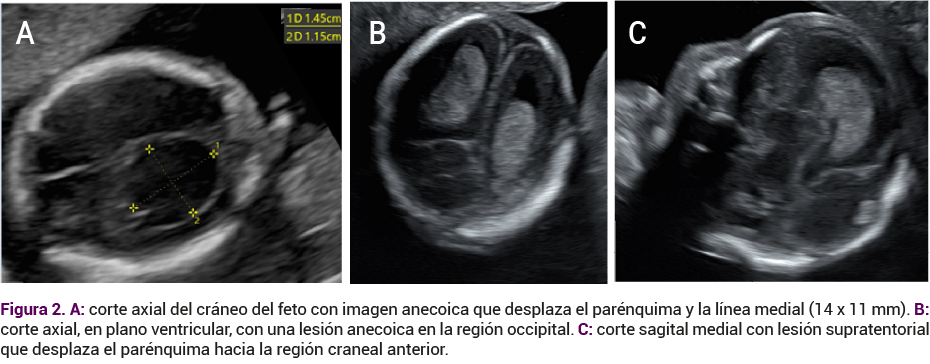
La paciente recibió el informe de los hallazgos descritos, el probable diagnóstico prenatal, pronóstico, posibles complicaciones, métodos diagnósticos adicionales y la necesidad de seguimiento ultrasonográfico. Ella decidió continuar con el embarazo y practicarse los estudios complementarios.
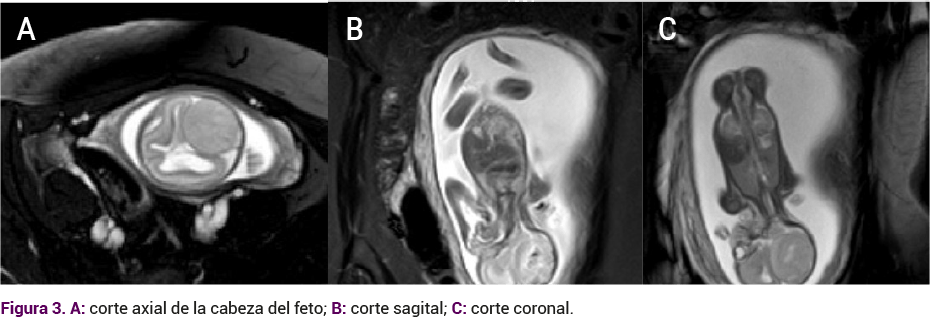
Un mes después se solicitó una resonancia magnética fetal (Figura 3) en la que se reportó al sistema nervioso central con dilatación del sistema ventricular supratentorial hacia el asta occipital izquierda de 11 mm, asta derecha de 9 mm, tercer ventrículo de 7 mm, medidas promedio de 3 mm de las astas frontales. Además, se evidenció una lesión ocupante del espacio extra axial occipital izquierdo, con imagen de ausencia de señal central. Esa lesión era heterogénea, de 33 x 28 x 22 mm, con rechazo secundario de las astas occipitales, cuerpo calloso y cisternas de base normal. La impresión diagnóstica fue de lesión extra axial occipital sugerente de meningioma comparada con un hemangiopericitoma.
El seguimiento institucional se llevó a cabo con una neurosonografía fetal avanzada practicada a las 21 semanas de gestación y que reportó dilatación del septo de la faringe, cuerpo calloso y arterias pericallosas (Figura 4). Los tálamos se advirtieron de contorno, tamaño y ecogenicidad normales, con dilatación ventricular de las astas posteriores y anteriores (Figura 4 B y C). Los datos del atrio ventricular izquierdo y derecho midieron 16 y 19 mm respectivamente.
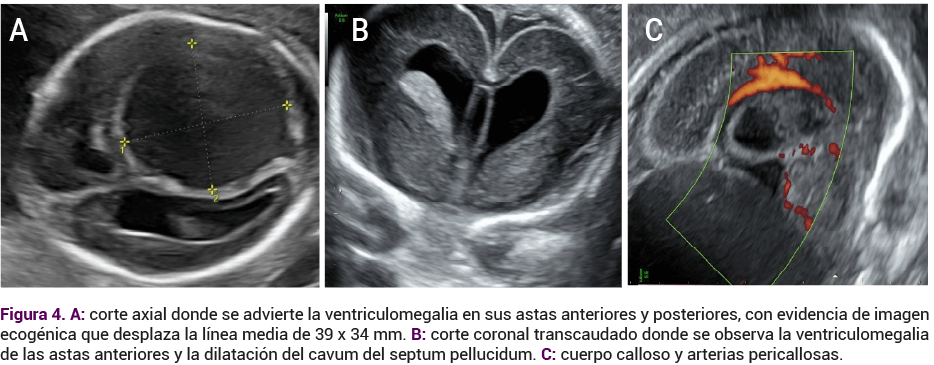
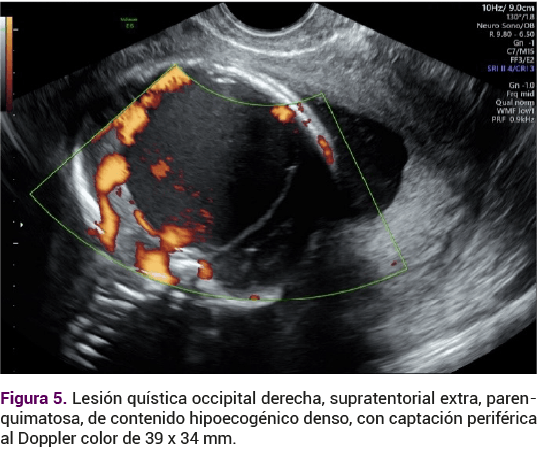
Los plexos coroideos eran regulares y simétricos, desplazados por la lesión quística occipital derecha supratentorial extraparenquimatosa, de contenido hipoecogénico denso que solo observó captación periférica al Doppler color, de 39 x 34 mm (Figura 5).
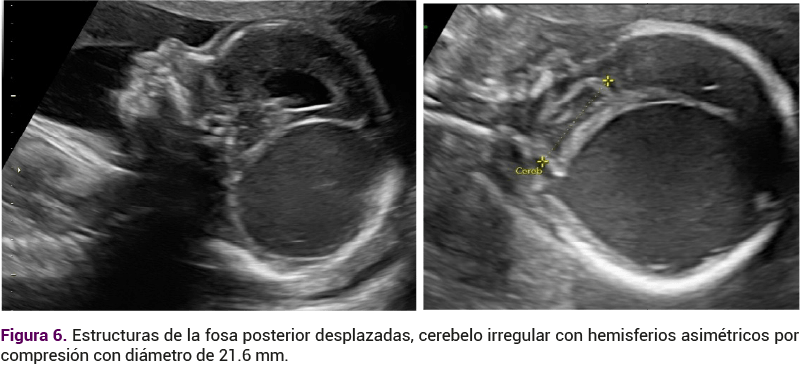
Las estructuras de la fosa posterior se encontraron desplazadas, el cerebelo irregular, con hemisferios asimétricos por compresión, con diámetro de 21.6 mm, con vermis y evidencia de obliteración de la cisterna magna. El cuarto ventrículo estaba comprimido, la cisura de Silvio aplanada (Figura 6), sin alteraciones en las estructuras medio faciales: labio, paladar ni órbitas. La columna vertebral sin alteraciones.
Ante los hallazgos descritos se practicó una evaluación ecográfica adicional para descartar otro tipo de anomalías. En el corazón del feto se encontró acumulación de líquido en el espacio pericárdico debida a la evolución tórpida. La paciente recibió el informe del mal pronóstico del feto y aumento del riesgo de mortalidad, elementos indispensables para continuar o finalizar la gestación.
Luego de semanas de seguimiento, la paciente decidió, voluntariamente, la finalización de la gestación. El estudio anatomopatológico reportó: feto de sexo femenino de 23 semanas por antropometría, con un hematoma subaracnoideo, ventriculomegalia, hemopericardio y hemotórax bilateral, placenta monocorial monoamniótica con cordón umbilical con edema de la gelatina de Wharton e hiperplasia del trofoblasto intermedio.
DISCUSIÓN
El caso clínico trata de una paciente sin factores de riesgo relevantes, con adecuado apego a los controles prenatales y seguimiento ginecoobstétrico. La hemorragia intracraneal fetal es una complicación rara, de baja prevalencia mundial. La causa obedece, sobre todo, a coagulopatías maternas, positividad de anticuerpos cruzados que predisponen a trombofilias, restricción del crecimiento intrauterino, traumatismos maternos, infecciones del grupo TORCH o exposición a sustancias como la cocaína, causas que inicialmente se descartaron. Las que no pudieron descartarse fueron las causas genéticas maternas: mutaciones COL4A1.
El diagnóstico prenatal ultrasonográfico no es un método de fácil reconocimiento, incluso en manos expertas.11,12,13 Lo que sí se hizo oportunamente, ante los hallazgos ultrasonográficos iniciales fue la colección ecogénica ubicada en la región occipital derecha, sin flujo al Doppler color, que representaba una lesión avascular y que dio pie a la primera sospecha diagnóstica de un hematoma. Posteriormente evolucionó como una lesión ecogénica heterogénea compleja, acompañada de ventriculomegalia leve, también característica de las hemorragias intracraneales fetales, sin evidencia de otras alteraciones morfológicas fetales.14 La bibliografía de los hematomas refiere el mal pronóstico, sobre todo cuando se acompaña de ventriculomegalia.15,16
CONCLUSIONES
La hemorragia intracraneal demanda un enfoque diverso que permita descartar focos etiológicos que ayuden a reforzar el diagnóstico, con base en los hallazgos ecográficos. La resonancia magnética no es superior al seguimiento ultrasonográfico adecuado y oportuno pero sí aporta la posibilidad de evaluar, con mayor precisión, el tamaño y la localización de las lesiones.
Consentimiento informado
Luego de leer el consentimiento informado la paciente lo firmó y autorizó la publicación de su caso.
REFERENCIAS
- 1. Dicuonzo F, Palma M, Fiume M, Scarpello R, et al. Cerebrovascular disorders in the prenatal period. J Child Neurol 2008; 23: 1260-66. https://doi.org/10.1177/0883073808318054
- 2. Yougbaré I, Lang S, Yang H, Chen P, et al. Maternal anti-platelet β3 integrins impair angiogenesis and cause intracranial hemorrhage. J Clin Invest 2015; 125 (4): 1545-1546. https://doi.org/10.1172/JCI77820
- 3. Koyama S, Tomimatsu T, Sawada K, Kanagawa T, et al. Spinal subarachnoid hematoma following spinal anesthesia in a patient with HELLP syndrome. Int J Obstet Anesthesia 2010; 19 (1): 87-91. https://doi.org/10.1016/j.ijoa.2009.05.007
- 4. Sherer DM, Anyaegbunam A, Onyeije C. Antepartum fetal intracranial Hemorrhage, Predisposing Factors and Prenatal Sonography: A Review. Am J Perinatol 1998; 15: (7): 431-41. https://doi.org/10.1055/s-2007-993971
- 5. Vergani P, Strobelt N, Locatelli A, et al. Clinical significance of fetal intracranial hemorrhage. Am J Obstet Gynecol 1996; 175 (3 Pt 1): 535-43. https://doi.org/ 10.1053/ob.1996.v175.a73598
- 6. Ghi T, Simonazzi G, Perolo A, Savelli L, et al. Outcome of antenatally diagnosed intracranial hemorrhage: case series and review of the literature. Ultrasound Obstet Gynecol 2003; 22 (2): 121-30. https://doi.org/10.1002/uog.191
- 7. Qi W, Luo JY, Li ZL, et al. Clinical analysis of eight cases of fetal intracranial hemorrhage in pregnancy. J Matern Fetal Neonatal Med 2021; 34 (16): 2609-615. [Https://doi.org/1080/14767058.2019.1670791](Https://doi.org/1080/14767058.2019.1670791)
- 8. Putbrese B, Kennedy A. Findings and differential diagnosis of fetal intracranial haemorrhage and fetal ischaemic brain injury: what is the role of fetal MRI? Br J Radiol 2017; 90 (1070): 20160253. https://doi.org/10.1259/bjr.20160253
- 9. Sileo FG, Zöllner J, D’Antonio F, Islam S, et al. Perinatal and long-term outcome of fetal intracranial hemorrhage: systematic review and meta-analysis. Ultrasound Obstet Gynecol 2022; 59: 585-95. https://doi.org/10.1002/uog.24766
- 10. Abdelkader MA, Ramadan W, Gabr AA, Kamel A, et al. Fetal intracranial hemorrhage: sonographic criteria and merits of prenatal diagnosis. J Matern Fetal Neonatal Med 2017; 30 (18): 2250-256. https://doi.org/10.1080/14767058.2016.1245283
- 11. Ville Y, Jenkins E, Shearer MJ, Hemley H, et al. Fetal intraventricular hemorrhage and maternal warfarin. Lancet 1993; 341 (8854): 1211. https://doi.org/10.1016/0140-6736(93)91037-M
- 12. Achiron R, Pinchas OH, Reichman B, Heyman Z, et al. Fetal intracranial haemorrhage: clinical significance of in utero ultrasonographic diagnosis. Br J Obstet Gynaecol 1993; 100: 995-99. https://doi.org/10.1111/j.1471-0528.1993.tb15140.x
- 13. Anderson MW, McGahan JP. Sonographic detection of an in utero intracranial hemorrhage in the second trimester. J Ultrasound Med 1994; 13: 315-18. https://doi.org/10.7863/jum.1994.13.4.315
- 14. Barozzino T, Sgro M, Toi A, Akouri H, et al. Fetal bilateral subdural haemorrhages. Prenatal diagnosis and spontaneous resolution by time of delivery. Prenat Diagn 1998; 18: 496-503.
- 15. Batukan C, Holzgreve W, Bubl R, Visca E, et al. Prenatal diagnosis of an infratentorial subdural hemorrhage: case report. Ultrasound Obstet Gynecol 2002; 19: 407-409. https://doi.org/ 10.1046/j.1469-0705.2002.00683.x
- 16. Ben-Chetrit A, Anteby E, Lavy Y, Zacut D, et al. Increased middle cerebral artery blood flow impedance in fetal subdural hematoma. Ultrasound Obstet Gynecol 1991; 1: 357-58. https://doi.org/10.1046/j.1469-0705.1991.01050357.x




