RESUMEN
ANTECEDENTES: La fístula apéndico-vaginal es una alteración excepcional, los casos reportados se informan como hallazgo fortuito en alguna intervención quirúrgica. La fisiopatología se asocia con un proceso de apendicitis, con adherencia en la vagina. OBJETIVO: Se informa un caso de fístula apéndico-vaginal para la práctica profesional reflexiva en el proceso diagnóstico-terapéutico.
CASO CLÍNICO: Paciente de 48 años, con antecedente de histerectomía total, que acudió a consulta por dolor pélvico crónico, pérdida de peso e infección vaginal recurrente. Los estudios complementarios informaron un tumor en el anexo derecho y un proceso fistuloso hacia vagina. La laparotomía exploradora confirmó un tumor en el ovario derecho y una fístula apéndico-vaginal. Se decidió efectuar ooforectomía, apendicectomía y fistulectomía sin complicaciones. El reporte histopatológico no informó datos de malignidad.
CONCLUSIÓN: La fístula enterovaginal representa un reto para el diagnóstico diferencial; por tanto, se requiere la participación de un equipo multidisciplinario, que optimice los recursos para la detección oportuna y el tratamiento exitoso, con importante implicación en la calidad de vida de las pacientes.
PALABRAS CLAVE: Dolor pélvico, fístula vaginal, apendicitis, fistulectomía, tumor de ovario; calidad de vida
ABSTRACT
BACKGROUND: Appendium-vaginal fistula is an extremely rare condition, the reported cases are referred to as an incidental finding in some surgical intervention, mainly with malignant entity. Its pathophysiology may be due to the process of appendicitis with adherence to the vagina. The objective of presenting this case is for reflective professional practice in the diagnostic-therapeutic approach.
CLINICAL CASE: A 48-year-old female with a history of total hysterectomy presents with chronic pelvic pain, weight loss, and recurrent vaginal infection. Studies reveal a tumor of the right annex and a fistulous process towards the vagina. Exploratory laparatomy with the discovery of a right ovarian tumor and appendico-vaginal fistula. Oophorectomy, appendectomy and fistulectomy are performed. Histopathology negative for malignancy.
CONCLUSION: The presence of enterovaginal fistula has a complex clinical presentation and is a challenge in differential diagnosis; it requires a multidisciplinary approach that optimizes resources for timely detection and successful therapy, framing the importance that results in the patient's quality of life.
KEYWORDS: Pelvic pain, Vaginal fistula, Appendicitis, Fistulectomy, Ovarian tumor, quality of life
ANTECEDENTES
Las fístulas pélvicas son una comunicación anormal entre el conducto genitourinario o gastrointestinal y la vagina o el perineo.1 La causa más común obedece a complicaciones obstétricas, pero en países industrializados las fístulas con mayor incidencia se reportan después de alguna cirugía ginecológica benigna.1-3
En la actualidad, la incidencia de este tipo de fístulas es baja, debido a la disminución de la tasa de traumatismo obstétrico, episiotomía y parto instrumentado, incluso tiene correlación inversa con el aumento de cesáreas.4
La mayor parte de las fístulas pélvicas son iatrogénicas, y el principal factor de riesgo se asocia con cirugía pélvica, que implica su disección y separación al intestino, la vejiga, el útero o la vagina, especialmente cuando se realiza una histerectomía o alguna resección intestinal concomitantes, al utilizar grapas o colocar una malla perineal o vaginal.3,5,6
Las fístulas con afectación directa del conducto gastrointestinal (enterovaginales y enterovesicales) son poco frecuentes, de éstas 10% se asocian con malignidad y el resto con benignidad,7 enfermedad diverticular (70%), enfermedad de Crohn (5-10%),8 entre otras alteraciones (diverticulitis de Meckel, malformaciones,8,9,10 radioterapia, traumatismo poscoital11 y apendicitis).
Por lo que hace a la apendicitis, las fístulas apendiculares, en orden decreciente de frecuencia, incluyen: fístulas apendicovesicales, apendicointestinales y apendicouterinas, incluso se han informado de forma excepcional las fístulas apendicocutáneas.11,12
La comunicación anormal entre el apéndice cecal y la vagina se ha reportado como un hallazgo fortuito en intervenciones quirúrgicas, principalmente con alteración maligna o falla del tratamiento conservador de la apendicitis.13,14,15
La fisiopatología de la fístula apéndico-vaginal se asocia con el origen de la fístulas enterovaginales; el apéndice se inflama y adhiere directamente a la cúpula vaginal o a través de la formación de un absceso interpuesto que se abre en la vagina.15,16,17
El proceso inflamatorio del apéndice provoca dolor espontáneo, principalmente en el punto de McBourney, además de irradiación hacia el epigastrio, periumbilical, hipogastrio o el muslo derecho.18 Incluso puede haber anorexia, cefalea, sensación de plenitud gástrica, decaimiento y náuseas.18
La evolución a la cronicidad es rara, el dolor suele ser menos intenso y la concentración de leucocitos es normal o con ligero aumento, sin desviación a la izquierda.19 La radiografía no revela datos importantes y generalmente se confunden con estreñimiento crónico.19
A continuación se expone el caso de una paciente con apendicitis, de evolución crónica, con una fístula apéndico-vaginal. Su informe puede ayudar en la práctica profesional reflexiva, durante el proceso diagnóstico-terapéutico.11,13,19
CASO CLÍNICO
Paciente de 48 años, con antecedentes médicos de hipertensión arterial esencial, diabetes mellitus tipo 2, y cirugías ginecológicas previas (tres legrados por aborto, cesárea, salpingoclasia, cono cervical por displasia relacionada con el virus del papiloma humano, histerectomía total con salpingooforectomía izquierda por leiomiomatosis e hiperplasia endometrial sin atipia).
Cuatro meses después de la última intervención quirúrgica (histerectomía) inició con dolor pélvico, pirosis y náuseas. La evaluación por personal de Gastroenterología reportó: hernia hiatal tipo 1, insuficiencia del cardias, gastritis erosiva y duodenitis leve. Se indicó tratamiento conservador y dirigido para la erradicación de H. Pylori.
Durante el último año se exacerbó el dolor pélvico y se agregó trastorno funcional del colon y pérdida ponderal importante (>20 kg). En búsqueda de alguna enfermedad maligna se solicitaron ultrasonido abdominal, tomografía y colonoscopia, y solo se encontró un tumor en el anexo derecho, por lo que se envió al servicio de Ginecología. Durante el interrogatorio se advirtieron síntomas de gastritis, náuseas, estreñimiento e infección vaginal recurrente en los últimos ocho meses, con protocolo de múltiples tratamientos con antibiograma.
La exploración física dirigida informó: tensión arterial 130/85, frecuencia cardiaca 66 lpm, frecuencia respiratoria 16, temperatura 36.5 ºC, oximetría de pulso 94%, glucometría 104 mg; peso de 60 kg, talla 1.68, índice de masa corporal 21. Abdomen euperistáltico, epigastralgia sin peritonismo, sin palpación de megalias ni masas. Tacto vaginal bimanual con anexo derecho ligeramente palpable, no doloroso, parametrios libres, flujo vaginal verde fétido; tacto rectal sin defectos palpables en la mucosa.
Se llevó a cabo valoración colposcópica, obtención de biopsia vaginal y determincnión de marcadores tumorales sin sospecha de malignidad. Puesto que la infección vaginal persistía, se inició el protocolo de estudio por sospecha de fístula pélvica. El cistograma, colon por enema y la resonancia magnética no informaron lesiones ni defecto fistuloso. La angiotomografía reportó un probable teratoma maligno.
Se programó para tratamiento quirúrgico, mediante laparotomía exploradora, en apoyo con el personal de Cirugía general y de Patología para estudio transoperatorio de ovario. Los principales hallazgos fueron: complejo tumoral en la fosa iliaca derecha, con apendicitis fase 3, que envolvía el ovario ipsilateral y cuya parte distal se encontró adherida a la cúpula vaginal, conformando una fístula apéndico-vaginal. El ovario tenía un quiste de aspecto simple.
Se resecó el apéndice del proceso fistuloso y del ovario hasta completar la apendicectomía. También se practicó resección del anexo derecho (adjunto al quiste), fistulectomía y reparación de la cúpula vaginal. Figuras 1 y 2
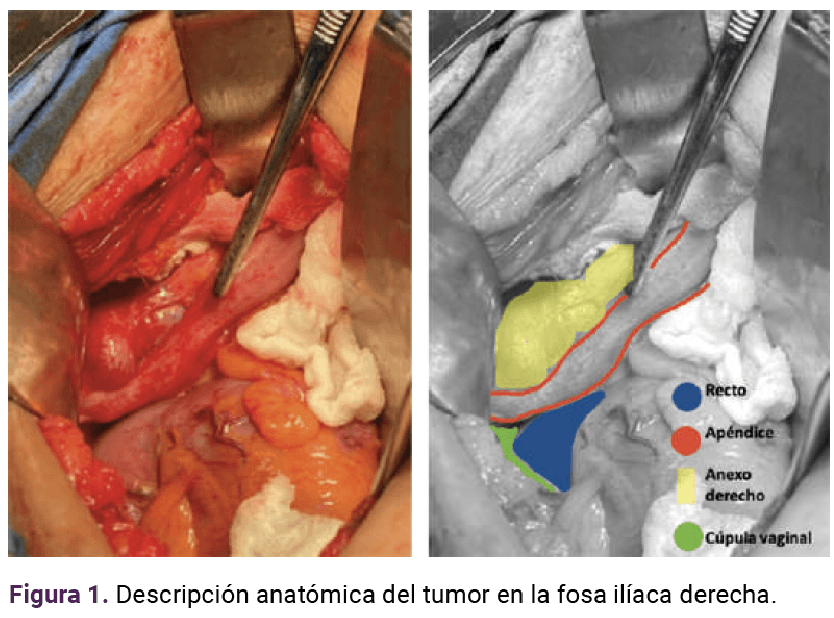
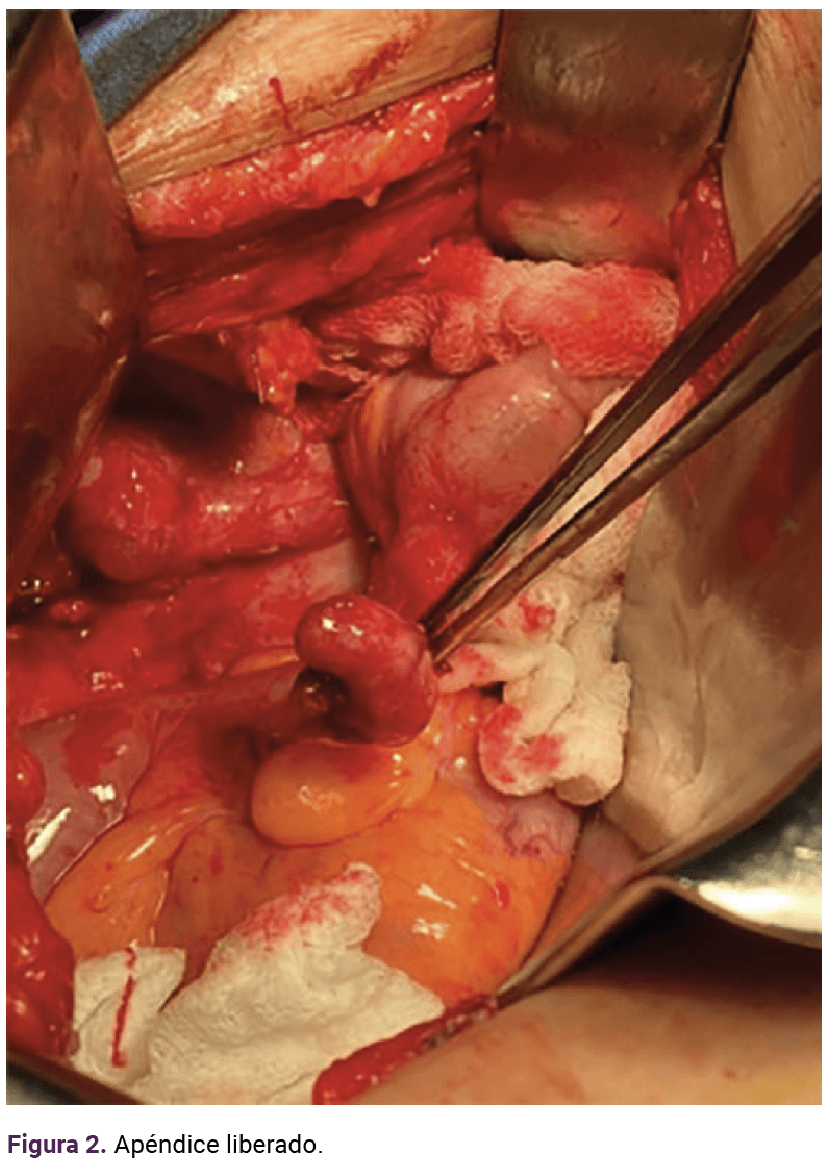
De acuerdo con el estudio histopatológico, se estableció el diagnóstico de apendicitis aguda y adenofibroma sin atipia en el ovario derecho. La evolución clínica fue satisfactoria, con curación de la infección de vías urinarias, recuperación paulatina de peso corporal, cese del dolor pélvico, funcionamiento del hábito intestinal y vaciamiento rectal, y remisión del flujo vaginal.
DISCUSIÓN
Las fístulas enterovaginales aparecen entre los 10 y 14 días de la intervención quirúrgica, con picos febriles sin foco claro ni reacción a los antibióticos,2 el curso clínico no es evidente y la cronicidad no está bien dilucidada. La mayoría de las pacientes con fístula vaginal son enviadas al Ginecólogo, y aunque pueden observarse signos clínicos evidentes, en la exploración vaginal solo puede identificarse el orificio de la fístula en el 80% de los casos. Al igual que las fístulas pélvicas, las enterovaginales suponen un reto diagnóstico.2,16
Las mujeres con fístulas enterovaginales suelen generar gases de forma incontrolable y en algunas ocasiones las heces pueden pasar a la vagina, por lo que existe flujo vaginal fétido o purulento y manchado de ropa interior. Este tipo de síntomas pueden ser más pronunciados cuando existe diarrea, debido a la irritación e inflamación local. Las fístulas pueden ser asintomáticas.20,21
Los principios de una fístula pélvica para la reparación exitosa incluyen: historia clínica y examen físico completos, con enfoque en el examen pélvico, además de estudios de imagen especializados para la identificación correcta (etiología y ubicación).22
Con la sospecha de fístula enterovaginal se sugiere iniciar el protocolo con ultrasonido endoanal, colon por enema y proctocolonoscopia.20
Es importante conocer las condiciones propias de la paciente, con la intención de valorar el momento adecuado del tratamiento y procedimiento quirúrgico, tomando en cuenta las vías de acceso, procedimientos adyuvantes y habilidades del equipo quirúrgico,3,16,22 pues todo el proceso afecta negativamente la calidad de vida de la paciente.23
En la paciente de este caso, ningún estudio pudo dilucidar la coexistencia de la fístula, por lo que el enfoque y la intervención quirúrgica estuvo dirigida por el hallazgo del tumor anexial, además de la salida de líquido inusual de la vagina, y con estos datos se sospechó la alteración, incluso de enfermada maligna, debido a la pérdida de peso y el aspecto del tumor.
El antecedente de histerectomía y la cercanía anatómica con el proceso infeccioso apendicular hicieron factible la conformación de este tipo de fístula en la paciente. La detección del tumor de ovario adjunto a la fístula apéndico-vaginal resolvió muchas incógnitas en el proceso diagnóstico.
La disección de la cúpula vaginal fue favorecida al retirar el apéndice cecal, y con ello se identificó el orificio fistuloso, debido al tiempo de evolución y por no tener conexión con la pared vesical, y de esta forma pudo completarse la fistulectomía.
El proceso de formación de una fístula y la inflamación del apéndice marcan un curso agudo o subagudo, en el que los síntomas son evidentes en fases de supuración, y rara vez llegan a ser crónicos.24 Por la historia natural de la enfermedad, la apendicitis crónica es un tema de discusión por no ser aceptada, de ahí que no se haya considerado en la etiología del caso.25
El patrón sindromático de la paciente fue complejo por afección multiorgánica y compatible con apendicitis crónica, debido al tiempo de evolución. Los múltiples esquemas de antibióticos y el orificio de salida del proceso infeccioso mediante la fístula apéndico-vaginal cambiaron el curso de la enfermedad.
El estudio de Brune y colaboradores coincide con este caso, donde brindaron tratamiento conservador al cuadro de apendicitis, y en complicación una fístula de la misma índole.15
CONCLUSIÓN
La fístula enterovaginal forma parte de un complejo de manifestaciones clínicas, lo que supone un reto en el diagnóstico diferencial, porque suele ser difícil de identificar con estudios radiológicos y endoscópicos de rutina. Las pacientes suelen pasar por diferentes exámenes médicos, con la intención de descartar enfermedades, incluso repetir estudios antes de establecer el diagnóstico definitivo.
La exposición de este caso resalta la importancia del estudio multidisciplinario, donde el trabajo en equipo debe ser organizado y combinar la experiencia clínica, gestión de recursos e interpretación de estudios especiales, para tener un mejor control en el tratamiento médico-quirúrgico acerca de las alteraciones de alta complejidad, incluidas las fístulas pélvicas. El éxito del tratamiento se asocia directamente con la calidad de vida de las pacientes.
REFERENCIAS
- Rogers RG, Jeppson PC. Current Diagnosis and Management of Pelvic Fistulae in Women. Obstet Gynecol 2016; 128 (3): 635-50. doi: 10.1097/AOG.0000000000001519.
- Recari E, Oroz LC, Lara JA. Complicaciones de la cirugía ginecológica. Anales Sis San Navarra 2009; 32 (Suppl 1): 65-79. http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1137-66272009000200008&lng=es&nrm=iso
- Thum LW, Vinson NM, Medendorp AR, Scott V, et al. Vaginal Fistula Repairs. In: Firoozi F, editor. Female Pelvic Surgery. Springer, Cham. 2020. https://doi.org/10.1007/978-3-030-28319-3_10
- Brown HW, Wang L, Bunker CH, Lowder JL. Lower reproductive tract fistula repairs in inpatient US women, 1979–2006. Int Urogynecol J 2012; 23: 403-410. https://doi.org/10.1007/s00192-011-1653-3
- Champagne BJ, McGee MF. Rectovaginal fistula. Surg Clin North Am 2010; 90 (1): 69-82. doi: 10.1016/j.suc.2009.09.003.
- Rodoman G, Vinogradov Yu, Naumov E. Imposition of bypass enteroenteroanastomosis with disconnection of the small intestine loop with an enterovaginal fistula. A clinical case description. Hirurg (Surgeon) 2022; 14-18. doi: 10.33920/med-15-2204-02
- Kraemer M, Kara D. Laparoscopic surgery of benign entero-vesical or entero-vaginal fistulae. Int J Colorectal Dis 2016; 31 (1): 19-22. doi: 10.1007/s00384-015-2395-3.
- Otero-Piñeiro AM, Falloon K, Philpott J, Lightner AL, et a. Entero-Gynecologic Fistula: A Rare Complication of Penetrating Crohn's Disease. J Gastrointest Surg 2023; 27 (2): 413-415. doi: 10.1007/s11605-022-05487-7.
- Zeytun H, Demez A, Ozokutan BH. Persistent urogenital sinus with recto-vaginal fistula: the new variant in which the anus is normally positioned and literature review. Ann Pediatr Surg 2023; 19: 2. https://doi.org/10.1186/s43159-022-00231-x
- Raghunathan J, Krishna V, Sankaranarayanan S, Ramasundaram M. Acquired Recto-Vaginal Fistula as a Presenting Feature in an Infant with Severe Combined Immunodeficiency. Indian Pediatr 2020; 57 (6): 571-572.
- Ngalame AN, Kamga AT, Inna R, Mwadjie DW, et al. Management of a post-coital recto vaginal fistula at the Douala GynecoObstetric and Pediatric Hospital: a case report. Pan Afr Med J 2020; 36: 151. doi: 10.11604/pamj.2020.36.151.23281.
- Nanni G, Bergamini C, Bertoncini M, Nanni G. Spontaneous appendicocutaneous fistula: Case report and liteature review. Dis Colon Rectum 1981; 24: 187–190. https://doi.org/10.1007/BF02962331
- Hoyos JC, Trujillo YA. Presentación atípica del adenocarcinoma mucinoso apendicular: a propósito de un caso. En: Trabajos Libres, Casos Clínicos, Videos y Pósteres. 41º Congreso Nacional Avances en Cirugía. Rev Colomb Cir 2015; 30 (Sup.): 45-46.
- McDonald SJ, Lee F, Dean N, Ridley LJ, et al. Fistulae involving the appendix: a systematic review of the literature. ANZ J Surg 2020; 90 (10): 1878-1887. doi: 10.1111/ans.15805.
- Brune M, Thaqi M, Bartow K. Appendiceal Vaginal Fistula: A Rare Complication of Nonoperative Appendicitis Management. Cureus 2023; 15 (11): e49699. doi: 10.7759/cureus.49699.
- Tonolini M. Elucidating vaginal fistulas on CT and MRI. Insights Imaging 2019; 18; 10 (1): 123. doi: 10.1186/s13244-019-0812-9.
- Bahadursingh AM, Longo WE. Colovaginal fistulas. Etiology and management. J Reprod Med 2003; 48 (7): 489-95.
- López-Puerta N, Domínguez-Suárez H, Castillo-Lamas L, Paseiro-Ariosa R, et al. Apendicitis Crónica. A propósito de un paciente. Rev Méd Electr 2014; 31 (2): 211-217. https://revmedicaelectronica.sld.cu/index.php/rme/article/view/609
- Montiel-Jarquín ÁJ, Gómez-Conde E, Reyes-Páramo P, Romero-Briones C, et al. Apendicitis crónica. Caso clínico. Rev Méd IMSS 2008; 46 (4): 431-434. https://www.redalyc.org/articulo.oa?id=457745522014
- Holroyd DJ, Banerjee S, Beavan M, Prentice R, et al. Colovaginal and colovesical fistulae: the diagnostic paradigm. Tech Coloproctol 2012; 16: 119-126. https://doi.org/10.1007/s10151-012-0807-8
- Toglia Marc R. Rectovaginal and anovaginal fistulas. UpToDate 2024. https://www.uptodate.com/
- Mourad MS, Higazy AM. Complications of Vaginal Fistula Repair. In: Sotelo R, Polotti CF, Arriaga J, editors. Urinary Fistula. Springer, Cham. 2022. https://doi.org/10.1007/978-3-031-15317-4_24
- Gonzalez G, Anger JT. The Epidemiology and Socioeconomic Impact of Female GU and Pelvic Floor Disorders. In: Martins FE, Holm HV, Sandhu JS, McCammon KA, editors. Female Genitourinary and Pelvic Floor Reconstruction. Springer, Cham. 2023. https://doi.org/10.1007/978-3-031-19598-3_5
- Sánchez-Arias M. Apendicitis crónica, ¿existe o no?. Acta Médica Costarricense 2007; 49 (1): 47-50. http://www.scielo.sa.cr/scielo.php?script=sci_arttext&pid=S0001-60022007000100011&lng=en&tlng=es.
- Ramírez-Chacón JL. Apendicitis Crónica como causa del dolor crónico en fosa iliaca derecha. Rev Med Univer Costa Rica 2012; 6 (2): 29-38. https://doi.org/10.15517/rmu.v6i2.8064




