RESUMEN
ANTECEDENTES: La fístula vesicovaginal es la más frecuente de las fístulas genitourinarias; en países desarrollados suele ser consecuencia de una histerectomía. Su asociación con el prolapso de órganos pélvicos es poco común. Para confirmar su diagnóstico se requiere la visualización directa del orificio fistuloso mediante exploración física y estudios complementarios de tomografía axial computada, resonancia magnética o cistoscopia. El tratamiento es conservador o quirúrgico según la complejidad y la experiencia del cirujano.
CASO CLÍNICO: Paciente de 54 años, posoperada de histerectomía abdominal total secundaria a hemorragia uterina anormal por miomatosis uterina, referida de un hospital de segundo nivel de atención por incontinencia urinaria continua y extrauretral, con un orificio fistuloso de 6 cm de diámetro entre la vejiga y la vagina, además de un prolapso grado IIIBaCBp, diagnosticada por tomografía axial computada y cistoscopia. La fistuloplastia se practicó con técnica de Latzko y cirugía reconstructiva del piso pélvico. En el seguimiento a 18 meses se encontró sin incontinencia extrauretral, ni datos de prolapso de órganos pélvicos.
CONCLUSIÓN: El acceso vaginal permite combinar la cirugía reconstructiva del piso pélvico (fijación de la cúpula vaginal al ligamento sacroespinoso y perineoplastia) con la fístuloplastia vaginal, con las bondades del acceso vaginal, como la reducción del tiempo quirúrgico y el sangrado.
PALABRAS CLAVE: Fístula vesicovaginal compleja, prolapso de órganos pélvicos, histerectomía, histerectomía abdominal total, hemorragia uterina anormal, fibromas uterinos, incontinencia extrauretral
ABSTRACT
BACKGROUND: Vesicovaginal fistula is the most common type of genitourinary fistula, with hysterectomy being the leading cause in developed countries. Its association with pelvic organ prolapse is rare. Diagnosis requires direct visualization of the fistulous opening through physical examination and complementary studies, such as computed tomography and/or magnetic resonance imaging, or cystoscopy. Treatment can be conservative or surgical, depending on the complexity of the fistula and the surgeon's experience.
CLINICAL CASE: A 54-year-old female, post-total abdominal hysterectomy due to abnormal uterine bleeding secondary to uterine fibroids, was referred from a secondary-level center due to continuous extraurethral incontinence. A 6 cm fistulous opening between the bladder and vagina was diagnosed via computed tomography and cystoscopy. A fistuloplasty using the Latzko technique and pelvic floor reconstructive surgery were performed. At 18 months of follow-up, there was no extraurethral incontinence or signs of pelvic organ prolapse.
CONCLUSION: The vaginal approach allows for the combination of pelvic floor reconstructive surgery (vaginal vault fixation to the sacrospinous ligament and perineoplasty) with vaginal fistuloplasty, offering the benefits of vaginal surgery, such as reduced operative time and bleeding.
KEYWORDS: Complex vesicovaginal fistula, Pelvic organ prolapse, Hysterectomy, Total abdominal hysterectomy, Abnormal uterine bleeding, Uterine fibroids, Extraurethral incontinence
ANTECEDENTES
Las fístulas vesicovaginales constituyen la forma más frecuente de fístula genitourinaria (entre 75 a 87.3%)1,2 y representan un reto diagnóstico y terapéutico. En México, se reportan entre el 76.5 y 85.7%.3 Su causa varía según el contexto geográfico: en países en desarrollo son consecuencia de partos prolongados y obstruidos, mientras que en países desarrollados derivan, principalmente, de cirugías ginecológicas, como la histerectomía.4 Otros factores de riesgo incluyen: cáncer cervicouterino, radioterapia pélvica, endometriosis y el uso prolongado de pesarios.5,6,7 El síntoma característico es la incontinencia urinaria extrauretral, que suele manifestarse entre el séptimo y el decimocuarto día posterior al evento, con afectación en la calidad de vida y causa de infecciones urinarias.8
La Organización Mundial de la Salud clasifica a las fístulas en simples o complejas. Las primeras son menores de 4 cm, sin afectación a los meatos ureterales ni intentos previos de cierre. Las complejas son mayores de 4 cm, con múltiples orificios, pérdida tisular o antecedente de radioterapia.6
Su diagnóstico se basa en la visualización directa. Durante la exploración física se busca el espacio que recorre la fístula. La especuloscopia y las pruebas de colorante son útiles, además de los estudios complemetarios, como la cistoscopia, que es un método altamente sensible y específico, con una precisión de hasta el 95% para la localización de fístulas. La cistoscopia permite una evaluación detallada del tamaño, morfología y ubicación del orificio de la fístula, además de determinar su proximidad con los meatos ureterales y facilitar la planificación del procedimiento quirúrgico. Se recurre, también, a estudios de imagen: cistografía, urografía excretora, tomografía computada con contraste y la resonancia magnética nuclear que permiten visualizar el paso del medio de contraste desde la vejiga hacia la vagina.6
El prolapso de órganos pélvicos es el descenso de estructuras pélvicas debido a la debilidad del soporte del piso pélvico.7 Ello se manifiesta con sensación de bulto vaginal, pesadez o presión causada por el desplazamiento de los órganos en los compartimentos vaginales. Además, puede asociarse con disfunción para la defecación y la necesidad de reducción manual del prolapso para facilitar la micción o la defecación.9
La clasificación del prolapso se establece mediante el sistema Pelvic Organ Prolapse Quantification (POP-Q).10 Su tratamiento puede ser conservador o quirúrgico. Entre las opciones conservadoras se incluyen los ejercicios de fortalecimiento del piso pélvico y el uso de dispositivos de soporte, como los pesarios. En casos poco frecuentes, los pesarios se han asociado con la formación de fístulas vesicovaginales.7
La coexistencia de fístulas vesicovaginales y prolapso de cúpula vaginal secundario a histerectomía abdominal por patología uterina benigna está poco documentada, y su tratamiento quirúrgico representa un desafío adicional. Este caso clínico tiene como objetivo describir el procedimiento vaginal en una paciente con ambas afecciones que se integró con técnicas reconstructivas del piso pélvico con fistuloplastia para lograr un desenlace exitoso.
CASO CLÍNICO
Paciente de 54 años, con antecedente de epilepsia controlada e histerectomía abdominal indicada por sangrado uterino anormal secundario a miomatosis uterina. Antecedente obstétrico de cinco partos (tres requirieron la aplicación de fórceps y resultó con un desgarro perineal grave). La paciente consultó debido a la incontinencia urinaria extrauretral persistente desde hacía tres años, lo que afectaba, significativamente, su calidad de vida.
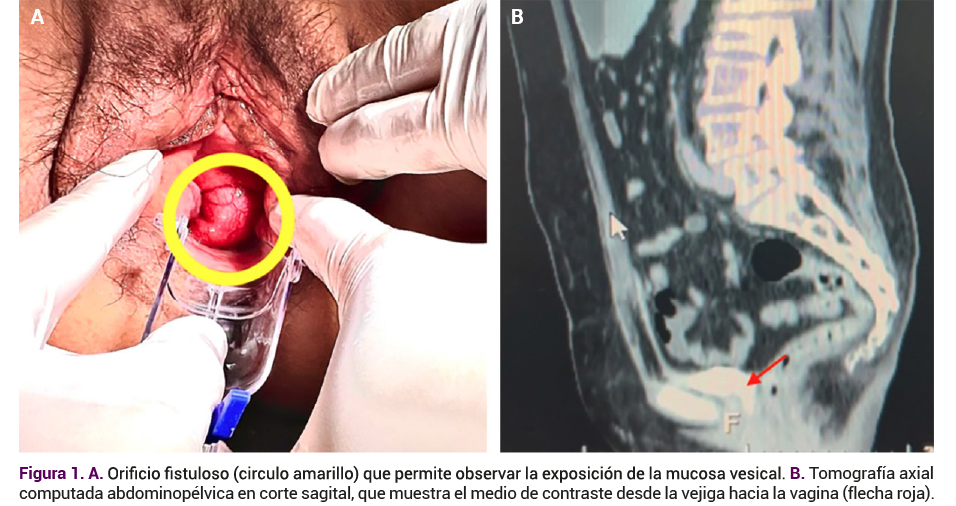
El examen ginecológico reveló un prolapso de órganos pélvicos grado III BaCBp (según la clasificación POP-Q) asociado con una fístula vesicovaginal. Se identificó un orificio de, aproximadamente, 6 cm de diámetro en la pared anterior, ubicado a 1 cm de la unión uretrovesical (Figura 1A).
La cistoscopia confirmó la localización del orificio fistuloso a 5 mm de la barra interureteral, además de evidenciar la adecuada coaptación de los meatos ureterales, lo que descartó que se tratara de una fístula ureterovaginal. Además, la TAC con contraste en plano sagital evidenció el paso del medio de contraste desde la vejiga hacia la vagina, con lo que se confirmó la fístula (Figura 1B).
Debido a la complejidad del caso, se efectuó una revisión interdisciplinaria con el departamento de urología ginecológica. Durante esa evaluación se discutieron los riesgos y ventajas de una intervención quirúrgica combinada. Se optó por un procedimiento en una única sesión para la fistuloplastia y la corrección del prolapso de la cúpula vaginal, a fin de evitar que la exposición prolongada del sitio fistuloso pusiera en riesgo la cicatrización.
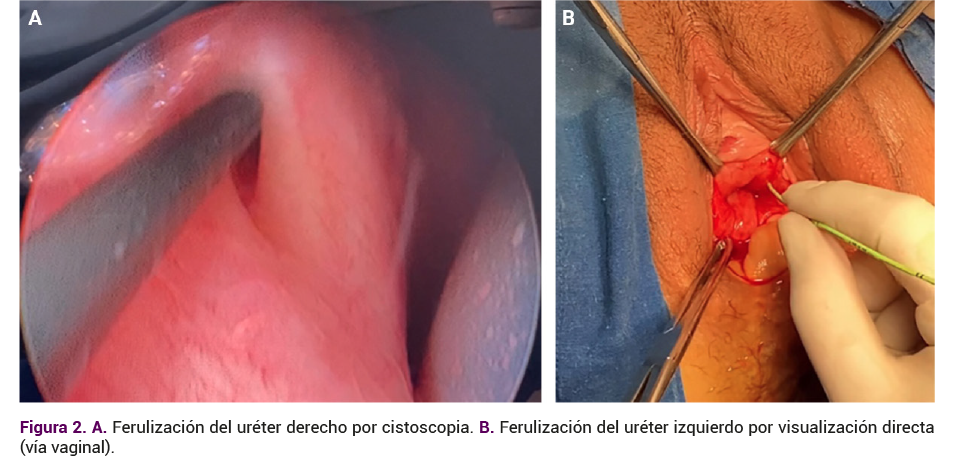
Con anestesia regional y en posición de litotomía se colocó una sonda Foley en el orificio fistuloso para su oclusión. Luego, se procedió a la ferulización del uréter derecho mediante un catéter doble J de 6Fr guiado por cistoscopia y la ferulización directa del uréter izquierdo a través del acceso vaginal valiéndose, igualmente, de un catéter doble J de 6Fr.
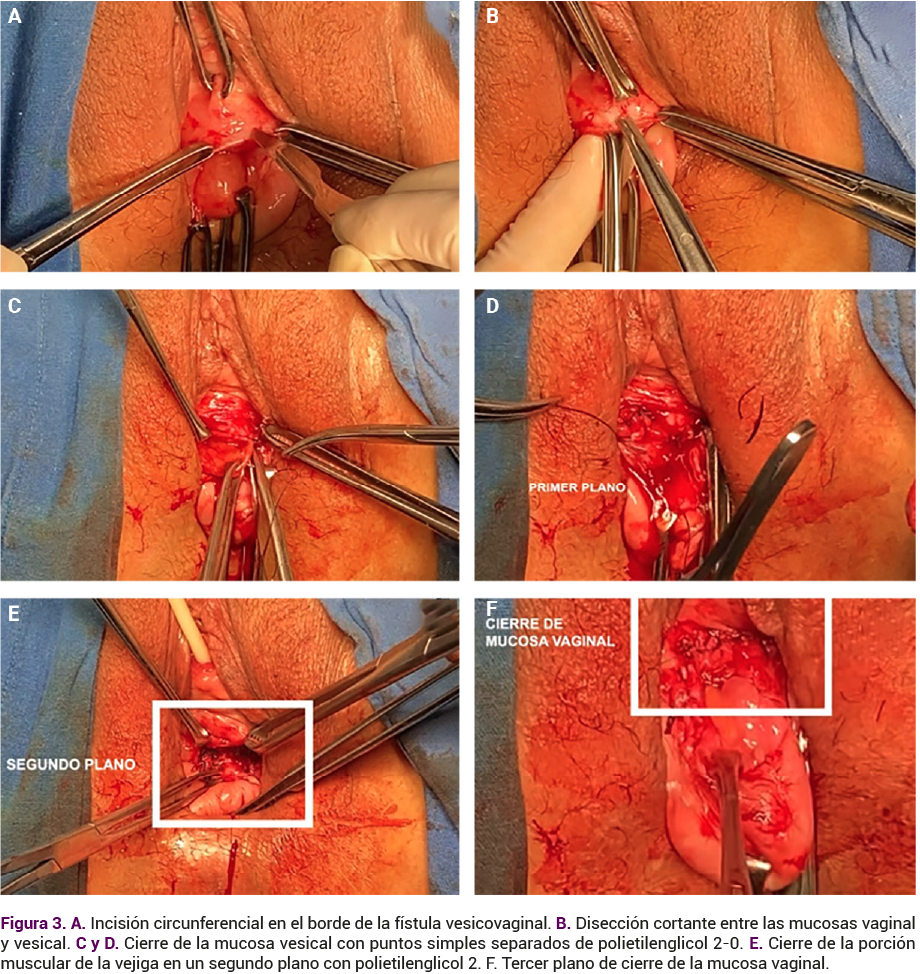
Se aplicó la técnica de Latzko para la fistuloplastia y se llevó a cabo un cierre en capas, con sutura de absorción diferida 2-0 (polietilenglicol). La hermeticidad del cierre se comprobó mediante una prueba de colorante.
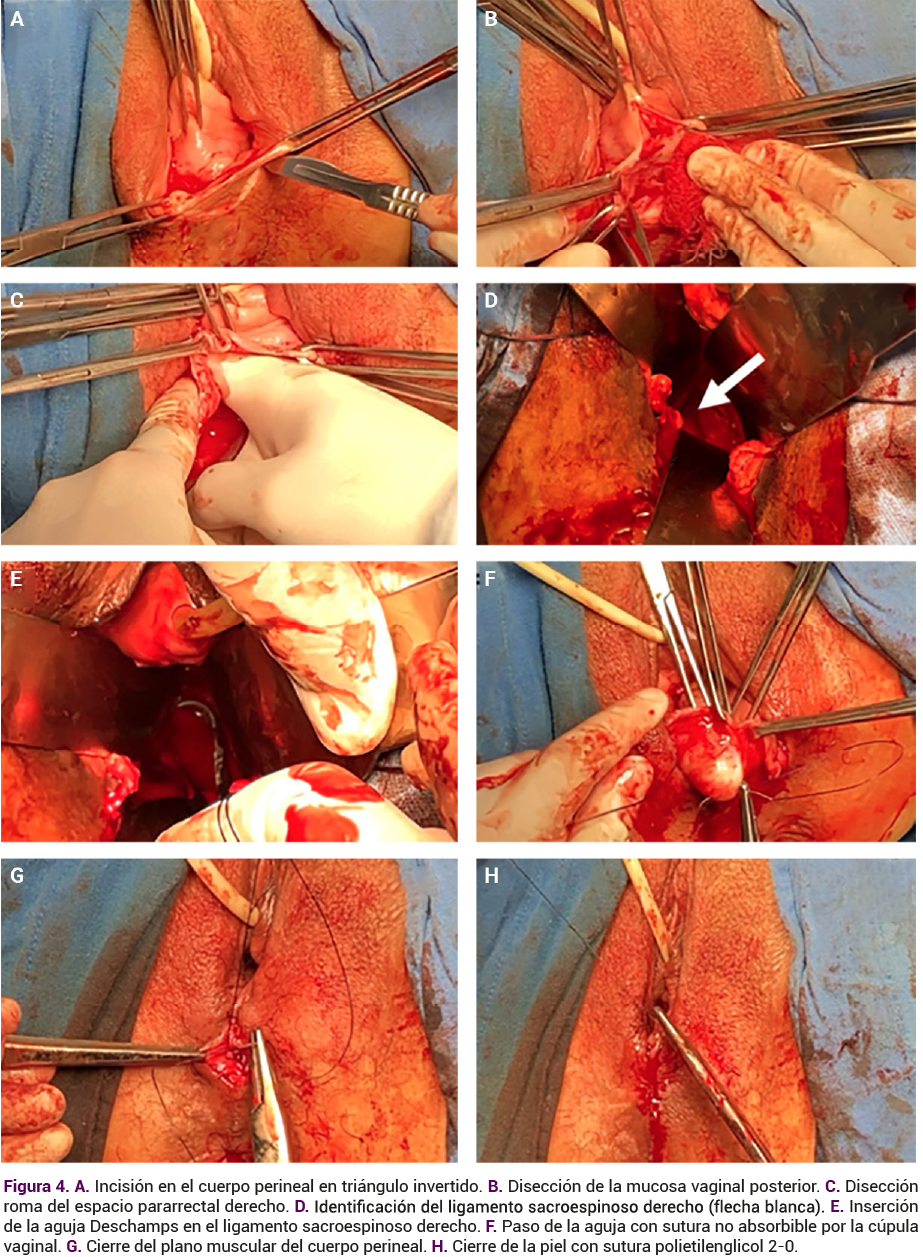
A continuación, la fijación de la cúpula vaginal al ligamento sacroespinoso derecho se hizo con una sutura no absorbible 1-0 (polipropileno), con aguja Deschamps, seguida de perineoplastia para completar el procedimiento reconstructivo.
En el posoperatorio se instaló una sonda Foley durante tres semanas y antimuscarínicos orales junto con estrógenos locales. A los dieciocho meses de seguimiento se evidenció una adecuada suspensión de la cúpula vaginal, sin incontinencia urinaria extrauretral y con una cicatrización satisfactoria de la mucosa vaginal. La paciente no informó haber experimentado síntomas asociados con el prolapso o con la fístula vesicovaginal.
DISCUSIÓN
En el centro de referencia del Noreste de México, la incidencia global de fístulas vesicovaginales en 2023 fue de 0.014%, mientras que la incidencia en el Hospital de Ginecología y Obstetricia Dr. Ignacio Morones Prieto (con excepción de los casos de referencia) fue de 0.010%, porcentajes que se sitúan por debajo del promedio reportado en el ámbito mundial.1 Este dato refuerza la importancia de un diagnóstico y tratamiento oportunos en centros especializados.
La evaluación minuciosa de la paciente es decisiva para el diagnóstico y tratamiento exitoso de la fístula vesicovaginal asociada con el prolapso de órganos pélvicos. En este contexto se evidencia la necesidad de un procedimiento quirúrgico integral que permita tratar ambas afecciones en un solo procedimiento, con lo que disminuye la morbilidad y se optimiza la recuperación.
En la bibliografía están descritos casos en los que el prolapso de órganos pélvicos precede a la aparición de una fístula vesicovaginal, lo que sugiere que las fuerzas internas generadas por el prolapso pueden inducir isquemia de la mucosa vaginal y, posteriormente, necrosis, lo que desemboca en la formación de la fístula. Este mecanismo patológico, que también puede ser inducido por el uso prolongado o inadecuado de pesarios,11 se contrastó con la situación de la paciente del caso, que tenía una fístula de evolución de tres años, secundaria a histerectomía, sin otros factores de riesgo evidentes.
La elección de la vía de acceso es decisiva para el éxito posquirúrgico. En la revisión de la bibliografía se destaca que el acceso vaginal permite una exposición adecuada del campo quirúrgico, favorece una disección precisa de los tejidos y hace posible el cumplimiento de los principios básicos de una reparación exitosa: identificación y exposición del espacio que recorre la fístula, cierre en múltiples capas sin tensión y con tejido debidamente vascularizado.9 La decisión entre el acceso abdominal, vaginal o laparoscópico debe fundamentarse en la experiencia del cirujano, la localización y tamaño de la fístula, así como en los antecedentes quirúrgicos de la paciente.
En la bibliografía se discute el momento óptimo para la reparación quirúrgica de la fístula porque algunos autores recomiendan una espera de tres meses para permitir la maduración de los tejidos y disminuir el riesgo de complicaciones, mientras que otros abogan por una intervención temprana. El protocolo posoperatorio aplicado a la paciente del caso incluyó la aplicación de una sonda vesical durante tres semanas y la indicación de estrógenos locales para tratar la atrofia vaginal, medidas que permitieron una cicatrización satisfactoria.
En pacientes con fístula vesicovaginal asociada con prolapso conviene el seguimiento prolongado (mínimo de 6 a 12 meses) para evaluar la estabilidad de la reparación y detectar recidivas o complicaciones a mediano y largo plazo. La incorporación de los datos epidemiológicos locales, en conjunto con una revisión comparativa de la bibliografía, respalda la necesidad de estrategias individualizadas y una atención multidisciplinaria para optimizar los desenlaces en estos casos complejos.
CONCLUSIONES
El acceso vaginal integral que combina técnicas reconstructivas del piso pélvico con fistuloplastia resultó en una opción efectiva para tratar pacientes con una fístula vesicovaginal y un prolapso de órganos pélvicos en un solo procedimiento. Este método no solo reduce el riesgo quirúrgico y la estancia hospitalaria, sino que también favorece una pronta recuperación posquirúrgica. Estos hallazgos resaltan la relevancia de la atención multidisciplinaria y personalizada en pacientes con afecciones complejas.
REFERENCIAS
- Hilton P, Cromwell DA. The risk of vesicovaginal and urethrovaginal fistula after hysterectomy performed in the English National Health Service–a retrospective cohort study examining patterns of care between 2000 and 2008. BJOG 2012; 119: 1447-54. https://obgyn.onlinelibrary.wiley.com/doi/10.1111/j.1471-0528.2012.03474.x
- Ting N, Lee HC, Ke JY, et al. Total uterine prolapse complicated with vesicovaginal fistula. A case report. Medicine (Baltimore) 2021; 100 (24): e26386. https://journals.lww.com/md-journal/fulltext/2021/06180/total_uterine_prolapse_complicated_with.60.aspx
- Sánchez L, Mendoza E, Ceballos E. Fístula vesicovaginal. Experiencia del servicio de Urología del Hospital de Especialidades del Centro Médico La Raza. Bol Coleg Mex Urol 2002; 17: 193-196. https://www.medigraphic.com/pdfs/buro/bu-2002/bu024d.pdf
- Díaz C, Viveros C, Lugo J, et al. Experiencia del servicio de Urología del Hospital Juárez de México en el manejo de la fístula vesicovaginal. Rev Mex Urol 2006; 66: 109-115. https://www.medigraphic.com/pdfs/uro/ur-2006/ur063b.pdf
- Zheng AX, Anderson FWJ. Obstetric fistula in low-income countries. Int J Gynecol Obstet 2009; 104: 85-89. https://doi.org/10.1016/j.ijgo.2008.09.011
- Qureshi ZP, Raassen TJIP. Vesico-vaginal fistulae occurring after total abdominal hysterectomy. J Obstet Gynaecol East Central Afr 1998; 14: 115-117.
- Almagro AA, Sanz PP, Mengual BP, et al. Fístulas urinarias: puesta al día. Actas Urol Esp 2002; 26 (10): 776-795. https://doi.org/10.1016/S0210-4806(02)72857-X
- Sociedad Española de Ginecología y Obstetricia. Fístulas urinarias. Prog Obstet Ginecol 2019; 62 (2): 194-197. https://sego.es/documentos/progresos/v62-2019/n2/18-GAP_Fistula-urinaria.pdf
- Barber MD. Pelvic Organ Prolapse. BMJ 2016; 20: i3853. https://doi.org/10.1136/bmj.i3853
- Haylen BT, Maher CF, Barber MD, et al. An International Urogynecological Association (IUGA)/International Continence Society (ICS) joint report on the terminology for female pelvic organ prolapse (POP). Int Urogynecol J 2016; 35: 137-68. https://link.springer.com/article/10.1007/s00192-015-2932-1
- Arias BE, Ridgeway B, Barber MD. Complications of neglected vaginal pessaries: case presentation and literature review. Int Urogynecol J Pelvic Floor Dysfunct 2008; 19: 1173-8. https://link.springer.com/article/10.1007/s00192-008-0574-2





