RESUMEN
ANTECEDENTES: El diagnóstico de un tumor cerebral es un reto en cualquier paciente pero lo es aún mayor en las embarazadas. El estado fisiológico único del embarazo plantea desafíos y afecta el momento oportuno del tratamiento. La falta de información acerca de la atención de pacientes embarazadas con diagnóstico de tumores cerebrales y la conducta ante la condición gestacional plantea desafíos diagnósticos y terapéuticos.
CASO CLÍNICO: Se reporta el caso de una embarazada en el primer trimestre con cefalea secundaria a glioblastoma. Se describen su abordaje diagnóstico, el tratamiento y su seguimiento hasta su remisión completa. La paciente requirió craneotomía descompresiva, manejo neurológico y vigilancia obstétrica estrecha.
CONCLUSIÓN: A pesar del manejo interdisciplinario y el diagnóstico temprano, el glioblastoma se asocia con mal pronóstico y riesgo de muerte materna. La resonancia magnética es el estudio de elección durante el embarazo.
PALABRAS CLAVE: Tumor cerebral, mujeres embarazadas, cefalea persistente, craneotomía, glioblastoma, citorreductora, levetiracetam, muerte materna
ABSTRACT
BACKGROUND: Diagnosis of a brain tumor is a challenge in any patient but even more in pregnant women. The unique physiological state of pregnancy poses challenges and affects the timing of treatment. The lack of information regarding the care of pregnant patients diagnosed with brain tumors and the approach to the gestational condition represents diagnostic and therapeutic challenges.
CLINICAL CASE: We report the case of a pregnant woman in the first trimester with headache secondary to glioblastoma. We describe the diagnostic approach, treatment and follow-up until complete remission.
CONCLUSION: Despite early diagnosis and interdisciplinary management, glioblastoma is associated with poor prognosis and maternal death risk. MRI is the imaging study of choice during pregnancy.
KEYWORDS: Brain tumor, Pregnant women, Persistent hadaches, Craniectomy, Glioblastoma, Citoreductive, Levetiracetam, Maternal death
ANTECEDENTES
La cefalea durante el embarazo comparte diversas causas según sus características, semiología y el momento de inicio durante los tres trimestres del embarazo.1 La que se inicia en el primer trimestre se divide en primaria y secundaria; la primera es la más prevalente en esta población; de ahí que sea importante conocer debidamente sus características para descartar causas secundarias, entre ellas los tumores cerebrales.2
La tasa media de incidencia del glioblastoma es de 3.19 por cada 100,000 personas, con una media de 64 años al momento del diagnóstico.3 Sin embargo, a lo largo del embarazo es excepcional, por lo que no existe una determinación precisa de su incidencia o prevalencia y su estudio se limita a reportes o series de casos.3
Por ello se reporta el siguiente caso clínico de una paciente en el primer trimestre del embarazo con una cefalea secundaria a glioblastoma, el procedimiento diagnóstico y de tratamiento y el seguimiento hasta su alivio completo.3
CASO CLÍNICO
Paciente de 37 años, con antecedentes de dos embarazos y una cesárea, en curso de las 13.5 semanas de la gestación actual, sin antecedentes heredofamiliares, personales ni ginecoobstétricos relevantes para el padecimiento. Refirió padecer migraña de un año de evolución, sin valoración médica previa, ni tratamiento. Acudió a valoración al servicio de urgencias debido a una cefalea frontal, bilateral, 10 de 10 en la escala visual analógica del dolor, de predominio derecho, de tres días de evolución. El día de la valoración fue de aumento en la intensidad, acompañada de náuseas y vómito en cuatro ocasiones, de contenido gastroalimentario y fotofobia. Al interrogatorio indirecto, el esposo refirió que en las últimas horas había tenido episodios de dislalia. A la exploración física dirigida, la paciente se advirtió con edad aparente, similar a la cronológica, ubicada en sus tres esferas, adecuada coloración de piel y tegumentos. Además, fascies dolorosa, mucosas con moderada deshidratación, el aparato cardiopulmonar sin afectación aparente. El abdomen con peristalsis normal, blando depresible, doloroso a la palpación profunda en el hipogastrio. No se advirtieron datos de abdomen agudo. El fondo uterino era palpable por encima de la sínfisis del pubis. La frecuencia cardiaca fetal fue de 155 lpm, por ultrasonido. Los genitales eran congruentes con la edad y sexo, sin sangrado. A la especuloscopia, el cuello del útero posterior se encontró cerrado, formado, con leucorrea grumosa, marrón-verdosa, no fétida. Al tacto vaginal el cuello posterior, cerrado, no doloroso a la movilización. Los anexos no se palparon y los fondos de saco libres. El guante explorador salió con escaso manchado residual, no fétido. Las extremidades se encontraron íntegras, simétricas, sin edema. Se iniciaron la hidratación intravenosa y la analgesia parenteral con 1 g de paracetamol, sin que con ello se hubiera revertido la cefalea. Posteriormente se le administraron 75 mg de diclofenaco y 8 mg de ondasetron, con lo que parcialmente la reducción fue a 8 de 10. En la interconsulta con el neurólogo la exploración se reportó: alerta, con escala de coma de Glasgow de 15 puntos, pupilas 3 mm, con reflejo al estímulo luminoso, movimiento extraocular normal, sin desviación de la comisura labial. La sensibilidad se encontró en orden. Reflejos hiperreactivos del lado izquierdo. Respuesta plantar extensora izquierda. La marcha sin alteraciones. Sin datos de irritación meníngea. Las maniobras o los signos siguientes se reportaron negativos: Barré-Mingazzini, Hoffman, Brudzinsky, Binda Kerning. La resonancia magnética reportó: tumoración intraxial postcentral y temporal derechas, de características malignas.
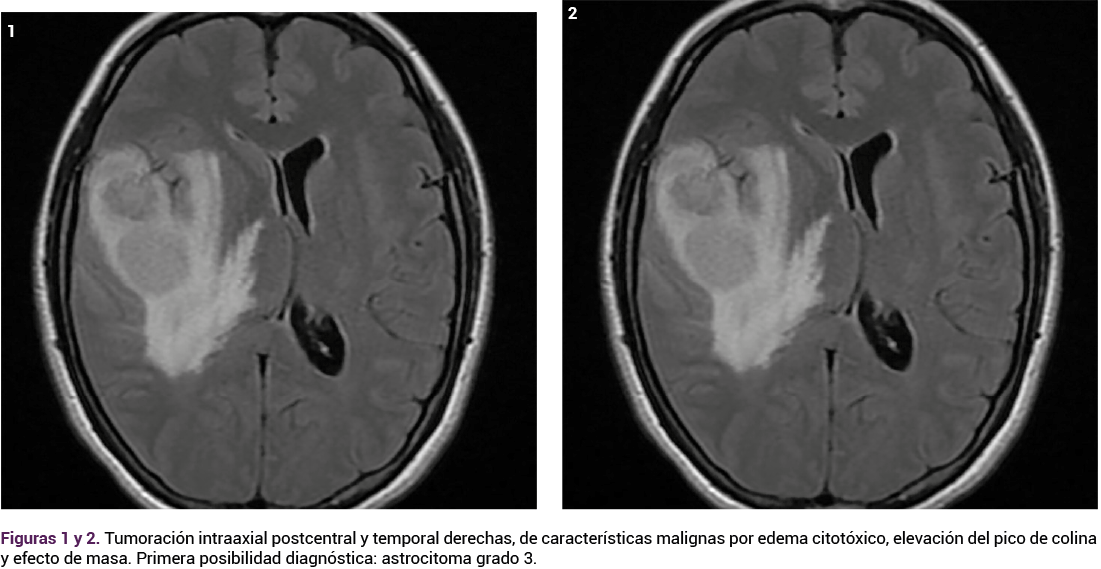
Por lo anterior, se decidió ingresar a la paciente al quirófano para la craniectomía descompresiva y toma de biopsia. Se encontraron: duramadre a tensión, apertura dural, aumento de volumen del lóbulo temporal derecho en circunvoluciones temporal media y superior. Una lesión heterogénea intra axial en el lóbulo temporal derecho. La pupila izquierda dilatada, de 5 mL y fondo de ojo con papiledema, con un sangrado total de 150 mL. La paciente convulsionó en la inducción anestésica. El reporte de patología transoperatorio fue de astrocitoma de alto grado, con posible glioblastoma. Durante el posquirúrgico inmediato a la exploración física la pupila derecha se encontró dilatada 2 mm, hiporreactiva a la luz y pupila izquierda de 7 mm, sin respuesta al estímulo luminoso. Signos vitales: tensión arterial 102-48 mmHg, temperatura 36.0 ºC, frecuencia cardiaca 56 lpm, frecuencia respiratoria 10 rpm, saturación de oxígeno 100%. Permaneció en la unidad de cuidados intensivos, con apoyo ventilatorio durante dos días, con adecuada evolución posquirúrgica hasta el alta del hospital para continuar el seguimiento en la consulta externa con 1 g al día de levetiracetam por via oral. El reporte histopatológico definitivo fue: producto de lesión intra-axial: glioblastoma (grado IV de la OMS), parénquima residual con edema y retracción neuronal hipóxica. La paciente continuó en control prenatal subsecuente. A las 20.4 semanas volvió a hospitalizarse debido a una cefalea intensa y paresia fasciocorporal del lado izquierdo, evidencia de hernia transcalvaria del lado derecho, por datos de compresión y edema. No fue posible conseguir el estudio de resonancia magnética debido a la falta de cooperación de la paciente, por intensa cefalea y náuseas. Durante la permanencia en el hospital continuó neurológicamente estable, con evolución adecuada hasta la remisión del cuadro con analgésicos (tramadol y paracetamol), anticomicial (1 g de levetiracetam cada 24 horas) y antiinflamatorio esteroideo (8 mg de dexametasona cada 12 h durante 6 días). El ultrasonido estructural a las 22.2 semanas de gestación reportó probable hallazgo de acretismo placentario, con incremento de la vascularidad subplacentaria a la aplicación del Doppler color.
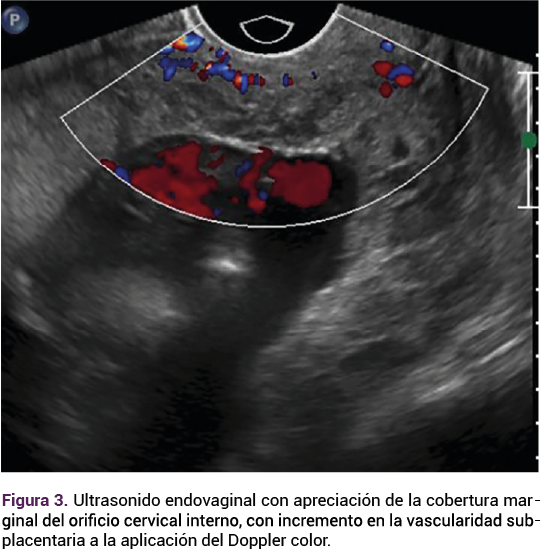
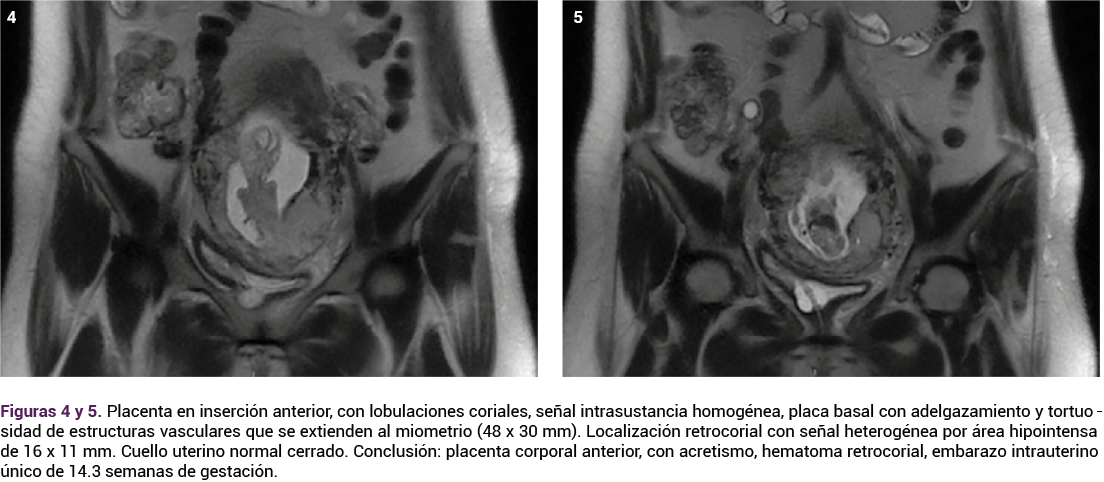
Que se confirmó en la resonancia magnética.
También se encontraron datos ultrasonográficos compatibles con probable pie equino varo bilateral, sospecha de alteraciones en el cuerpo calloso (agenesia-disgenesia) por ausencia del tabique transparente, colpocefalia, sin visualización directa del mismo o de la arteria pericallosa, que solo continuó con seguimiento. Durante el embarazo no recibió tratamiento citorreductor, permaneció sin evolución, previa sesión del comité de ética en conjunto con la paciente. A las 35.6 semanas de embarazo acudió a urgencias por inicio del trabajo de parto pretérmino, en fase latente y sangrado activo. Se indicó cesárea de urgencia y, posteriormente, histerectomía, con hemorragia de 3000 mL, con recién nacida de 1970 g, Apgar 6-9, Silverman 4, Capurro 34 semanas, con datos de hipertelorismo, macrocefalia, pie equino varo bilateral, placenta de inserción baja con aumento de vascularidad en el segmento uterino y acretismo, sin rebasar la serosa. Durante la cirugía se transfundieron tres paquetes globulares y un plasma. El puerperio transcurrió sin complicaciones y se inició la quimioterapia adyuvante, con temozolomida. A los seis meses recibió 10 sesiones de radioterapia de manera externa, por lo que se desconoce la dosis de radiación. A los 2 años 4 meses continuaba en seguimiento por oncología y neurología, con el mismo tratamiento paliativo y levetiracetam. Luego del debido consentimiento informado la paciente lo firmó y autorizó la publicación del caso.
DISCUSIÓN
Las causas más frecuentes de cefalea durante el embarazo, sobre todo en el primer trimestre, se dividen en primarias y secundarias según su causa.2 Entre las causas primarias están: la cefalea tensional, migraña, cefalea en racimos y la histamínica, principalmente.2 En las secundarias: trombosis venosa cerebral, accidente cerebrovascular, hemorragia subaracnoidea, hipertensión intracraneal, meningitis-encefalitis y tumor cerebral.2 La cefalea secundaria a tumores cerebrales se caracteriza por ser progresiva, con aumento con las maniobras de Valsalva y posibilidad de datos de déficit neurológico: cambios visuales, hemiparesia, entre otros.4 Esos síntomas pueden ser secundarios a la invasión e irritación del tejido nervioso adyacente o al aumento de la presión intracraneal y efecto de masa.4 Las convulsiones son un signo evidente de afectación intracraneal y suceden en 30 al 50% de los casos.4 Otros síntomas originados por la elevación de la presión intracraneal son: somnolencia, náuseas y vómitos, más difíciles de diferenciar de síntomas vegetativos propios de la gestación.1 Algunas de estas características fueron similares al caso aquí reportado de la paciente con náuseas y vómito que, en un principio, se sospechó como primera causa de un posible episodio migrañoso.1 Llamó la atención el episodio de dislalia previo a la valoración y que motivó la solicitud de una resonancia magnética.9
La frecuencia de las cefaleas secundarias durante el embarazo y puerperio aumenta hasta en un tercio.1 Los tumores, benignos y malignos, son más frecuentes en mujeres y ocupan la quinta causa de muerte en mujeres de 20 a 39 años.1 La paciente del caso se encontraba en esos límites: 37 años.1 En la bibliografía se menciona al glioblastoma como el tumor más común de todos los tumores malignos del encéfalo y otros del sistema nervioso central, hasta en un 47.7% en general.5
Los tumores gliales son los tumores cerebrales primarios más comunes en adultos y se dividen en subtipos histológicos en: astrocitoma, oligodendroglioma y ependimoma, y diferentes grados de malignidad; el glioblastoma es el tumor maligno más frecuente.1 La incidencia de tumores primarios intracraneales en mujeres embarazadas es poco frecuente, 2.6 casos por cada 100,000 gestaciones.5 En el caso del glioblastoma en el embarazo es baja, con un promedio de 3.19 casos por cada 100,000 embarazos.6 En la bibliografía se menciona que este tipo de tumores ocupa la quinta causa de muerte por cáncer en pacientes embarazadas.7
El embarazo no es una condición que confiera un incremento en el riesgo de tumores cerebrales; sin embargo, por los cambios fisiológicos durante la gestación, puede acelerar el crecimiento tumoral y cambiar el curso de manifestación y progresión.1,8 En la paciente del caso no hubo progresión ni evolución tórpida del tumor durante la gestación.8
Para el diagnóstico de tumores cerebrales es decisivo un interrogatorio minucioso y la exploración física completa, sobre todo neurológica.1 En la paciente del caso llamaron la atención los eventos de dislalia, que motivaron la solicitud de la resonancia magnética.9 Los estudios de imagen, como la tomografía computada y la resonancia magnética, son un apoyo para descartar otras afecciones y contar con diversos datos imprescindibles para el diagnóstico: localización de la lesión, vascularización, hidrocefalia obstructiva y el grado de efecto de masa en las estructuras circundantes.1,9 Por una mejor resolución de imagen, mayor sensibilidad y ausencia de radiación se prefiere la resonancia magnética.9 Por lo tanto, es el estudio de elección en pacientes embarazadas.9
El tratamiento médico durante el embarazo forzosamente debe individualizarse, incluido el quirúrgico con quimioterapia y radioterapia adyuvante.9 Estas dos últimas opciones deben posponerse hasta el puerperio, de acuerdo con las condiciones de cada paciente.9 En la paciente del caso el tratamiento inicial fue sintomático, dirigido a la cefalea.5 El paracetamol es el de primera elección por su seguridad durante el embarazo y lactancia y carecer de efecto teratogénico.5 Los de segunda línea, en particular en el segundo trimestre, son los antiinflamatorios no esteroideos: ibuprofeno, diclofenaco y naproxeno.5
Los corticosteroides son la piedra angular de tratamiento para disminuir el edema peritumoral.10 En la paciente del caso se indicó durante 6 días a las 20.4 semanas de gestación.10 Estos fármacos tienen efectos benéficos en el feto, sobre todo en el segundo y tercer trimestre, porque forman parte de la neurogénesis y la mielinización.11,12 Sin embargo, cuando se administran en forma crónica pueden originar efectos pleiotrópicos y desenlaces adversos a largo plazo.11 El tipo de manifestación en la paciente fue atípico, debido a que para el grado de evolución en el momento del diagnóstico los síntomas eran leves.10,12,13
La media de supervivencia en la población general es menor del 10% a cinco años.14 El embarazo no parece tener una repercusión significativa en la supervivencia de pacientes con glioma.15 En la paciente del caso no hubo modificaciones del comportamiento tumoral con respecto al embarazo, continúa su tratamiento paliativo aún después de dos años y cuatro meses del diagnóstico.15
CONCLUSIÓN
Los glioblastomas durante el embarazo son realmente excepcionales. Su pronóstico es malo para la vida y representan un reto diagnóstico. El estudio de neuroimagen de elección durante el embarazo es la resonancia magnética. El diagnóstico temprano fue de suma importancia para evitar la muerte de la madre secundaria a la herniación pontina.
REFERENCIAS
- Lyu H, Chen Q, Hu C, Liu L. Management of glioblastoma during pregnancy: a case report and review of the literature. BMC Pregnancy Childbirth 2024; 24: 119. https://doi.org/10.1186/s12884-024-06133-4
- Broner SW, Bobker SM, Klebanoff L. Migraine in women. Semin Neurol 2017; 37: 601-10. https://doi.org/10.1055/s-0037-1607388
- Evans RW, Couch JR. Headache in pregnancy. Neurol Clin 2019; 37: 31-51. https://doi.org/10.1016/j.ncl.2018.09.006
- Robbins MS, Starling AJ, Pringsheim TM, Becker WJ, et al. Treatment of cluster headache: the American headache society evidence-based guidelines. Headache 2016; 56: 1093-106. https://doi.org/10.1111/head.12866
- Stupp R, Mason WP, van den Bent MJ, Weller M, et al. Radiotherapy plus concomitant and adjuvant temozolomide for glioblastoma. N Engl J Med 2005; 352: 987-96. https://doi.org/10.1056/NEJMoa043330
- Stupp R, Mason WP, van den Bent MJ, Weller M, et al. Radiotherapy plus concomitant and adjuvant temozolomide for glioblastoma. N Engl J Med 2005; 352: 987-96. https://doi.org/10.1056/NEJMoa043330
- Thibault A, Briere ME, Miglioretti DL, et al. Brain tumors during pregnancy: a systematic review. J Neurooncol 2020; 149: 53-64. https://doi.org/10.1007/s11060-020-03523-2
- Blumenthal DT, Parreño MG, Batchelor TT. Management of glioblastoma in pregnancy. Curr Treat Options Neurol 2018; 20: 5. https://doi.org/10.1007/s11940-018-0498-2
- Mueller M, Füreder T, Holzner B, et al. Cancer in pregnancy. Wien Klin Wochenschr 2018; 130: 287-95. https://doi.org/10.1007/s00508-018-1336-4
- ESMO Guidelines Committee. Cancer, pregnancy and fertility: ESMO Clinical Practice Guidelines. Ann Oncol 2020; 31: 1434-46. https://doi.org/10.1016/j.annonc.2020.06.010
- Cardonick E, Iacobucci A. Use of chemotherapy during human pregnancy. Lancet Oncol 2004; 5: 283-91. https://doi.org/10.1016/S1470-2045(04)01466-4
- Kal HB, Struikmans H. Radiotherapy during pregnancy: fact and fiction. Lancet Oncol 2005; 6: 328-33. https://doi.org/10.1016/S1470-2045(05)70142-7
- Burnet NG, Benson RJ, Williams MV, Peacock JH. Fertility and pregnancy after radiotherapy for cancer. Clin Oncol (R Coll Radiol) 2004; 16: 334-44. https://doi.org/10.1016/j.clon.2004.04.008
- Zissen MH, Wang S, Wang SC, et al. MRI during pregnancy: maternal and fetal considerations. Radiographics 2021; 41: 137-59. https://doi.org/10.1148/rg.2021200088
- ACOG Committee Opinion No. 723. Guidelines for diagnostic imaging during pregnancy and lactation. Obstet Gynecol 2017; 130: e210-e216. https://doi.org/10.1097/AOG.0000000000002350




