RESUMEN
ANTECEDENTES: La hemorragia intracraneal en el embarazo es extremadamente infrecuente, de ahí que exista poca bibliografía al respecto y casi toda de población asiática.
CASO CLÍNICO: Paciente de 39 años, con 14 semanas de embarazo, con cefalea intensa de inicio súbito, náuseas y vómito. Fue llevada a urgencias con pérdida del conocimiento, crisis convulsivas, Glasgow de 5 y tensión arterial de 145-89 mmHg. La TAC de inicio reportó hematoma subdural derecho, con edema periférico. Se practicó la craniectomía descompresiva con plastia dural. La causa del sangrado intracraneal permaneció en estudio. Al quinto día de hospitalización la paciente tuvo datos de nueva hemorragia intracraneal, por lo que se reintervino. La angiografía cerebral al sexto día confirmó el diagnóstico definitivo de fístula dural arteriovenosa por lo que se procedió a la angioembolización de la fístula. La paciente permaneció en hospitalización, con evolución neurológica estacionaria y atención multidisciplinaria. En el día 51 de hospitalización tuvo ruptura de membranas pretérmino e inicio del trabajo de parto a las 24.2 semanas de gestación, con recién nacido único, masculino, de 690 gramos de peso.
CONCLUSIÓN: La bibliografía actual señala que el embarazo no es un factor de riesgo de ruptura de malformaciones arteriovenosas, ni se asocia con un riesgo incrementado de ruptura; sin embargo, debido a la baja incidencia de la hemorragia intracraneal en las embarazadas, los estudios son insuficientes, efectuados en muestras pequeñas, con resultados variables. Gran parte de los estudios de investigación están basados en población asiática.
PALABRAS CLAVE: Hemorragia intracraneal, malformación arteriovenosa, craneotomía descompresiva, hospitalización, angiografía cerebral, fístula, embarazo, incidencia
ABSTRACT
BACKGROUND: Intracranial hemorrhage during pregnancy is extremely rare; therefore, there is little literature on the subject, and most of it pertains to Asian populations.
CLINICAL CASE: A 39-year-old patient who was 14 weeks pregnant presented with a sudden onset of a severe headache, nausea, and vomiting. She arrived at the emergency room unresponsive, experiencing seizures, with a Glasgow Coma Scale score of 5 and a blood pressure of 145/89 mmHg. An initial CT scan revealed a right subdural hematoma with peripheral edema. A decompressive craniectomy with dural plasty was performed. The cause of the intracranial bleeding remained under investigation. On the fifth day of hospitalization, the patient showed signs of new intracranial hemorrhaging and underwent another operation. Cerebral angiography on the sixth day confirmed the diagnosis of an arteriovenous dural fistula. Angioembolization of the fistula was then performed. The patient remained hospitalized under multidisciplinary care with stable neurological evolution. On the 51(st) day of hospitalization, she experienced preterm membrane rupture, and labor began at 24.2 weeks of gestation. A single male newborn weighing 690 grams was delivered.
CONCLUSION: The current literature indicates that pregnancy is not a risk factor for rupture of arteriovenous malformations nor is it associated with an increased risk of rupture. However, due to the low incidence of intracranial hemorrhage in pregnant women, studies are insufficient and have produced variable results. Most research studies are based on Asian populations.
KEYWORDS: Intracranial hemorrhage, Arteriovenous malformation, Decompressive craniectomy, Hospitalization, Cerebral angiography, Fistula, Pregnancy, Incidence
ANTECEDENTES
Las malformaciones arteriovenosas son defectos vasculares que se forman por conexiones anormales (“nidos”) que conectan a las venas con las arterias sin la intervención de los capilares sanguíneos.1 La incidencia estimada es, aproximadamente, del 0.001 al 0.5%.2 Por lo general se manifiestan entre los 20 y 40 años y afectan por igual a hombres y mujeres.3
Las malformaciones arteriovenosas cerebrales tienen un 3.5% de riesgo de desencadenar una hemorragia intracraneal espontánea durante el embarazo y son la causa del 5 al 12% de las muertes maternas.4,5,6 La hemorragia intracraneal espontánea durante el embarazo es poco frecuente, grave y compleja.4
CASO CLÍNICO
Paciente de 39 años, con antecedentes de artritis reumatoide en remisión, dos embarazos y una cesárea, en curso de las 14.1 semanas de la gestación actual, establecidas con base en la fecha de la última menstruación. Acudió a urgencias debido a un cuadro de cefalea pulsátil 10/10 según la escala verbal numérica, de inicio súbito, de 30 minutos de evolución, acompañada de náusea y vómito de contenido gástrico. Posterior a su ingreso tuvo pérdida de la conciencia y crisis convulsivas, con estado epiléptico, que ameritaron maniobras avanzadas en la vía aérea. La exploración física se valoró con la escala de coma de Glasgow 5 (O:1, V:1, M:3), pupilas anisocóricas a expensas de midriasis derecha de 5 mm e izquierda de 2 mm, abdomen globoso a expensas del embarazo. La TAC simple de cráneo reportó una extensa zona de hemorragia frontotemporal derecha, con edema periférico que provocaba el desplazamiento por efecto de masa de la cisura interhemisférica y compresión del sistema ventricular supratentorial. Luego de la interconsulta con el neurocirujano, neurólogo y obstetra se procedió a la craniectomía descompresiva, drenaje del hematoma subdural e intracerebral y la plastia dural.
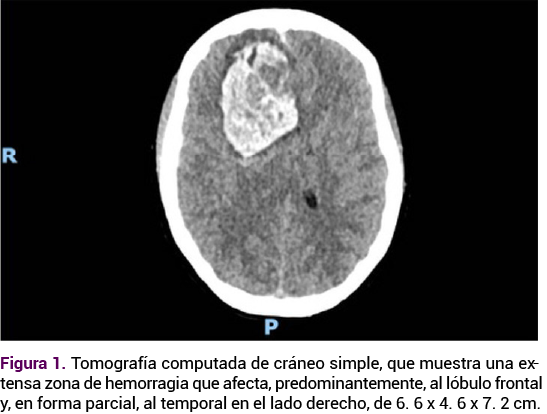
Se sospechó una trombosis venosa cerebral, con hemorragia secundaria al sangrado de las venas afluentes del seno longitudinal superior. A falta de guías médicas de atención de la hemorragia intracraneal en el embarazo, y previo consentimiento informado, se decidió posponer el cateterismo cerebral. Como parte del procedimiento diagnóstico se practicaron paneles de anticuerpos antifosfolipídicos y proteína C que resultaron negativos. La vigilancia fetal transquirúrgica se efectuó con ultrasonido obstétrico, con reporte de: feto único vivo masculino, con 14.1 semanas de gestación, peso de 86 gramos, frecuencia cardiaca de 115-122 lpm, con movimientos. Se observaron dos hematomas subcoriónicos (0.71 cm y 1 cm) y la longitud cervical de 4.3 cm.
Se indicaron 200 mg de progesterona intravaginal cada 24 horas, vigilancia con toalla testigo y ultrasonido obstétrico de control. En la TAC de control posquirúrgico se apreció mejoría, con disminución del volumen del material hemático visualizado. Se indicaron: vigilancia neurológica y diuresis, antibiótico profiláctico y tromboprofilaxis con vendas de compresión neumática intermitente.
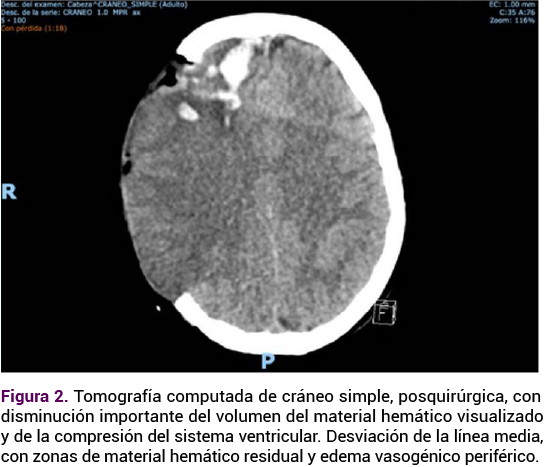
En el quinto día de hospitalización la paciente tuvo un Glasgow de 5 por flexión anómala, postura de decorticación y pupilas isocóricas. El ultrasonido transcraneal y la tomografía de cráneo evidenciaron una nueva hemorragia intracraneal. Durante la estancia en el quirófano sobrevino una hemorragia intracraneal mayor a 30 cc y herniación cerebral en el hemisferio cerebral derecho. Se procedió al drenaje del hematoma intracraneal más plastia dural, lobectomía temporal hasta la base de la fosa media cerebral y apertura de las cisternas en la base. Además, ampliación de la craniectomía, apertura dural y colocación de un drenaje subdural abocado a la base. No se visualizaron nidos de malformación o alteración vascular que justificaran la hemorragia. Se continuó con la vigilancia fetal transoperatoria, con ultrasonido con frecuencia cardiaca fetal entre 119 y 132 lpm, con disminución de los movimientos. La toalla testigo evidenció el sangrado transvaginal y coágulos en moderada cantidad. Al tacto vaginal se encontró con el cuello cerrado, formado y posterior, con sangre en la vagina. Se indicaron 100 mg de indometacina intrarrectal en dosis única.
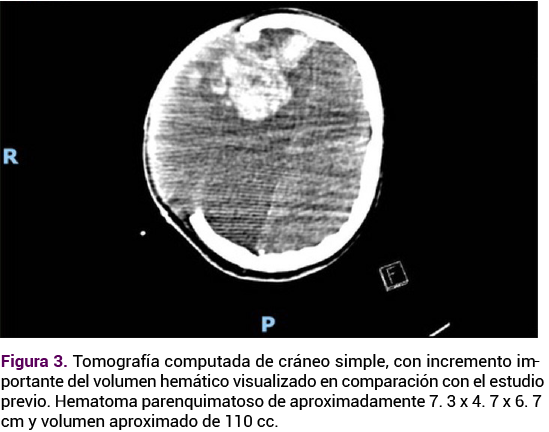
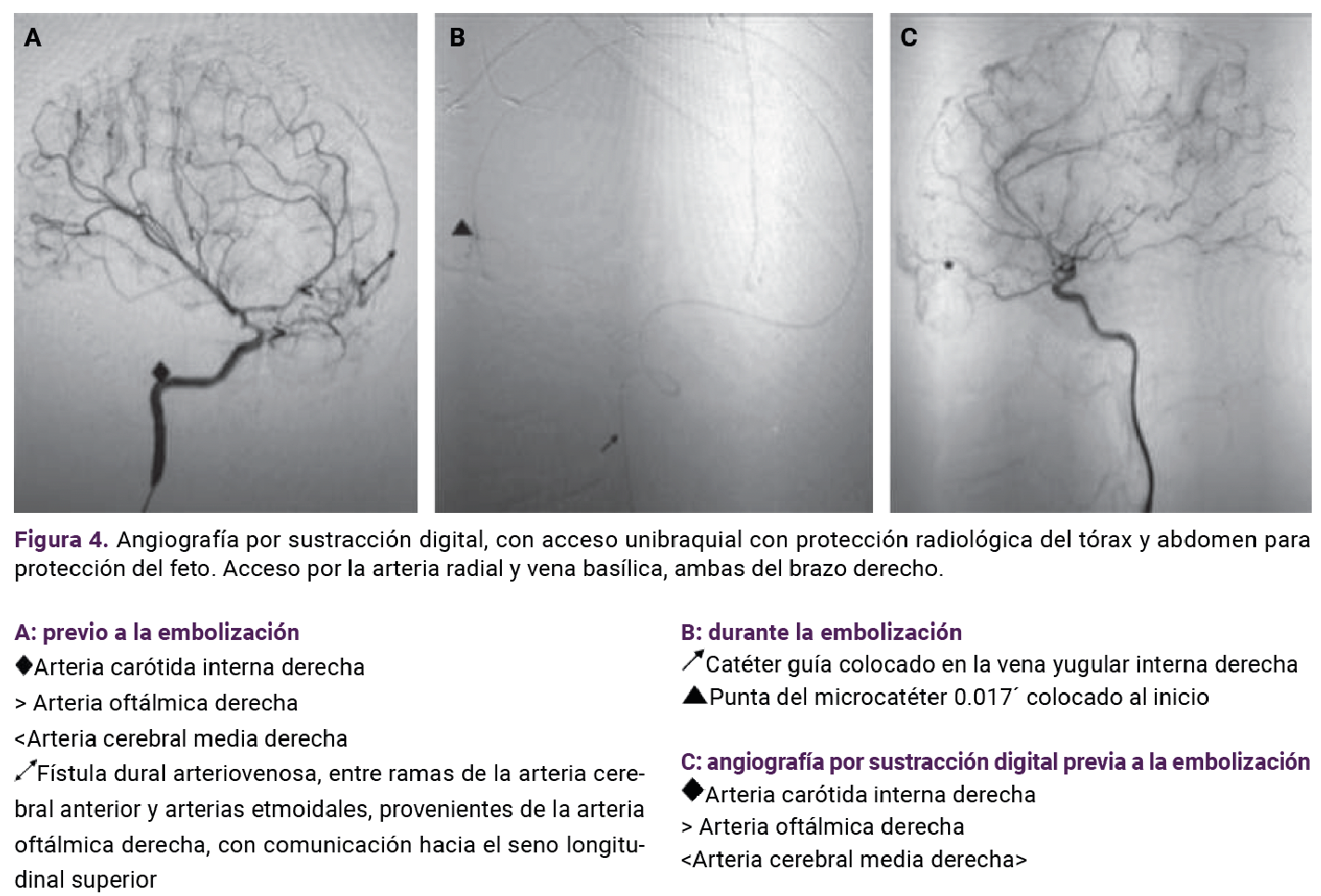
En el sexto día de hospitalización se practicó el cateterismo cerebral en el que se observó una fístula dural arteriovenosa, con afluentes dependientes de los ramos durales, etmoidales anteriores y posteriores, oftálmica y arterias frontales dependientes de la arteria cerebral anterior. Se efectuaron múltiples disparos y, posteriormente, se evidenció el flujo de alta velocidad al seno longitudinal superior. Se colocó un catéter y procedió a la angioembolización de la fístula con onyx. En la angiografía no se observaron residuos, por lo que se hicieron múltiples disparos, con tiempos arteriales y venosos sin afectación, fase capilar con evidencia de daño difuso de la microcirculación cerebral secundaria a los sangrados previos. Se verificó el flujo de ambas arterias carótidas internas cerebrales anteriores y medias. Se indicaron 8 mg de dexametasona cada 12 horas durante dos días. Se continuó la administración de progesterona intramuscular e intravaginal en las dosis mencionadas y vigilancia del sangrado trasvaginal.
El electroencefalograma reveló una leve disfunción en el hemisferio cerebral izquierdo y grave en el derecho, y actividad epiléptica frontotemporal izquierda. La paciente permaneció con un pronóstico malo para la función y preservado para la vida. Al determinar la mejoría clínica se trasladó a cuidados intermedios. El ultrasonido de las 22.3 semanas de gestación reportó: feto único vivo, con 150 lpm, en presentación transversa. Fetometría: DBP 5.36 cm para 22.2 semanas de gestación, circunferencia abdominal de 18.39 cm, longitud femoral 3.78 cm, longitud humeral 3.46 cm, peso estimado de 517 gramos, percentil 30 de Hadlock. La flujometría Doppler se informó sin datos de redistribución de flujos o resistencia placentaria.
La evolución neurológica fue estacionaria, con apoyo ventilatorio y alimentación enteral. Se continuó la vigilancia estrecha del esquema de 200 mcg de progesterona micronizada intravaginal, multivitamínico prenatal, toma de biometría hemática semanal, perfil tiroideo, monitorización de la frecuencia cardiaca cada 24 horas, toalla testigo para vigilancia de sangrado trasvaginal y ultrasonido obstétrico cada 7 días.
En la mañana del día 51 de hospitalización la paciente tuvo un sangrado transvaginal de moderada cantidad, con coágulos. El ultrasonido obstétrico reportó: embarazo de 24.2 semanas, movimientos fetales activos y frecuencia cardiaca fetal rítmica y normal. Bolsa única de 1 cm, índice de líquido amniótico de 5 cm y cuello uterino cerrado de longitud normal. En las siguientes 12 horas la paciente continuó con sangrado transvaginal abundante. El ultrasonido obstétrico evidenció: anhidramnios, frecuencia cardiaca fetal de 140 lpm, con movimientos. Se diagnosticó ruptura prematura de membranas pretérmino y se decidió la finalización del embarazo. Se inició la neuroprotección fetal con 4 mg de sulfato de magnesio, 12 mg cada 24 horas de inductores de la maduración pulmonar y betametasona durante dos dosis y esquema de latencia para ruptura prematura de membranas con 2 g de ampicilina intravenosa cada 6 horas y 500 mg de eritromicina cada 8 horas por espacio de 48 horas. A pesar de esas medidas se inició la actividad uterina regular palpable de 4/10 contracciones por minuto. El tacto vaginal evidenció la dilatación completa, borramiento del 100%, altura -3, se palpó el sacro fetal y se procedió a la expulsión y atención del parto. Se obtuvo un recién nacido, pélvico, de 690 gramos, APGAR 1-1. Se ingresó de inmediato a terapia intensiva neonatal, en donde falleció. La paciente continuó con evolución neurológica estacionaria, sin complicaciones del suceso obstétrico y alta a su domicilio.
DISCUSIÓN
Si bien no se ha encontrado una correlación entre el embarazo y la ruptura de malformaciones arteriovenosas cerebrales, sí se advierte que las rupturas suelen suceder en el segundo y tercer trimestres del embarazo,3,7-11 quizá relacionadas con los abundantes cambios hemodinámicos, de la coagulación y de las paredes de los vasos que se manifiestan en el tercer trimestre, además de la posible conexión con las elevaciones de la gonadotropina coriónica humana, relaxina y progesterona.8
La hemorragia intracraneal, por rotura de las malformaciones arteriovenosas, es una complicación muy poco frecuente, pero sumamente grave y que puede manifestarse antes o durante el embarazo.4,7
Hasta ahora, no existen guías o pautas de tratamiento para atender la hemorragia intracraneal en pacientes embarazadas. El tratamiento es similar al de las pacientes no embarazadas; aunque cada caso debe tratarse de manera individualizada pues en cada escenario el diagnóstico y tratamiento pueden variar.11,12
Los síntomas que pueden sobrevenir incluyen: cefalea holocraneana, pérdida de la conciencia, crisis convulsivas tonicoclónicas, vómito, entre otros.13 Otras afecciones neurológicas que pueden causar síntomas similares y que deben considerarse para el diagnóstico diferencial incluyen: trombosis del seno venoso, oclusión arterial, apoplejía de la pituitaria, tumores intracraneales, meningitis, encefalitis y eclampsia.8
Por la manera en que la paciente del caso inició el padecimiento se prefirió, en un principio, el tratamiento quirúrgico mediante craneotomía para atacar el hematoma cerebral y postergar, de inicio, la angiografía cerebral.11 Sin embargo, debido al deterioro neurológico, infarto cerebral y posterior resangrado, se decidió en acuerdo con la familia retrasar aún más el cateterismo cerebral, con el que se llegó al diagnóstico definitivo de fístula dural arteriovenosa.12 Se indicaron: dexametasona, betametasona, indometacina, ampicilina, eritromicina, progesterona y sulfato de magnesio.11
Finnerty J y colaboradores plantean que la valoración y el tratamiento de la hemorragia intracraneal por malformaciones arteriovenosas son procedimientos forzosos que deben practicarse, independientemente de si la paciente esté o no embarazada.14
Debido a la baja incidencia e insuficiente información con la que se cuenta, no existe un consenso para tratar pacientes embarazadas con hemorragia intracraneal por ruptura de malformaciones arteriovenosas; de ahí lo complejo y delicado de las decisiones a tomar.7,12 Quien debe tomar la decisión es el neurólogo, apoyado en el conocimiento y experiencia de un equipo multidisciplinario de especialistas en ginecología y obstetricia, radiología intervencionista, terapia intensiva y pediatría.9
La Guideline for the Primary Prevention of Stroke (2024),15 en el apartado de embarazo, propone los siguientes puntos prioritarios para la investigación futura del accidente cerebrovascular materno: investigación mecánica y aplicada para entender la fisiopatología única del accidente cerebrovascular asociado al embarazo, en la que se incluya la relación entre el embarazo y las vasculopatías agudas. Investigación de predictores maternos de accidente cerebrovascular, incluidos biomarcadores en sangre e imagen, bitácoras de tensión arterial y otras características clínicas, así como potenciales factores protectores.15
CONCLUSIÓN
La bibliografía actual señala que el embarazo no es un factor de riesgo de ruptura de las malformaciones arteriovenosas, ni se asocia con un riesgo incrementado de ruptura; sin embargo, debido a la baja incidencia de la hemorragia intracraneal en las embarazadas, los estudios son insuficientes, efectuados en muestras pequeñas, con resultados variables. Gran parte de los estudios de investigación están basados en población asiática.
REFERENCIAS
- Komiyama M. Pathogenesis of brain arteriovenous malformations. Neurologia Medico-chirurgica 2016; 56 (6): 317-25. https://doi.org/10.2176/nmc.ra.2016-0051
- Fleetwood IG, Steinberg GK. Arteriovenous malformations. Lancet 2002; 359 (9309): 863-73. https://doi.org/10.1016/S0140-6736(02)07946-1
- Lv X, Liu P, Li Y. Pre-existing, incidental and hemorrhagic AVMs in pregnancy and postpartum: Gestational age, morbidity and mortality, management and risk to the fetus. Interventional Neuroradiology. JPNSPRN 2016; 22 (2): 206-11. https://doi.org/10.1177/1591019915622161
- Horton JC, Chambers WA, Lyons SL, Adams RD, et al. Pregnancy and the risk of hemorrhage from cerebral arteriovenous malformations. Neurosurgery 1990; 27 (6): 867-71. https://doi.org/10.1097/00006123-199012000-00002
- Yan KL, Ko UN, Hetts SW, Weinsheimer S, et al. Maternal and fetal outcomes in women with brain arteriovenous malformation rupture during pregnancy. Cerebrovascular Diseases 2021: 50 (3): 296-302. https://doi.org/10.1159/000513573
- Davidoff CL, Lo Presti A, Rogers JM, Simons M, et al. Risk of first hemorrhage of brain arteriovenous malformations during pregnancy: A systematic review of the literature. Neurosurgery 2019; 85 (5): E806-E814. https://doi.org/10.1093/neuros/nyz175
- Albuquerque FC. Arteriovenous malformation rupture and pregnancy: is it a risk or are we risk averse? World Neurosurgery 2014; 81 (1): 25-26. https://doi.org/10.1016/j.wneu.2013.02.044
- Dias MS, Sekhar LN. Intracranial hemorrhage from aneurysms and arteriovenous malformations during pregnancy and the puerperium. Neurosurgery 1990; 27 (6): 855-65. https://doi.org/10.1097/00006123-199012000-00001
- Liu X, Wang S, Zhao Y, Teo M, et al. Risk of cerebral arteriovenous malformation rupture during pregnancy and puerperium. Neurology 2014; 82 (20): 1798-803. https://doi.org/10.1212/wnl.0000000000000436
- Trivedi R, Kirkpatrick P. Arteriovenous malformations of the cerebral circulation that rupture in pregnancy. J Obstet Gynaecol 2003; 23 (5): 484-89. https://doi.org/10.1080/0144361031000153684
- Lv X, Liu P, Li Y. The clinical characteristics and treatment of cerebral AVM in pregnancy. AJNR 2015; 28 (3): 234-237. https://doi.org/10.1177/1971400915589692
- Wei H, Lien Y, Tee Y, Shih Y, et al. Intracerebral Hemorrhage with Cerebral Arteriovenous Malformation Rupture During Pregnancy. Taiwan J Obstet Gynecol 2008; 47 (4): 460-62. https://doi.org/10.1016/s1028-4559(09)60020-6
- Ajiboye N, Chalouhi N, Starke RM, Zanaty M, et al. Cerebral arteriovenous malformations: evaluation and management. Scientific World Journal 2014; 1-6. https://doi.org/10.1155/2014/649036
- Finnerty JJ, Chisholm CA, Chapple H, Login IS, et al. Cerebral arteriovenous malformation in pregnancy: Presentation and neurologic, obstetric, and ethical significance. Am J Obstet Gynecol 1999; 181 (2): 296-303. https://doi.org/10.1016/s0002-9378(99)70551-x
- Bushnell C, Kernan WN, Sharrief AZ, Chaturvedi S, et al. 2024 guideline for the Primary Prevention of stroke: A guideline from the American Heart Association/American stroke association. Stroke 2024; 55 (12): e344–e424. https://doi.org/10.1161/STR.0000000000000475




