RESUMEN
ANTECEDENTES: El penfigoide gestacional, también conocido como herpes gestacional, es una enfermedad ampollosa, relativamente poco común, asociada con el embarazo que, en algunos casos, puede complicarse con lesiones generalizadas.
CASO CLÍNICO: Paciente primigesta de 18 años de edad, en curso del puerperio tardío, complicado por eclampsia y síndrome de encefalopatía posterior reversible. Durante su estancia en terapia intensiva inició con lesiones papulares que rápidamente se tornaron vesiculares en las zonas de flexión. Se sospechó penfigoide gestacional, por lo que se tomó una biopsia que confirmó el diagnóstico. Se inició el tratamiento sistémico, con desaparición completa del cuadro.
PALABRAS CLAVE: Pénfigo gestacional, ampollas, embarazo, eclampsia, síndrome de encefalopatía posterior reversible, puerperio tardío, unidad de cuidados intensivos, diagnóstico diferencial
ABSTRACT
BACKGROUND: Gestational pemphigoid, also known as herpes gestationis, is a rare blistering disease that occurs during pregnancy. In some cases, it can lead to widespread lesions.
CLINICAL CASE: An 18-year-old primigravida experiencing eclampsia and posterior reversible encephalopathy syndrome during late puerperium. During her stay in the intensive care unit, she developed papular lesions that quickly became vesicular in the flexural areas. Gestational pemphigoid was suspected, so a biopsy was taken to confirm the diagnosis. Systemic treatment was initiated, resulting in complete resolution of the symptoms.
KEYWORDS: Gestational pemphigoid, Blistering, Pregnancy, Eclampsia, Posterior reversible encephalopathy syndrome, Late puerperium, Intensive Care Unit, Diagnosos differential
ANTECEDENTES
El penfigoide gestacional es una enfermedad autoinmunitaria poco frecuente asociada con el embarazo.1 Se caracteriza, clínicamente, por lesiones cutáneas que pueden comenzar como múltiples pápulas y placas muy pruriginosas que, rápidamente, se transforman en vesículas de forma irregular y tamaño variable.1 Estas lesiones suelen iniciarse en el abdomen, sobre todo alrededor del ombligo.1 Cuando se tornan vesiculares, la erupción tiende a extenderse a diferentes partes del cuerpo, incluido el tronco, zonas de flexión, palmas y plantas; se asemeja al penfigoide ampolloso.1
En América del Norte la incidencia se estima en 1 caso por cada 40,000 a 50,000 embarazos.2 El mecanismo patogénico exacto sigue sin conocerse, pero se cree que comienza con una respuesta inmunitaria dirigida contra diferentes proteínas hemidesmosómicas ubicadas en la zona de la membrana basal de la piel, lo que lleva a una interrupción de la adhesión entre la dermis y la epidermis y la posterior formación de la ampolla.3 Existe una asociación con los haplotipos HLA-DR3 en 61 a 80% y HLA-DR4 en 52 a 53% de las pacientes.3 En el contexto clínico del embarazo, su fisiopatología es secundaria a una reacción aloinmune contra el colágeno XVII (BP180), que se encuentra en la placenta, lo que lleva a una reactividad cruzada con ese colágeno en la membrana basal cutánea materna.2,3 El penfigoide gestacional suele ocurrir en el segundo o tercer trimestre del embarazo, pero también puede aparecer antes o inmediatamente después del parto.2,3,4
El diagnóstico se fundamenta en el cuadro dermatológico, el estudio histopatológico de la lesión o, bien, en estudios de inmunofluoresencia directa; todos ayudan a diferenciarlo de otras dermatosis características en el embarazo.4 Lo que se encuentre en los estudios histológicos dependerá de la intensidad y la evolución de las lesiones, la abundancia de eosinófilos será constante en esta enfermedad.4 Sin embargo, la clave del diagnóstico será la formación de ampollas subepidérmicas en la membrana basal.4 En la totalidad de los análisis mediante inmunoflourescencia directa se apreciará un depósito lineal de C3 a lo largo de la membrana basal.4 Con estas características y el cuadro clínico podrá distinguirse de otras enfermedades.4 Entre sus diagnósticos diferenciales se encuentran: erupción papular pruriginosa en placas del embarazo, eritema secundario a fármacos, dermatosis lineal por depósito de IgA y penfigoide bulloso.4
El tratamiento tiene como propósito disminuir los síntomas y ello dependerá de la gravedad.5 Los corticosteroides orales son la piedra angular del tratamiento.5 La remisión es espontánea aunque en casos graves puede persistir durante años, con cronificación del proceso.5,6
CASO CLÍNICO
Paciente primigesta, de 18 años de edad. Al interrogatorio indirecto sin antecedentes de enfermedades autoinmunitarias o cutáneas (dermopatías o alergias a medicamentos). En el décimo día de puerperio patológico por eclampsia y síndrome de encefalopatía posterior reversible, tórpido por neumonía por broncoaspiración, continuaba con ventilación mecánica asistida y en estado crítico.
A la exploración física la paciente se encontró en posición de decúbito prono, con dermatosis de inicio reciente, evidenciada por múltiples lesiones papulares y ampollosas en las zonas de flexión, de predominio en las fosas poplíteas, extremidades superiores e inferiores, cuero cabelludo y pabellón auricular posterior. Figura 1
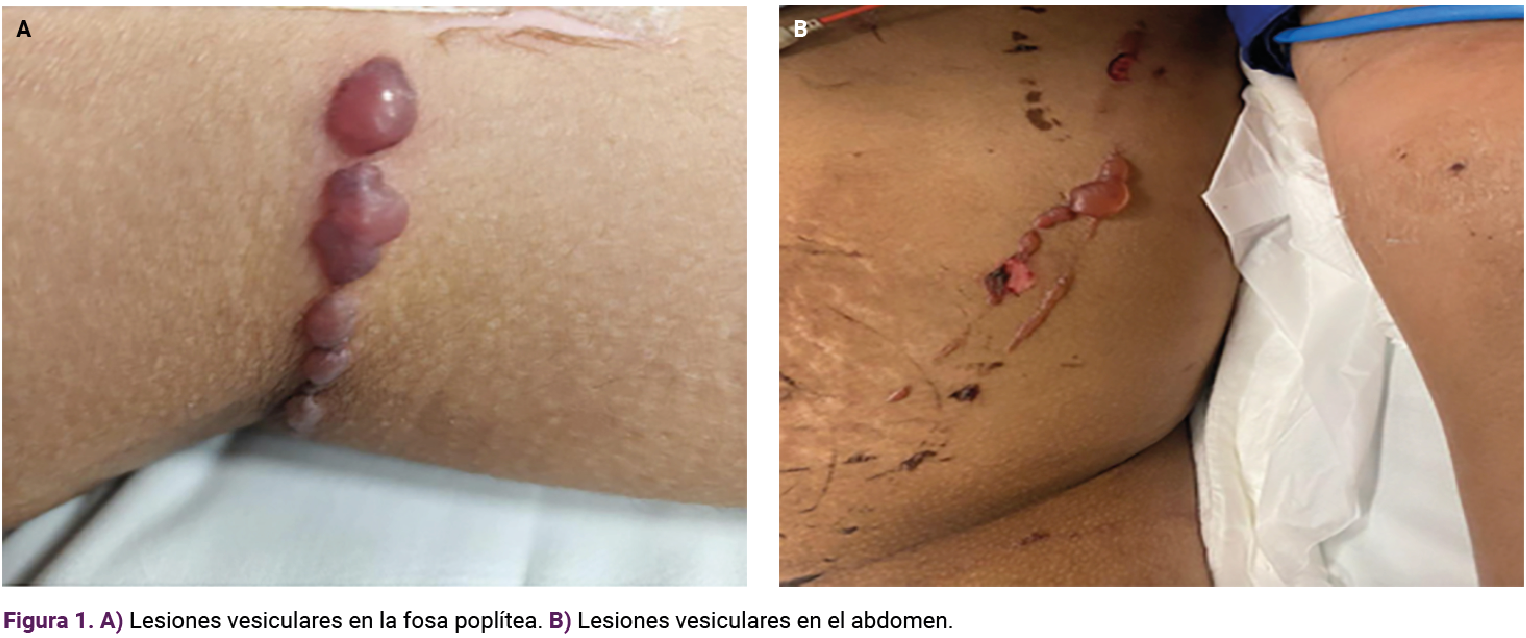
El examen bucal se limitó debido a la colocación del tubo endotraqueal que impidió determinar el sitio inicial de las lesiones y por la posición de la paciente. Para completar la exploración física se colocó a la paciente en posición de decúbito supino y fue entonces que pudieron evidenciarse las múltiples lesiones ampollosas, monomorfas, tensas, con tendencia a coalescer; variaban en tamaño desde 0.6 hasta 2 cm, con signo de Asboe-Hansen positivo que afectaban los cuadrantes inferiores del abdomen anterior sin seguir patrón de estrías, alrededor del ombligo y extremidades superiores e inferiores sin afectar la cara, las palmas y las plantas.
Debido al estado clínico de la paciente se inició la estratificación de riesgos y la sistematización en búsqueda de diagnósticos diferenciales entre las dermatosis más comunes en el embarazo y puerperio. Los estudios de laboratorio con hemograma y pruebas de función hepática se reportaron en límites de normalidad. La PCR para herpes simple se informó negativa lo mismo que las pruebas de autoinmunidad (anticoagulante lúpico, anticuerpos antinucleares y anti beta 2 glicoproteína).
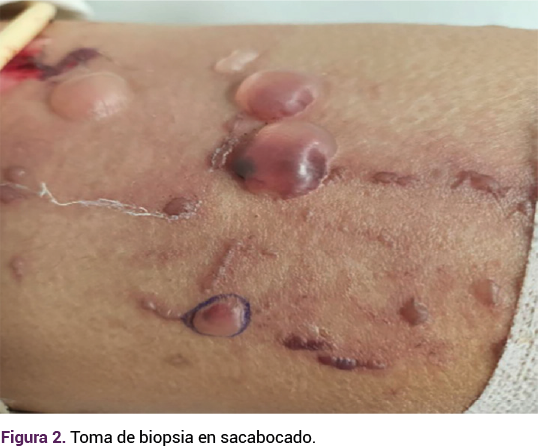
Se decidió la evaluación y la atención médica inter y multidisciplinaria. Los dermatólogos sugirieron un diagnóstico probable de penfigoide gestacional basado en el patrón ampolloso; estos especialistas tomaron una biopsia por sacabocados de 5 mm. Figura 2
Debido a que las lesiones se multiplicaron rápidamente, en un lapso de dos días hasta cubrir una superficie corporal de aproximadamente 30%, se indicó tratamiento sistémico para limitar el cuadro clínico con 60 mg de metilprednisolona intravenosa cada 24 horas, calculado a 1 mg/kg/día. Se desaconsejó la desbridación de las ampollas y se solicitó apoyo de los especialistas de la clínica de heridas. Los pediatras valoraron al neonato, que se encontró sin padecimientos asociados.
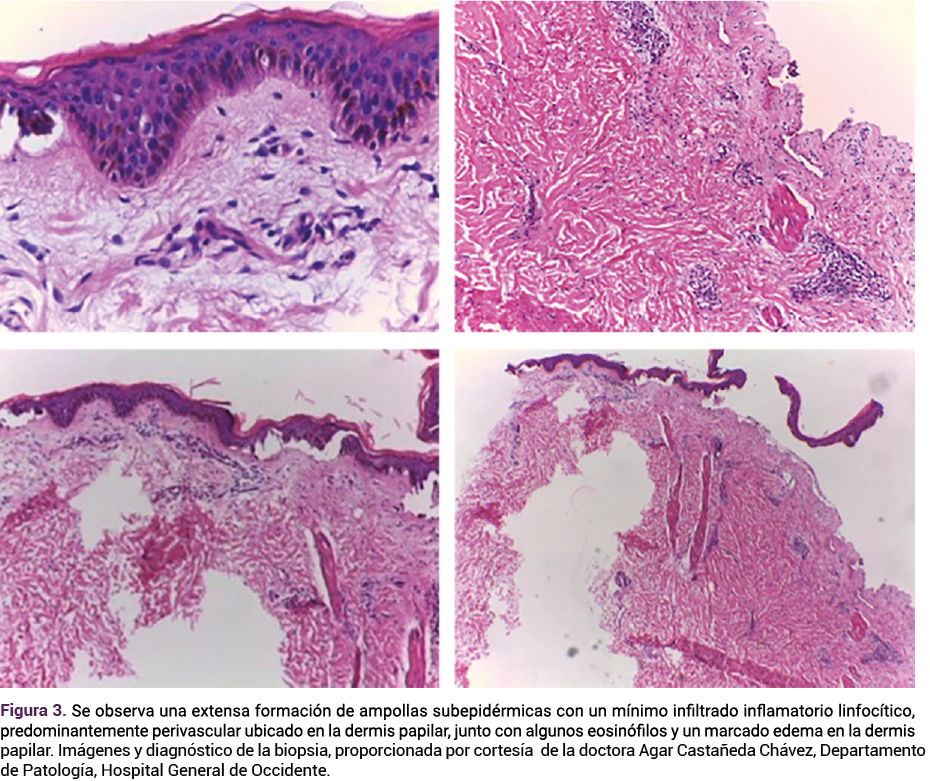
Dos días después, el informe de la biopsia confirmó el diagnóstico de penfigoide gestacional (Figura 3). La mejoría clínica de las lesiones se observó cinco días después del inicio del tratamiento por lo que se fue disminuyendo la dosis de tratamiento sistémico; el alivio completo se produjo dos semanas después.
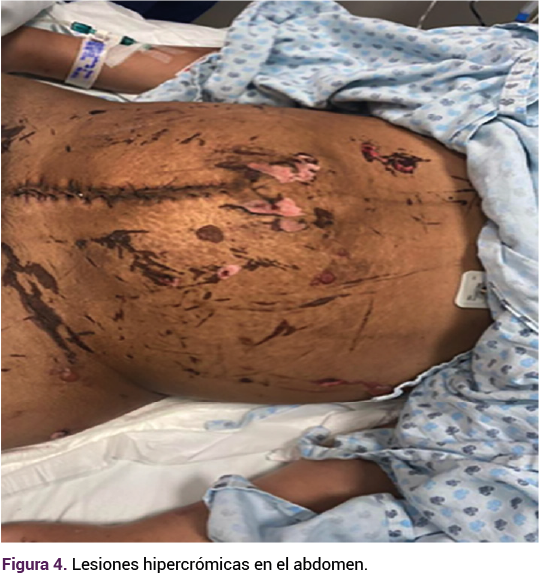
Enseguida de la remisión del cuadro clínico la paciente resultó con lesiones hipercrómicas circunscritas en las zonas de aparición de las vesículas (Figura 4). Posterior a 64 días de hospitalización por complicaciones secundarias a episodios convulsivos, se dio de alta sin otro brote dermatológico.
DISCUSIÓN
El penfigoide gestacional es una dermatosis de baja frecuencia y cuando aparece es más común en mujeres multíparas, sobre todo durante el segundo o tercer trimestre del embarazo, incluso hasta en 60% de los casos y en el 14% puede surgir en el puerperio inmediato.7 A menudo, las exacerbaciones ocurren durante el puerperio, posterior a un brote primario durante el embarazo.7 Se ha observado una asociación con el aumento del riesgo de padecer esta dermatosis en pacientes usuarias de anticonceptivos orales, aunque no hay evidencia suficiente para respaldar este planteamiento.7
La predisposición mayor se registra en pacientes con antecedentes de padecimientos autoinmunitarios, como la enfermedad de Graves-Basedow, tiroiditis de Hashimoto, trombocitopenia autoinmunitaria, alopecia areata y vitíligo, así como en pacientes con antecedente de mola hidatiforme y coriocarcinoma.8
El cuadro clínico del penfigoide gestacional se caracteriza por la aparición inicial de lesiones urticarianas o eccematosas sumamente pruriginosas, sobre todo alrededor del ombligo que, con el tiempo, se extienden a todo el cuerpo.9 A menudo, estas lesiones pueden evolucionar hasta convertirse en ampollas tensas.9 En algunos casos es posible que no lleguen a formarse ampollas, lo que complica el cuadro clínico.9 Lo común es que las lesiones aparezcan en el abdomen.9 El sitio de erupción más frecuente y característico de inicio es la zona periumbilical que, luego, se propaga al resto del tronco y las extremidades hasta en un 90% de los casos.9 Se ha mencionado la afectación de las palmas y plantas y rara vez en las mucosas o región facial.9 Sin embargo, un estudio publicado en 2004 con 20 pacientes con diagnóstico definitivo de penfigoide gestacional reportó afectación facial en 7 de ellas.9,10 En la paciente del caso aquí publicado no fue posible determinar el inicio de las lesiones debido a la posición en decúbito prono y la sedación al momento del hallazgo de las primeras lesiones.9 En la exploración física inicial las lesiones ya eran ampollosas, por lo que no pudo sospecharse algún indicio de lesiones eccematosas o pruriginosas preexistentes.9 El predominio de las lesiones fue en el abdomen, sobre todo en la zona periumbilical, sin afectar las líneas de estrías, seguido de lesiones en las extremidades superiores e inferiores, con predominio en las zonas de flexión localizadas, en su mayoría, en ambas fosas poplíteas, sin alcanzar las palmas, plantas y cara; lo que concuerda con lo reportado en la bibliografía.9
Si bien se desconoce la causa precisa del penfigoide gestacional se ha encontrado similitud con el penfigoide ampolloso.11 La enfermedad se inicia cuando la placenta invade la decidua, lo que coincide con una expresión anormal de los antígenos del complejo mayor de histocompatibilidad (MHC II) en las células del estroma coriónico amniótico y en los trofoblastos.11 Esto es lo que da pie a la presentación de la proteína BP180 al sistema inmunológico materno.12 Esta proteína (colágeno tipo XVII) se encuentra en la piel y participa en el anclaje del epitelio estratificado a la membrana basal subyacente.12 Es el antígeno principal en el penfigoide gestacional y cuando se generan anticuerpos IgG contra BP180 se altera la barrera materno-placentaria.13 La IgG atraviesa la placenta y provoca una reacción cruzada con el colágeno tipo XVII en la piel de la madre, lo que conduce a la formación de complejos inmunitarios, activación del complemento, depósito de complejos inmunitarios, quimiotaxis de eosinófilos y granulocitos, así como a su desgranulación posterior, lo que resulta en la formación de ampollas.13,14
El pronóstico para el feto suele ser bueno y los corticosteroides sistémicos no parecen influir ni empeorar los desenlaces perinatales.15 Sin embargo, las complicaciones asociadas con los riesgos del feto, en este tipo de dermatosis, ocurren en casos de aparición temprana en el primer o segundo trimestres del embarazo.15 A pesar de los síntomas de la madre, la mayoría de los fetos no se ven afectados, aunque en menos del 5% de los recién nacidos pueden ocurrir lesiones transitorias.16 La formación de vesículas aumenta el riesgo de recién nacidos pequeños para la edad gestacional y de parto prematuro secundario a insuficiencia placentaria.16 En casos raros, hasta el 10% de los recién nacidos pueden resultar con lesiones cutáneas leves debido a la transferencia pasiva de anticuerpos de la madre al feto.16
El tratamiento debe centrarse, principalmente, en el control de los síntomas y el tratamiento de la enfermedad según la gravedad de la afección, así como el trimestre del embarazo.17 Los corticosteroides casi siempre son la primera línea de tratamiento, en particular en los casos leves a moderados durante la gestación (la FDA los cataloga en la categoría C).17 En casos leves, con formación de ampollas limitadas, pueden indicarse corticosteroides tópicos en monoterapia o en combinación con antihistamínicos.17 Las pacientes resistentes al tratamiento tópico o con afectación mayor al 10% de la superficie corporal pueden recibir corticoesteroides sistémicos.18 Los corticosteroides orales son la base del tratamiento del penfigoide gestacional.18 En pacientes embarazadas se recomienda la prednisolona oral a dosis de 0.25 a 0.5 mg/kg/día debido a que gran parte es inactivada por la enzima (11-hidroxiesteroide deshidrogenasa-2) antes de llegar a la circulación fetal.19 El tratamiento se considera exitoso en ausencia de formación de nuevas ampollas durante dos semanas por lo que los corticosteroides orales son seguros durante el embarazo y el posparto.19
En casos graves se recurre a la metilprednisolona a dosis de 1 mg/kg/día durante tres días consecutivos con alivio significativo del cuadro.19 La dosis de mantenimiento dependerá de la gravedad de la enfermedad y administración mínima de dosis efectivas para evitar los efectos secundarios.19 En casos de brote posparto la dosis deberá aumentarse.19 La metilprednisolona está contraindicada en pacientes con factores de riesgo, como la diabetes mal controlada, inmunosupresión o sensibilidad a los corticosteroides sistémicos.19 En la paciente del caso las lesiones se generalizaron rapidamente en un lapso de dos días por lo que la vía oral no era viable: se optó por el tratamiento intravenoso con metilprednisolona a dosis de 1 mg/kg, con mejoría clínica adecuada.19 La dosis del medicamento se fue disminuyendo y no se observó regresión de las lesiones de ahí que se haya considerado un tratamiento efectivo.19
Es posible recurrir a terapias alternativas en las que se incluyan agentes ahorradores de esteroides, como la inmunoglobulina intravenosa en dosis que varían de 0.4 a 0.5 g/kg/día durante 2 a 5 días en ciclos mensuales, se considera terapia de segunda línea y es segura durante el embarazo y el posparto.17,19 Entre sus efectos adversos más comunes se reportan: cefalea, bochornos, hipotensión y fatiga.17,19 Debido a su alto costo, la inmunoglobulina intravenosa se considera tratamiento de segunda línea en pacientes embarazadas sin respuesta a los corticoesteroides.20
La prescripción de inmunosupresores convencionales, como la azatioprina y dapsona, ha demostrado buena eficacia en casos de persistencia; sin embargo, deben considerarse los posibles efectos adversos, como la supresión de la médula osea, parto prematuro o la insuficiencia hepática.21 La dapsona está indicada por sus propiedades antiinflamatorias, su cualidad de coadyuvante con corticosteroides en pacientes con penfigoide gestacional persistente en el posparto.21
Se han evaluado diversos reportes de casos tratados con inmunosupresores y no existen suficientes datos referentes a los posibles efectos adversos en mujeres embarazadas.22 Durante la lactancia su indicación debe vigilarse debido a que puede sobrevenir hemólisis en el neonato.22 Se han indicado en combinación con corticosteroides, con una mejor respuesta.22
En algunos casos puede ser necesaria la adición de otro agente inmunosupresor, como la ciclosporina, que es segura durante el embarazo, pero con una vigilancia estrecha debido a los efectos adversos en la madre.23 La ciclosporina atraviesa la placenta en grandes cantidades, que en el recién nacido se elimina rápidamente.23 No se considera teratogénica en modelos animales, lo que la convierte en una alternativa segura en pacientes con enfermedades autoinmunitarias resistentes al tratamiento.23 El dupilumab es un anticuerpo monoclonal al que recientemente se ha recurrido como tratamiento de pacientes con penfigoide ampolloso resistente a otros tratamientos, en particular en quienes tienen comorbilidades donde la terapia con corticosteroides está contraindicada.24
Las limitaciones de este artículo radican, principalmente, en los pocos casos reunidos, circunstancia que impidió describir la incidencia en nuestra población lo que, a su vez, redunda en un conocimiento limitado de la enfermedad y en el retraso en su diagnóstico y tratamiento.24 En la actualidad, las estrategias de tratamiento se basan, principalmente, en informes de casos y observaciones clínicas debido a la ausencia de ensayos controlados.24
CONCLUSIONES
El penfigoide gestacional debe sospecharse como diagnóstico diferencial de otras dermatosis que se manifiestan durante el embarazo. Se trata de una enfermedad autoinmunitaria de baja frecuencia en la que la diversidad de su presentación retrasa, muchas veces, su diagnóstico. Su manifestación suele ser limitada y el diagnóstico se basa en la presentación clínica y los hallazgos histopatológicos.
REFERENCIAS
- Hallaji Z, Mortazavi H, Ashtari S, Nikoo A, et al. Pemphigoid gestationis: Clinical and histologic features of twenty-three patients. Int J Women's Dermatology 2017; 3 (2): 86-90. https://doi.org/10.1016/j.ijwd.2016.11.004
- Castro LA, Lundell RB, Krause PK, Gibson LE. Clinical experience in pemphigoid gestationis: Report of 10 cases. J Am Acad Dermatol 2006; 55: 823-28. https://doi.org/10.1016/j.jaad.2006.07.015
- Sävervall C, Sand FL, Thomsen SF. Pemphigoid gestationis: current perspectives. Clin Cosmet Investig Dermatol 2017; 10: 441-49. https://doi.org/10.2147/CCID.S128144
- Özhan Ö, Cemal A, Vusala A, Bunyamin U. A resistant case of pemphigus gestationis successfully treated with cyclosporine. Interv Med Appl Sci 2016; 8 (1): 20-22. https://doi.org/10.1556/1646.8.2016.1.3
- Moreno-Díaz JA, Paredes-Solis V, Martínez-Chagolla BJ, Sereno-Coló JA. Herpes gestacional. Reporte de un caso. Ginecol Obstet Mex 2014; 82: 697-704.
- Lobato-Berezo A, Fernández Figueras MT, Moreno Romero JA, Pujol RM. El penfigoide gestacional simula un eritema multiforme con afectación de las mucosas. Actas Dermosifiliogr 2019; 110: 696-97. https://doi.org/10.1016/j.ad.2018.02.038
- Gonzalo I, Biain A, Bustinza Z, Martín E, et al. Penfigoide gestacional. Clin Invest Gin Obst 2017; 44 (1): 31-34. https://doi.org/10.1016/j.gine.2015.10.005
- Fuentelsaz V, Corredera C, Ara M, Lorda M, et al. Presentación inusual de un penfigoide gestacional. Prog Obstet Ginecol 2010; 53 (6): 244-47. https://doi.org/10.1016/j.pog.2009.12.005
- Mokni M, Fourati M, Karoui I, El Euch D, et al. Pemphigoïde gravidique Etude de 20 cas. J Ann Dermatol Venereol 2004; 131: 953-6. https://doi.org/10.1016/S0151-9638(04)93804-5
- Shimanovich I, Brocker EB, Zillikens D. Pemphigoid gestationis: new insights into the pathogenesis lead to novel diagnostic tools. BJOG 2002; 109: 970-76. https://doi.org/10.1111/j.1471-0528.2002.01016.x
- Aoyama Y, Asai K, Hioki K, Funato M, et al. Herpes gestationis in a mother and newborn: immunoclinical perspectives based on a weekly follow-up of the enzyme-linked immunosorbent assay index of a bullous pemphigoid antigen noncollagenous domain. Arch Dermatol 2007; 143 (9): 1168-72. https://doi.org/10.1001/archderm.143.9.1168
- Fuertes I, Iranzo P, Mascaró JM. Penfigoide ampolloso: guía de manejo práctico. Actas Dermosifiliogr 2014; 105 (4): 328-46. http://dx.doi.org/10.1016/j.ad.2012.10.022
- Ceryn J, Siekierko A, Skibińska M, Doss N, et al. Pemphigoid Gestationis. Case report and review of literature. Clin Cosmet Investig Dermatol 2021; 14: 665-70. https://doi.org/10.2147/CCID.S297520
- De PJ, Ramos-Garibay A, Ortiz-Lobato L, et al. Penfigoide ampolloso. Rev Cent Dermatol Pascua 2021; 30 (3): 156-60. https://doi.org/10.35366/103830
- Karna P, Broecker A. Neonatal herpes gestationis. J Pediatrics 1991; 119 (2): 299-301. https://doi.org/10.1016/S0022-3476(05)80748-6
- Mehta N, Chen KK, Kroumpouzos G. Skin disease in pregnancy: The approach of the obstetric medicine physician. Clin Dermatol 2016; 34 (3): 320-326. https://doi.org/10.1016/j.clindermatol.2016.02.003
- Engineer L, Bhol K, Ahmed AR. Pemphigoid gestationis: a review. Am J Obstet Gynecol 2000; 183 (2): 483-491. https://doi.org/10.1067/mob.2000.105430
- Sävervall C, Thomsen S. Managing pemphigoid gestationis. EMJ 2020; 5 (2): 125-35. https://doi.org/10.33590/emj/19-00209
- Fong M, Gandhi GR, Gharbi A, Hafsi W. Pemphigoid gestationis. In: StatPearls. Treasure Island (FL): StatPearls Publishing, 2024.
- Semkova K, Black M. Pemphigoid gestationis: current insights into pathogenesis and treatment. Eur J Obstet Gynecol Reprod Biol 2009; 145 (2): 138-44. https://doi.org/10.1016/j.ejogrb.2009.05.01
- De la Calle M, Vidaurrázaga C, Martinez N, González-Beato M, et al. Successful treatment of a severe early onset case of pemphigoid gestationis with intravenous immunoglobulin in a twin pregnancy conceived with in vitro fertilisation in a primigravida. J Obstet Gynaecol 2017; 37 (2): 246-47. https://doi.org/10.1080/01443615.2016.1244809
- Tani N, Kimura Y, Koga H, et al. Clinical and immunological profiles of 25 patients with pemphigoid gestationis. Br J Dermatol 2015; 172 (1): 120-29. https://doi.org/10.1111/bjd.13374
- Riquelme-Mc Loughlin C, Mascaró JM Jr. Treatment of pemphigoid gestationis with dupilumab. Clin Exp Dermatol 2021; 46 (8): 1578-79. https://doi.org/10.1111/ced.14765





