RESUMEN
ANTECEDENTES: El metotrexato se indica a pacientes con concentraciones de β-hCG inferiores a 5,000 mUI/mL. Sin embargo, la evidencia reciente sugiere que las decisiones de tratamiento individualizado pueden extender este límite si se cumplen ciertos criterios clínicos.
CASO CLÍNICO: Paciente de 37 años, con antecedentes obstétricos de dos embarazos y partos normales, sin abortos ni cirugías pélvicas previas, con amenorrea de ocho semanas y sin controles prenatales. Acudió a urgencias debido a un dolor hipogástrico leve e intermitente de 24 horas de evolución, acompañado de escaso manchado transvaginal color marrón. En la exploración ginecológica el útero se apreció en anteversoflexión, sin aumento de tamaño, y una tumoración anexial derecha poco definida y levemente dolorosa; el cuello uterino estaba cerrado y sin alteraciones, y no se detectaron signos de infección. Se le indicó metotrexato en esquema de monodosis (50 mg/m² IM), con vigilancia hospitalaria. A las 72 horas las concentraciones de hCG disminuyeron en 21.4%. Si bien ese descenso fue clínicamente aceptable, se administró una segunda dosis de metotrexato por el valor inicial elevado de la hCG, siguiendo las recomendaciones de las guías más actuales.
CONCLUSIÓN: Los valores altos de β-hCG se han considerado una contraindicación para el metotrexato; sin embargo, en pacientes seleccionadas este tratamiento resulta seguro y eficaz.
PALABRAS CLAVE: Embarazo ectópico, metotrexato, gonadotropina coriónica humana, tratamiento médico, atención personalizada, fertilidad
ABSTRACT
BACKGROUND: Ectopic pregnancy remains a significant cause of maternal morbidity and mortality in the first trimester.
CLINICAL CASE: A 37-year-old female with a history of two normal pregnancies and deliveries, no prior abortions or pelvic surgeries, and eight weeks of amenorrhea presented to the emergency room with mild, intermittent hypogastric pain and slight brown transvaginal spotting. During the gynecological examination, the uterus was anteverted and flexed without enlargement. A poorly defined, slightly painful, right adnexal mass was noted. The cervix was closed without abnormalities, and there were no signs of infection. After discussing therapeutic options and reviewing recent literature, methotrexate was administered in a single-dose regimen (50 mg/m² IM) under hospital monitoring with informed consent. After 72 hours, the hCG concentration decreased by 21.4%, falling to 25,828 mIU/mL. Although this decrease was clinically acceptable, a second dose of methotrexate was administered due to the high initial hCG value, following the recommendations of the most current guidelines.
CONCLUSION: Traditionally, high β-hCG values have been considered a contraindication for methotrexate. However, in selected patients, this treatment is safe and effective. Additionally, this case emphasizes the importance of updating institutional protocols based on individual clinical judgment and recent evidence to improve care in similar situations.
KEYWORDS: Ectopic pregnancy, Methotrexate, Human chorionic gonadotropin, Medical treatment, Personalized medicine, Fertility
ANTECEDENTES
El embarazo es un proceso fisiológico complejo que se inicia con la fecundación del óvulo y culmina con el nacimiento o la finalización de la gestación por otros medios. La Organización Mundial de la Salud lo define como “el estado de la mujer desde la concepción hasta el parto, durante el que ocurre el desarrollo de uno o más embriones o fetos dentro del útero”. Este proceso implica una interacción precisa entre factores hormonales, inmunológicos y anatómicos que permiten la implantación y el desarrollo del embrión en la cavidad uterina. No obstante, este equilibrio puede verse alterado, como ocurre en el embarazo ectópico.
El embarazo ectópico es cuando un óvulo se implanta fuera del útero, a menudo en las trompas de Falopio.2 Es una urgencia ginecoobstétrica relevante por su potencial de evolucionar a complicaciones graves, como la ruptura tubárica, hemorragia interna y choque hipovolémico.3 Se estima que afecta entre el 1 y el 2% de todos los embarazos y representa una de las principales causas de mortalidad materna en el primer trimestre, incluso en países con sistemas de salud desarrollados.4,5,6
El diagnóstico temprano es decisivo para disminuir la morbilidad y mortalidad asociadas.7 La cuantificación seriada de la fracción beta de la gonadotropina coriónica humana (βhCG), en conjunto con la ecografía transvaginal, constituye la piedra angular del proceso necesario para establecer el diagnóstico.8 En toda paciente con dolor pélvico y retraso menstrual deben considerarse los factores de riesgo: enfermedad inflamatoria pélvica, antecedente de cirugía tubárica, tabaquismo o la infertilidad.9,10,11
Por lo que se refiere al tratamiento, el metotrexato es una opción médica eficaz en pacientes hemodinámicamente estables, sobre todo cuando las concentraciones séricas de hCG son inferiores a 5,000 mUI/mL.12 En la bibliografía reciente se señala que, con seguimiento estricto y selección clínica cuidadosa, el tratamiento médico puede ser exitoso, incluso en pacientes con concentraciones más altas de hCG, lo que amplía las indicaciones convencionales.13
Un ejemplo de ello es el estudio efectuado en el Hospital General Universitario de Ciudad Real, donde el 75% de las pacientes tratadas con metotrexato, incluidas quienes tenían concentraciones elevadas de gonadotropina coriónica humana, consiguieron el alivio sin requerir cirugía, con menor morbilidad y costos institucionales.9,10 También destacan los reportes latinoamericanos, como el de un hospital de segundo nivel en Colombia, que documentó tasas de éxito del 90% con metotrexato en monodosis, incluso con concentraciones de hCG superiores a 10,000 mUI/mL.13
CASO CLÍNICO
Paciente de 37 años, originaria de una comunidad rural del estado de Quintana Roo, con antecedentes de dos embarazos y dos partos eutócicos, sin abortos inducidos ni cirugía pélvica. El parto previo fue a los 32 años con evolución obstétrica sin complicaciones, pero fallecimiento del hijo al año de vida por causas no precisadas. A partir de entonces dejó los métodos anticonceptivos en búsqueda del embarazo. Acudió a urgencias del Hospital General de Chetumal en marzo de 2025 debido a un dolor hipogástrico cólico, leve e intermitente, de 24 horas de evolución, acompañado de manchado transvaginal escaso, color marrón. La paciente refirió la amenorrea de aproximada de ocho semanas, sin control prenatal ni estudios previos.
La paciente carecía de antecedentes de enfermedades hereditarias relevantes. Desconocía si sus familiares en primer grado padecían hipertensión, diabetes mellitus, cáncer ginecológico u otras enfermedades relevantes. Todo indicaba que no padecía enfermedades crónicas o que hubiera tenido cirugías u hospitalizaciones previas. Informó no tener alergias medicamentosas, enfermedades de transmisión sexual o inflamatoria pélvica. Tampoco había experimentado procedimientos ginecoobstétricos invasivos. Al interrogatorio respondió no tener hábito tabáquico, ingerir bebidas alcohólicas o consumir sustancias psicoactivas. Su actividad física era ligera, relacionada con las labores domésticas.
En la valoración inicial la paciente se advirtió: consciente, orientada, cooperadora y con puntuación de 15 en la escala de Glasgow. Se evidenció un estado de ansiedad leve, atribuida al temor de perder el embarazo, sin repercusión en el estado de alerta. Signos vitales: tensión arterial: 110-70 mmHg, frecuencia cardiaca de 82 lpm y respiratoria de 18 rpm, temperatura axilar de 36.8°C, saturación de oxígeno 98% en aire ambiente. La exploración neurológica, así como la evaluación de la cabeza, el cuello, el tórax y las extremidades se reportó dentro de la normalidad. El abdomen era blando, con dolor a la palpación profunda en el hipogastrio y la fosa iliaca derecha, sin signos de irritación peritoneal.
En la exploración ginecológica el útero se encontró en anteversoflexión, no palpable sobre la sínfisis del pubis, sin aumento aparente de tamaño. Se palpó una tumoración anexial derecha de bordes imprecisos, levemente dolorosa, pero sin dolor a la movilización cervical. El cuello del útero se encontró cerrado y sin modificaciones. Se observó manchado escaso color marrón, sin fetidez ni signos de infección.
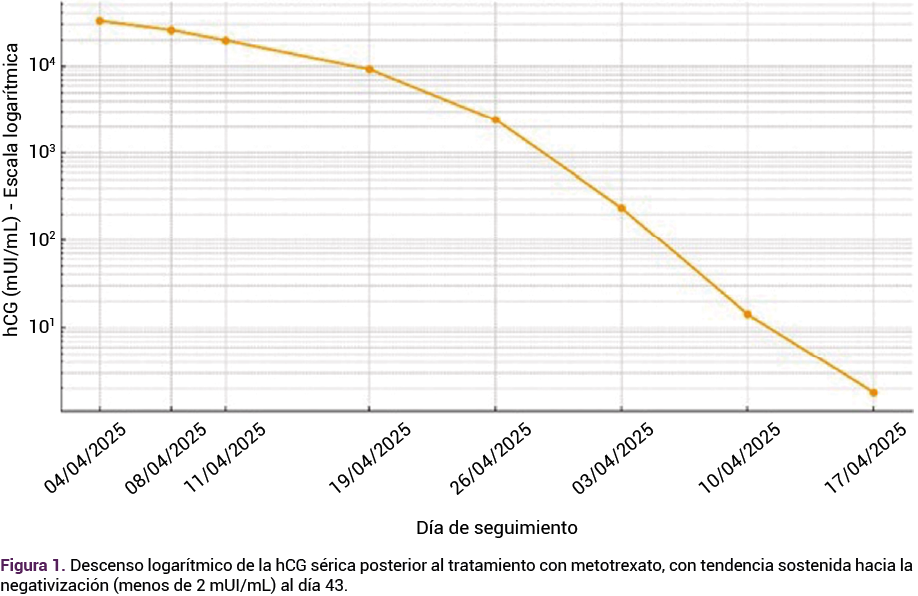
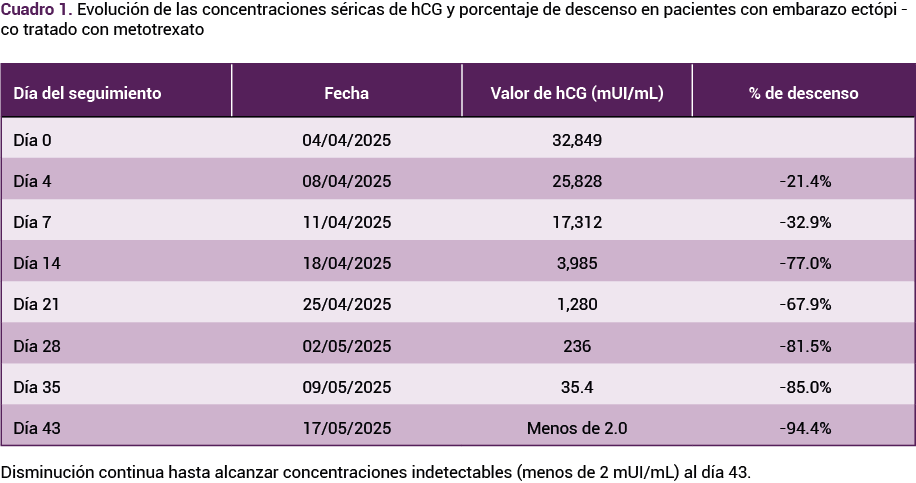
Debido a la falta de transductor endovaginal se practicó una ecografía abdominal que determinó un grosor del endometrio de 8.5 mm, sin evidencia de saco gestacional intrauterino. En el anexo derecho se identificó una imagen correspondiente a un saco gestacional, con embrión sin actividad cardiaca, hallazgo compatible con embarazo ectópico tubárico no viable. La βhCG sérica fue de 32,849 mUI/mL.
Con base en los hallazgos clínicos y ecográficos se integró el diagnóstico de embarazo ectópico tubárico derecho, no roto. Con base en las guías del American College of Obstetricians and Gynecologists y el Royal College of Obstetricians and Gynaecologists se indicó el tratamiento quirúrgico, que la paciente rechazó por razones personales: ausencia de red de apoyo, lejanía de su domicilio respecto del hospital y el deseo de preservar la fertilidad.
Se discutieron las opciones de tratamiento disponibles, con respaldo bibliográfico actualizado, y se optó por la de metotrexato en esquema de monodosis (50 mg/m² IM), con vigilancia hospitalaria y consentimiento informado. A las 72 horas se advirtió un descenso del 21.4% en las concentraciones de hCG (25,828 mUI/mL). Si bien ese descenso fue clínicamente aceptable, se optó por aplicar una segunda dosis debido al valor inicial elevado de hCG, conforme a los señalamientos de las guías más recientes.
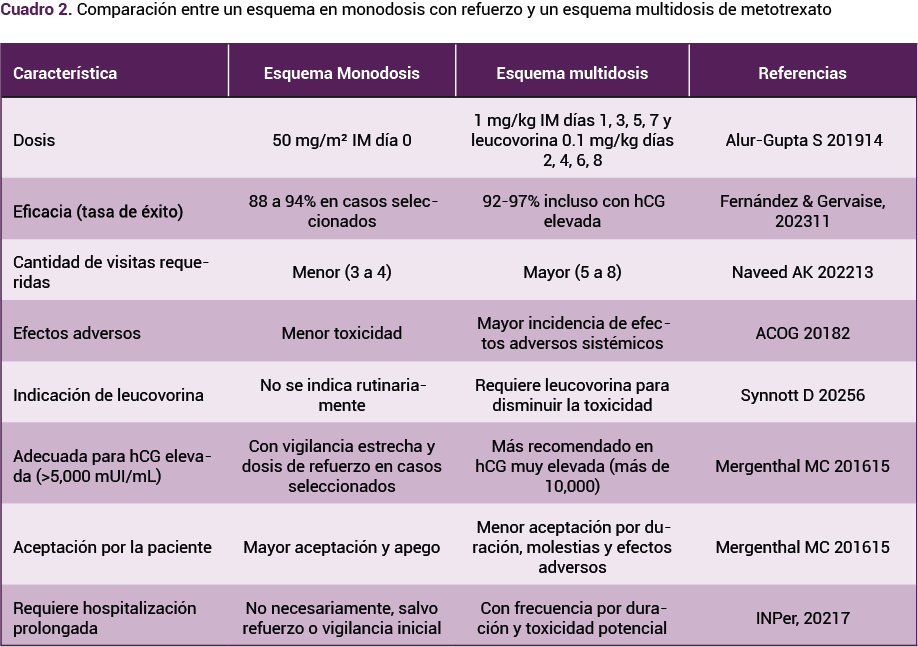
La decisión de indicar un esquema en monodosis, con refuerzo en lugar de un régimen multidosis, se sustentó en la evidencia que señala una eficacia comparable, menor tasa de efectos adversos y de requerimiento de monitoreo bioquímico intensivo y mayor comodidad para la paciente. No se indicó la leucovorina porque no está recomendada en el esquema de monodosis ni en casos con refuerzo aislado, excepto ante signos de toxicidad.
La paciente permaneció hospitalizada seis días, sin evidencia clínica o bioquímica de toxicidad por el metotrexato y sin signos de ruptura tubárica. Se dio de alta del hospital con seguimiento ambulatorio cada semana. La βhCG tuvo un descenso progresivo hasta alcanzar concentraciones indetectables (menos de 2 mUI/mL) el 17 de mayo. Durante el seguimiento ambulatorio solo tuvo dolor hipogástrico y lumbar leve, esporádico, controlado con paracetamol, sin requerir tratamiento adicional.
Se ofreció consejería relacionada con el riesgo de recurrencia del embarazo ectópico, estimado entre el 10 y el 20%, y se recomendó evitar la concepción durante el periodo de reabsorción trofoblástica (4 a 8 semanas). Luego de una amplia y exhaustiva explicación de los riesgos y ventajas, la paciente aceptó la prescripción de un anticonceptivo oral combinado como método temporal.
DISCUSIÓN
Resulta interesante documentar la atención médica exitosa de un embarazo ectópico tubárico derecho, no roto, con metotrexato, pese a las concentraciones de βhCG iniciales de 32,849 mUI/mL, cifra superior al umbral clásico.11,13 Esta situación desafía los criterios tradicionales y refuerza la necesidad de una valoración individualizada, basada en el estado clínico, el deseo reproductivo y las condiciones sociales de la paciente.14 La elección de un enfoque médico conservador en pacientes con deseo activo de embarazo tiene implicaciones directas en el potencial de fertilidad futura, sobre todo cuando se consigue preservar la anatomía tubárica.3,14 Por ello, la consejería reproductiva debe formar parte integral de la evaluación inicial.2
Es fundamental reconocer que el tratamiento médico no está indicado en todos los casos. La cirugía, de preferencia por vía laparoscópica, sigue siendo la opción indicada en pacientes con inestabilidad hemodinámica, signos de ruptura o fracaso del tratamiento.4,5 Asimismo, la atención integral debe contemplar el componente emocional, la preservación de la fertilidad, la consejería anticonceptiva y el seguimiento previo a la concepción.3,14
La atención médica del embarazo ectópico ha experimentado una transformación relevante en las últimas décadas.13 Si bien desde el punto de vista histórico la cirugía ha sido el patrón de referencia del tratamiento, en especial en pacientes con concentraciones elevadas de hCG debido al riesgo de fracaso del tratamiento, las guías contemporáneas reconocen el valor de la atención médica individualizada en pacientes debidamente seleccionadas.13,14
La decisión de optar por el tratamiento con metotrexato en la paciente del caso se fundamentó en múltiples consideraciones clínicas, reproductivas y contextuales.2 Si bien la paciente tenía una concentración sérica inicial de hCG de 32,849 mUI/mL, valor superior al umbral clásicamente aceptado para la monoterapia, se encontraba hemodinámicamente estable, sin signos ecográficos de ruptura tubárica ni actividad embrionaria, además de manifestar claramente su deseo de preservar la fertilidad y evitar una intervención quirúrgica.13,14 Este escenario, enmarcado en la ausencia de una red de apoyo y las dificultades geográficas para un seguimiento posoperatorio, justificó la elección de un enfoque menos invasivo, en concordancia con el principio de autonomía.2
El tratamiento médico con metotrexato se inició con la correspondiente vigilancia hospitalaria y el seguimiento hormonal estrecho.14 El descenso del 21.4% en las concentraciones de hCG a las 72 horas superó el umbral mínimo del 15% establecido por las guías internacionales, como criterio de respuesta favorable al tratamiento médico.14 A pesar de ello se decidió administrar una dosis de refuerzo, fundamentada en las recomendaciones actualizadas que permiten esta intervención en pacientes con concentraciones hormonales iniciales elevadas, incluso si tienen una respuesta bioquímica adecuada.13,14
La elección de un esquema de monodosis con refuerzo, en lugar del régimen multidosis, se apoyó en evidencia reciente que demuestra una eficacia terapéutica comparable, menores efectos adversos, carga asistencial y mayor aceptación por parte de las pacientes.14 La evolución clínica fue satisfactoria, sin complicaciones ni toxicidad farmacológica, con resolución completa del embarazo ectópico.11 Estos resultados confirman que, en pacientes seleccionadas, el tratamiento médico puede ofrecer desenlaces clínicos comparables a los de la cirugía, con el beneficio adicional de preservar la anatomía tubárica y, por tanto, el potencial de embarazo futuro.11,13
La salpingectomía unilateral, secundaria a un embarazo ectópico, puede tener repercusiones en la fertilidad futura, aunque este efecto depende, en gran medida, de la condición funcional de la trompa contralateral y de factores reproductivos individuales, como la edad de la madre, la reserva ovárica y el antecedente de enfermedad pélvica.13 De acuerdo con la American Society for Reproductive Medicine (ASRM), hasta el 60 al 70% de las pacientes en quienes se practica la salpingectomía unilateral logran embarazos espontáneos si la trompa restante permanece exenta de daño.13
Además del beneficio individual, el tratamiento conservador representa una ventaja significativa para los sistemas de salud públicos con recursos limitados.12 En contextos como el mexicano, evitar cirugías innecesarias contribuye a disminuir la demanda de quirófanos, camas hospitalarias y personal médico y optimizar los recursos disponibles.12 Esta modalidad de tratamiento exige un compromiso institucional para garantizar el seguimiento ambulatorio, el acceso a determinaciones hormonales seriadas y la educación adecuada a las pacientes.2,12
CONCLUSIONES
El caso reportado ilustra el valor de la atención médica personalizada a pacientes con embarazo ectópico, en quienes la aplicación contextualizada de las guías clínicas y la atención centrada en la paciente resultan decisivas para lograr desenlaces favorables. Si bien los lineamientos médicos ofrecen marcos de referencia indispensables, su implementación debe ser flexible al punto de permitir adaptar las decisiones terapéuticas a los factores clínicos, sociales y emocionales específicos.
En este escenario, se dio prioridad no solo a la seguridad médica y la eficacia del tratamiento, sino también al bienestar emocional de una paciente con deseo de embarazo y antecedente de pérdida perinatal. La atención integral, fundamentada en una consejería clara, respeto a la autonomía y el acompañamiento constante, fortalecieron el apego al tratamiento y consolidación del vínculo de confianza con el equipo de salud.
El caso respalda la indicación segura y eficaz del metotrexato en pacientes seleccionadas con concentraciones elevadas de hCG y refuerza la necesidad de actualizar los protocolos institucionales con base en el juicio clínico individual. La posibilidad de conservar la anatomía tubárica y preservar la fertilidad futura representó una ventaja reproductiva significativa. En conjunto, esta experiencia reafirma la importancia del trato cordial y amable de la atención médica. El éxito clínico no se limita a parámetros bioquímicos, sino también de dignidad, autonomía y calidad de vida de quienes reciben atención.
AGRADECIMIENTOS
A la paciente por su confianza, disposición y compromiso durante todo el proceso clínico y de seguimiento. A la colaboración de los doctores Luis Enrique López Apodaca, Alexandre Koone Martínez, Brian Artemio Pérez Canul, Luis Miguel Meraz, Montserrat Ixehuatl y Mónica Tut. Además, al personal de enfermería, imagenología, laboratorio clínico y química, cuya labor hizo posible la atención integral y atención de la paciente del caso.
REFERENCIAS
- Organización Mundial de la Salud. Recomendaciones de la OMS sobre atención prenatal para una experiencia positiva del embarazo. Ginebra: OMS; 2016. https://www.who.int/es/publications/i/item/WHO-RHR-16.12
- American College of Obstetricians and Gynecologists. ACOG Practice Bulletin No. 193: Tubal ectopic pregnancy. Obstet Gynecol 2018; 131 (3): e91-e103. https://doi.org/10.1097/AOG.0000000000002560
- McLaren JF. Diagnosis and management of ectopic pregnancy. Am Fam Physician 2021; 103 (10): 599-606. https://doi.org/10.37897/RJMP.2021.1.13
- Practice Committee of the American Society for Reproductive Medicine. Medical treatment of ectopic pregnancy: a committee opinion. Fertil Steril 2013; 100 (3): 638-44. https://www.fertstert.org/article/S0015-0282(13)00707-3/fulltext
- American College of Obstetricians and Gynecologists. ACOG Practice Bulletin No. 94: Medical management of ectopic pregnancy. Obstet Gynecol 2008; 111 (6): 1479-85. https://doi.org/10.1097/AOG.0b013e31817d201e
- Synnott D, Leitao S, Everard C, et al. Management of tubal ectopic pregnancy in a large maternity unit; a six-year review. Eur J Obstet Gynecol Reprod Biol 2025; 308: 174-80. https://www.ucc.ie/en/media/training-2024/trainingacademia190/EctopicPaperCUMH.pdf
- Instituto Nacional de Perinatología. Guía de práctica clínica: diagnóstico y tratamiento del embarazo ectópico. México: Secretaría de Salud; 2021. https://www.inper.mx/descargas-2019/pdf/ManualObstetriciaCAP02_02.pdf
- Fernández H, Gervaise A. Ectopic pregnancies after infertility treatment: modern diagnosis and therapeutic strategy. Hum Reprod Update 2004; 10 (6): 503-13. https://citeseerx.ist.psu.edu/document?repid=rep1&type=pdf&doi=8b2f352742ec3684fc0e633027725874caa4ab45
- Pantoja-Garrido M, Cabezas-Palacios MN, Tato-Varela S. Protocolo de tratamiento multidosis con metotrexato a pacientes con embarazo ectópico cornual. Ginecol Obstet Mex 2016; 84 (5): 319-23. https://ginecologiayobstetricia.org.mx/articulo/protocolo-de-tratamiento-multidosis-con-metotrexato-a-pacientes-con-embarazo-ectopico-cornual
- Farquhar CM. Ectopic pregnancy. Lancet 2005; 366 (9485): 583-91. https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(05)67103-6/abstract
- Fernández H, Capmas P, Lucot JP, et al. Fertility after ectopic pregnancy: the DEMETER randomized trial. Hum Reprod 2013; 28 (5): 1247-53. https://doi.org/10.1093/humrep/det037
- Jurkovic D, Wilkinson H. Diagnosis and management of ectopic pregnancy. BMJ 2011; 342: d3397. https://www.bmj.com/content/342/bmj.d3397.full.pdf
- Naveed AK, Anjum MU, Hassan A, et al. Methotrexate versus expectant management in ectopic pregnancy: a meta-analysis. Arch Gynecol Obstet 2022; 305 (3): 547-53. https://doi.org/10.1007/s00404-021-06236-y
- Alur-Gupta S, Cooney LG, Senapati S, et al. Two-dose versus single-dose methotrexate for treatment of ectopic pregnancy: a meta-analysis. Am J Obstet Gynecol 2019; 221 (2): 95-108.e2. https://pmc.ncbi.nlm.nih.gov/articles/PMC6612469/




