RESUMEN
ANTECEDENTES: El síndrome de tallo corporal (body stalk anomaly) es poco común. Se caracteriza por múltiples malformaciones fetales: craneofaciales, en la pared abdominal, la columna y las extremidades. Lo más distintivo es la ausencia o acortamiento del cordón umbilical.
CASO CLÍNICO: Paciente de 21 años, con 15.3 semanas de embarazo. En el ultrasonido de control prenatal del primer trimestre se observaron múltiples malformaciones compatibles con síndrome de tallo corporal. Ante el sombrío panorama de éste se les explicó a los padres las posibles complicaciones. Luego del conocimiento informado decidieron la interrupción del embarazo. Se aplicó misoprostol hasta la expulsión del feto y se practicó el legrado uterino, sin complicaciones.
CONCLUSIÓN: El síndrome de tallo corporal fetal es raro y no es viable para la vida. El tamizaje ecográfico de las 11 a 14 semanas es decisivo para identificar tempranamente ésta y otras afecciones. En casos como éste, es posible la asesoría a los padres acerca del pronóstico de la enfermedad, con lo que disminuyen los riesgos de complicaciones al actuar de una manera más temprana y segura.
PALABRAS CLAVE: Anomalía del tallo corporal, ecografía prenatal del primer trimestre, malformaciones múltiples, misoprostol, pronóstico, pared abdominal
ABSTRACT
BACKGROUND: Body stem anomaly is rare. It is characterized by multiple fetal malformations: craniofacial, abdominal wall, spine, and limbs. Most prominent is the absence or shortening of the umbilical cord.
CLINICAL CASE: 21-year-old female, 15.3 weeks gestation. In the first trimester prenatal ultrasound multiple malformations compatible with Body Stem Syndrome were observed. Given the bleak outlook, the parents were informed of the possible complications. After informed consent, they decided to terminate the pregnancy. Misoprostol was administered until expulsion of the fetus and uterine curettage was performed without complications.
CONCLUSION: Fetal body stem syndrome is rare and not viable for life. Ultrasound screening at 11 to 14 weeks is critical for early detection of this and other conditions. In such cases, parents can be counseled about the prognosis of the condition, thereby reducing the risk of complications by acting earlier and more safely.
KEYWORDS: Body stem anomaly, First trimester prenatal ultrasound, Multiple malformations, Misoprostol, Prognosis, Abdominal wall
ANTECEDENTES
El síndrome de tallo corporal es un cuadro de múltiples formaciones caracterizado por malformaciones en diferentes segmentos del cuerpo fetal y, principalmente, por la ausencia o acortamiento evidente del cordón umbilical.1 La bibliografía reporta una incidencia de 1 caso por cada 14,000 a 42,000 embarazos.2 El defecto de la pared abdominal es el hallazgo más frecuente y complicado,3 con tasas de detección prenatal del 72%2 y un pronóstico letal intra y extrauterino.3 Por ello, la detección temprana aporta la posibilidad de ofrecer a los padres la opción de interrumpir el embarazo y evitar complicaciones mayores.
Los reportes existentes en la bibliografía no han logrado establecer de forma definitiva los factores de riesgo. Se cree que puede haber una asociación con la edad, el género, factores genéticos o tratamientos con técnicas de reproducción asistida. Este síndrome es realmente excepcional y con nulo riesgo de recurrencia. Se han planteado varias hipótesis acerca de sus posibles causas, entre ellas la alteración en el plegamiento fetal que no permite la formación del celoma. Si así fuera, ello explicaría la ausencia de cordón umbilical. También se ha propuesto una afectación en el flujo sanguíneo embrionario en las primeras 4 a 6 semanas de gestación que impide el cierre de la pared ventral, con persistencia de la cavidad celómica extraembionaria.2
Se han establecido algunos criterios ecográficos para su diagnóstico. Los primeros los describieron Van Allen y colaboradores, quienes señalaron la coexistencia de al menos dos de los siguientes: 1) exencefalia-encefalocele con hendiduras faciales, 2) tóraco y abdominosquisis y 3) defecto en las extremidades.3,4 Con base en estos supuestos se ha planteado que el diagnóstico ecográfico de este síndrome se establece, inicialmente, por el aumento de la translucencia nucal en la ecografía temprana,2,5 seguido de un defecto en la pared toracoabdominal (en el 100% de los casos), anomalías espinales y en las extremidades (61%), ausencia de cordón umbilical (72%) y cavidad celómica extraembrionaria persistente, con vasos umbilicales adheridos a esta última; por ello no se identifican en el asa libre.2
CASO CLÍNICO
Paciente de 21 años, con antecedente de dos embarazos y un parto, en curso de las 15 semanas del embarazo actual. En la ecografía obstétrica temprana de control se advirtió una translucencia nucal aumentada y se sospechó la pentalogía de Cantrell. La paciente desconocía antecedentes personales o familiares relevantes; el embarazo previo transcurrió sin complicaciones.
La ecografía obstétrica, en el control de medicina materno fetal, reportó un embarazo de 15 semanas y 3 días, con feto adherido a la placenta, defecto en la pared anterior con contenido visceral en contacto con el espacio extracelómico asociado con escoliosis severa, sin visualización del cordón umbilical (Figura 1). La primera posibilidad diagnóstica fue de síndrome de tallo corporal fetal.
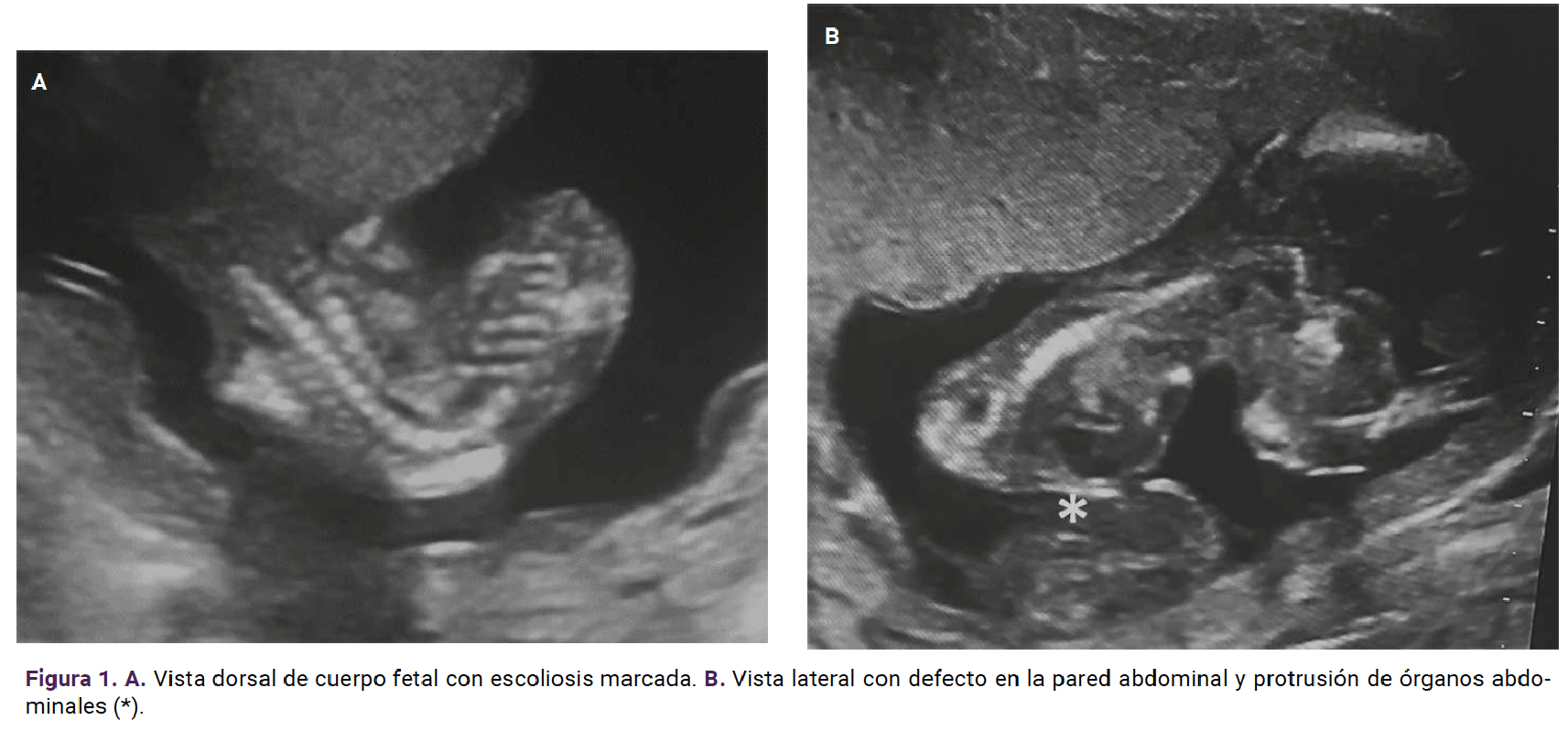
Ante la situación previa se explicó a los padres el mal pronóstico de la gestación. Fueron ellos quienes solicitaron el estudio invasivo para cariotipo (cromosomas 13, 18 y 21) y FISH en líquido amniótico. El reporte fue de sexo cromosómico femenino, sin cromosomopatías.
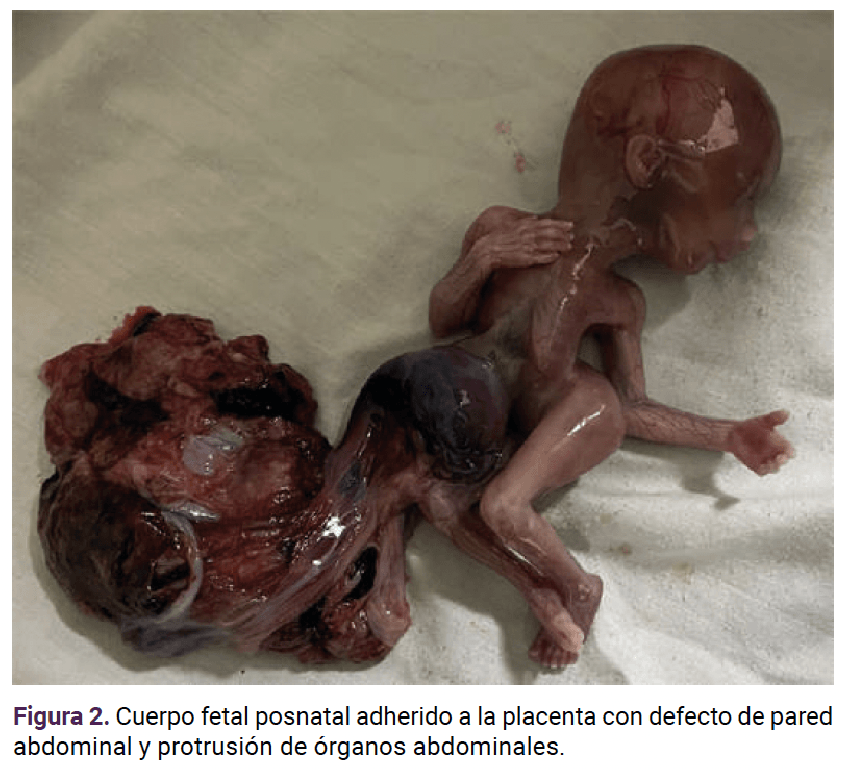
Posterior al estudio, la paciente reingresó al servicio de Urgencias para solicitar la interrupción voluntaria del embarazo. Se le administró una dos dosis de 400 µg de misoprostol cada 4 horas y se procedió al legrado obstétrico, posterior a la expulsión del feto y la placenta. Se evidenció una malformación en la parte inferior del tórax y abdomen, las asas intestinales protruidas por el sitio de inserción del cordón umbilical. Éste se envió, junto con la placenta, al estudio histopatológico. Figura 2
A las 12 horas del procedimiento la paciente se dio de alta del hospital: estable y con evolución satisfactoria.
El estudio histopatológico reportó que se trataba de un feto femenino, con asimetría del tórax, abdomen irregular, con defecto en la pared anterior, con salida de vísceras abdominales cubiertas por peritoneo y adheridas a la placenta por medio de las membranas. No fue posible reconocer el cordón umbilical. Las extremidades se advirtieron con contracturas marcadas y cifoescoliosis sin celes. La placenta tenía membranas ovulares, de inserción marginal.
DISCUSIÓN
El síndrome de tallo corporal (body stalk anomaly) tiene una tasa de detección por ultrasonido de hasta 72%,2 con posibilidad de identificación temprana por el tipo de malformaciones complejas que la caracterizan. En la paciente del caso el diagnóstico se estableció en el segundo trimestre, con previa sospecha de pentalogía de Cantrell.
En cuanto a los criterios ecográficos iniciales, establecidos en 1987, los hallazgos en la paciente del caso no serían suficientes para establecer el diagnóstico del síndrome.3 Sin embargo, con base en las nuevas pautas descritas para su diagnóstico prenatal la translucencia nucal se encontró aumentada desde la ecografía de la semana 11. Posteriormente se dio la concordancia con los signos descritos en los reportes más recientes de defecto en la pared abdominal y espinal: contracturas en las extremidades y ausencia del cordón umbilical. Esto permitió establecer el diagnóstico diferencial de otras afecciones: onfalocele, gastrosquisis, síndrome de extrofia cloacal y pentalogía de Cantrel.3
La evidencia actual encuadra al síndrome de tallo corporal en dos fenotipos principales: tipo placentario-craneal y el placentario-abdominal según las malformaciones identificadas en la ecografía.3 El caso aquí reportado corresponde al este último. El estudio genético reportó el cariotipo y FISH normales, como en la mayoría de los casos reportados en la bibliografía.1,2
Se han descrito desenlaces perinatales fatales en el 100% de los casos que cursan con este síndrome, con hasta un 30% de muertes intrauterinas, seguidas de casi un 50% de muertes durante el trabajo de parto. Por ello los estudios más recientes han identificado mayor tendencia a interrumpir el embarazo, de preferencia antes de las 22 semanas.1,2 Ante el pronóstico desfavorable debe ofrecerse la opción de interrumpir el embarazo, aunque la decisión deben tomarla los padres en el menor tiempo posible.2 A los padres del caso se les plantearon las alternativas, optaron por un estudio genético invasivo y, posteriormente, decidieron terminar la gestación, con un desenlace favorable para la paciente.
En las pacientes que deseen continuar con el embarazo, la bibliografía reporta que gran parte de los nacimientos son por parto en las gestaciones únicas,1,2 con los riesgos inherentes a las malformaciones fetales, además de un riesgo aumentado de mal posición fetal, por su adherencia a la cara placentaria. Esto último predispone a mayor riesgo de terminación del embarazo por cesárea.6 En la paciente del caso se finalizó por parto, sin complicaciones en virtud de las pocas semanas de gestación.
CONCLUSIONES
El síndrome de tallo corporal fetal es raro y no es viable para la vida. El tamizaje ecográfico de las 11 a 14 semanas es decisivo para identificar tempranamente ésta y otras afecciones. En casos como éste, es posible la asesoría a los padres acerca del pronóstico de la enfermedad, con lo que disminuyen los riesgos de complicaciones al actuar de una manera más temprana y segura.
REFERENCIAS
- Rodríguez Suárez MJ, Pastor Onofre C, Moreno-Cid García-Suelto M, Salinas Adelantado T, et al. Embarazo gemelar con afectación discordante para body stalk anomaly. Progresos Obstet y Ginecol 2010; 53 (10): 422-5.
- Nagase H, Ohyama M, Yamamoto M, Akamatsu C, et al. Prenatal ultrasonographic findings and fetal/neonatal outcomes of body stalk anomaly. Congenital Anomalies 2021; 61 (4): 118-26. https://doi.10.1111/cga.12412
- Mehedintu C, Vladareanu S, Bratila E, Cirstoiu M, Ionescu OM, Berceanu C, et al. Body-stalk anomaly. A case report and review of the literature. Gineco.eu. 2016;12(1):8–11. https://api.semanticscholar.org/CorpusID:79524394
- Van Allen MI, Curry C, Gallanther L. Limb body wall complex:I. pathogenesis. Am J Med Genet. 1987;28:529-548. DOI: 10.1002/ajmg.1320280302
- Kocherla K, Kumari V, Kocherla PR. Prenatal diagnosis of body stalk complex: A rare entity and review of literature. Indian J Radiol Imaging 2015, 25, 67-70. DOI: 10.4103/0971-3026.150162
- Yang, Y., Wang, H., Wang, Z., Pan, X., & Chen, Y. First trimester diagnosis of body stalk anomaly complicated by ectopia cordis. The Journal of international medical research, 2020;48(12), 300060520980210. DOI: 10.1177/0300060520980210




