RESUMEN
ANTECEDENTES: El síndrome miomatoso eritrocitario es una causa poco común de eritrocitosis secundaria. Se define por la coexistencia de eritrocitosis, mioma uterino y la desaparición de la eritrocitosis posterior a la histerectomía o miomectomía.
CASO CLÍNICO: Paciente de 30 años, con crecimiento abdominal progresivo de dos años de evolución. En la exploración física se identificó un tumor abdominal de gran tamaño, sólido, no doloroso, móvil, que se extendía desde la pelvis hasta 10 cm por encima de la cicatriz umbilical. En los estudios de imagen el útero midió 31.2 x 17.8 x 27.9 cm y en los de laboratorio se reportó una eritrocitosis marcada (hemoglobina 19.2 g/dL, hematocrito 61%). Se descartaron causas primarias y secundarias comunes de la eritrocitosis. Puesto que la paciente no deseaba el embarazo y existía la sospecha de malignidad, se procedió a la histerectomía total. El diagnóstico histopatológico confirmó un mioma con degeneración mixoide. Posterior a la cirugía, la eritrocitosis desapareció por completo y se confirmó el diagnóstico de síndrome miomatoso eritrocitario.
CONCLUSIÓN: La evaluación inicial de la eritrocitosis absoluta incluye la historia clínica, el examen físico y las pruebas de laboratorio para distinguir entre causas primarias y secundarias. Si se sospecha una causa secundaria, las investigaciones adicionales se guían por los hallazgos iniciales. En pacientes en edad fértil, con tumoraciones uterinas, debe considerarse el diagnóstico diferencial de eritrocitosis secundaria. El tratamiento debe centrarse en la histerectomía o miomectomía y, en casos seleccionados, complementarse con aspirina y flebotomías para disminuir el riesgo trombótico.
PALABRAS CLAVE: Histerectomía, eritrocitosis secundaria, mioma uterino, miomectomía, tumor abdominal, pelvis, eritrocitosis, hemoglobina, hematocrito, leiomioma
ABSTRACT
Background: Myomatous erythrocytic syndrome is a rare cause of secondary erythrocytosis. It is defined by the coexistence of erythrocytosis, uterine myoma, and the disappearance of erythrocytosis following hysterectomy or myomectomy.
Clinical case: A 30-year-old patient with progressive abdominal growth over a two-year period. Physical examination revealed a large, solid, painless, mobile abdominal tumor extending from the pelvis to 10 cm above the umbilical scar. Imaging studies revealed a uterus measuring 31.2 x 17.8 x 27.9 cm, and laboratory studies showed marked erythrocytosis (hemoglobin 19.2 g/dL, hematocrit 61%). Common primary and secondary causes of erythrocytosis were ruled out. Since she did not desire pregnancy and malignancy was suspected, a total hysterectomy was performed. Histopathological diagnosis confirmed a myoma with myxoid degeneration. After surgery, the erythrocytosis resolved completely, and the diagnosis of erythrocytic myomatous syndrome was confirmed.
Conclusion: The initial evaluation of absolute erythrocytosis includes medical history, physical examination, and laboratory tests to distinguish between primary and secondary causes. If a secondary cause is suspected, further investigations are guided by the initial findings. In patients of childbearing age with uterine tumors, the differential diagnosis of secondary erythrocytosis should be considered. Treatment should focus on hysterectomy or myomectomy and, in selected cases, be supplemented with aspirin and phlebotomy to reduce the risk of thrombosis.
Keywords: Hysterectomy, Secondary erythrocytosis, Uterine myoma, Myomectomy, Abdominal tumor, Pelvis, Erythrocytosis, hemoglobin, hematocrit, Leiomyoma
ANTECEDENTES
De acuerdo con la Organización Mundial de la Salud, la eritrocitosis es una concentración de hemoglobina mayor a 16.5 g/dL en hombres y 16 g/dL en mujeres, o un hematocrito superior al 49% en hombres o 48% en mujeres.1 La eritrocitosis puede deberse a causas primarias (como la policitemia vera) o secundarias, estas últimas son las más frecuentes. Entre las causas secundarias se incluyen la respuesta fisiológica a la hipoxia tisular, los tumores secretores de eritropoyetina y ciertos fármacos.
El síndrome miomatoso eritrocitario es una causa extremadamente excepcional de eritrocitosis secundaria. Se define por la tríada de eritrocitosis, leiomioma uterino y desaparición de la eritrocitosis posterior a la histerectomía o miomectomía. Si bien los miomas son uno de los tumores benignos más comunes en mujeres en edad reproductiva, con una prevalencia estimada entre 20 y 40%; en la bibliografía se han descrito menos de 60 casos de síndrome miomatoso eritrocitario.2
CASO CLÍNICO
Paciente de 30 años, con antecedentes de tres embarazos, dos partos y un aborto, con ciclos menstruales cada 30 días. Sin enfermedades crónicas, consumo de tabaco, alcohol o drogas. Acudió a consulta por aumento progresivo del volumen abdominal de dos años de evolución, sin sangrado uterino anormal, polaquiuria o cambios en el hábito intestinal.
En el examen físico la paciente se encontró con aumento considerable del perímetro abdominal. A la palpación se identificó un tumor grande, sólido, de bordes debidamente definidos, no doloroso, de consistencia firme, móvil en sentido lateral, que se extendía desde la pelvis hasta aproximadamente 10 cm por arriba de la cicatriz umbilical. El resto del examen sin alteraciones.
La tomografía computada abdominal, sin contraste, mostró una imagen de ecogenicidad compatible con un tumor sólido, lobulado y heterogéneo de 31.2 x 17.8 x 27.9 cm, aparentemente originada en el útero.
La biometría hemática y el perfil bioquímico se reportaron en límites de normalidad, excepto el de hemoglobina de 19.2 g/dL (rango normal 11.5 a 14.5 g/dL), hematocrito de 61% (normal 37 al 42 %) y recuento de glóbulos rojos de 4.9 x 10³/μL (normal 4.2 a 5.8 x 10³/μL). Ante el hallazgo de eritrocitosis aislada se evaluó nuevamente a la paciente y se repitió la biometría hemática, que confirmó la eritrocitosis. Figura 1
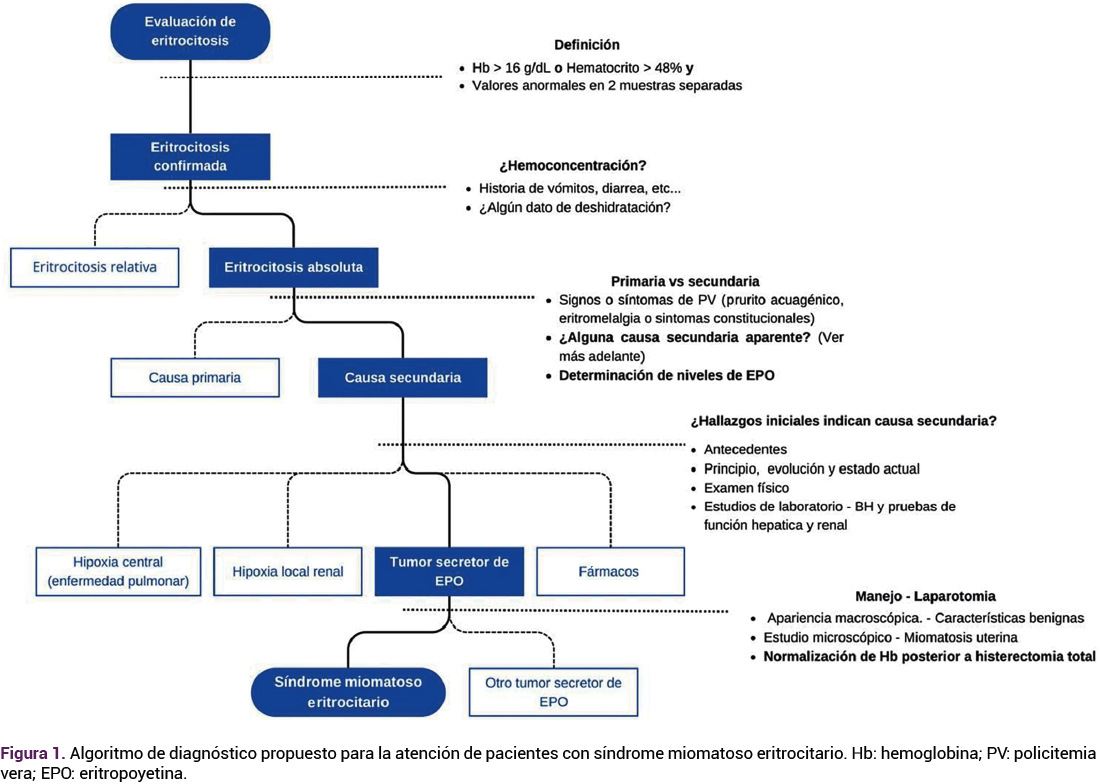
Primero se descartaron las causas de eritrocitosis relativa: deshidratación, consumo de diuréticos, diarrea o vómito. Después, para valorar la urgencia del tratamiento, se preguntó por síntomas de hiperviscosidad (cefalea, visión borrosa, enlentecimiento mental), sangrado recurrente y hematomas. Además, se indagó acerca de síntomas sugerentes de policitemia vera (prurito acuagénico, eritromelalgia o síntomas constitucionales).
Luego de revisar la historia clínica, el examen físico y los reportes de laboratorio se concluyó que el cuadro clínico sugería una causa secundaria, más que primaria. Por ello, se decidió no practicar la prueba para JAK2 V617F. El examen cardiopulmonar y los estudios complementarios se encontraron dentro de la normalidad, se descartaron afecciones por hipoxia crónica, como la enfermedad pulmonar, derivaciones cardiacas, tabaquismo, apnea del sueño o enfermedad renal.
Se planteó que, quizá, el tumor abdominal fuera la causa de la eritrocitosis. Como la tomografía mostró un tumor que parecía originarse en el útero, el diagnóstico diferencial incluyó síndrome miomatoso eritrocitario, aunque también se consideraron neoplasias abdominales.
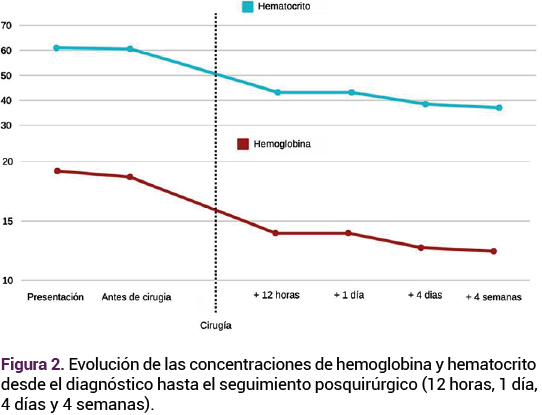
Puesto que la paciente no deseaba embarazos futuros y, por sospecha de malignidad, se recomendó la histerectomía abierta. La biometría hemática preoperatoria reportó una hemoglobina de 18.7 g/dL, hematocrito de 60.6% y recuento de glóbulos rojos de 6.9 x 10³/μL. Durante la cirugía se visualizó una masa grande, originada en la cara posterior del útero. La masa era lobulada, con bordes lisos, sin infiltración de órganos adyacentes. Se procedió a la histerectomía total, con pérdida de sangre estimada en 400 mL. El procedimiento transcurrió sin complicaciones.
La pieza quirúrgica midió 29 x 25.5 x 25 cm y pesó 9.5 kg. El estudio histopatológico confirmó un mioma, con degeneración mixoide que ratificó el diagnóstico de síndrome miomatoso eritrocitario.
El mismo día del posoperatorio la biometría hemática reportó a la hemoglobina y al hematocrito normales, 14 g/dL y 43.2%, respectivamente. La recuperación fue satisfactoria y la paciente fue dada de alta del hospital al segundo día.
A las cuatro semanas, la paciente reportó buen estado general y los controles de hemoglobina, hematocrito y recuento de glóbulos rojos fueron 12.5 g/dL, 37% y 4.2 x 10³/μL, respectivamente. Figura 2
Se obtuvo consentimiento informado para la publicación de este reporte de caso.
DISCUSIÓN
El algoritmo de evaluación para eritrocitosis aplicado en este caso (Figura 1) está alineado con las guías actuales.3,4,5 El estudio de la eritrocitosis comienza con la confirmación del hallazgo anormal mediante, al menos, dos biometrías hemáticas separadas.5 Luego, la revisión de sistemas y el examen físico deben enfocarse en descartar eritrocitosis relativa (hemoconcentración) y, si se confirma la eritrocitosis absoluta, diferenciar entre causa primaria (policitemia vera) y secundaria.5
Además de la biometría hemática, las pruebas iniciales incluyen: concentraciones de eritropoyetina y funciones renal y hepática.5 Cuando está disponible, la medición de eritropoyetina permite distinguir, fácilmente, entre causas primarias y secundarias, con concentraciones bajas en la primera y concentraciones inapropiadamente normales o altas en la segunda.5 En contextos fuera de clínicas de hematología, donde la probabilidad de policitemia vera es baja, la medición de la eritropoyetina y la búsqueda de causas secundarias pueden descartar policitemia vera en la mayoría de los casos.5 La cuantificación de la eritropoyetina podría haber sido de utilidad y estaba indicada en la paciente del caso; sin embargo, por limitaciones del hospital no fue posible obtener este estudio.5
Puede ser útil clasificar la elevación de la eritropoyetina (es decir, causas secundarias) en cuatro mecanismos patológicos: hipoxia central (enfermedad pulmonar crónica, tabaquismo, etc.), hipoxia local renal (enfermedad renal), tumores productores de eritropoyetina (carcinoma hepatocelular, carcinoma renal) y fármacos (eritropoyetina exógena, andrógenos).4 La evaluación debe orientarse según la historia clínica, los hallazgos físicos y las pruebas iniciales.4,5
El síndrome miomatoso eritrocitario se define por tres criterios diagnósticos: eritrocitosis, mioma uterino y desaparición de la eritrocitosis luego de la histerectomía o miomectomía.6 Si bien la causa precisa se desconoce, la teoría más aceptada es la producción ectópica de eritropoyetina por el tejido miomatoso.7-9 Esto se ha demostrado en varios reportes de casos donde se detectó proteína y ARNm de eritropoyetina en el tejido miomatoso.7-9 Sin embargo, Asano y su grupo también encontraron expresión de eritropoyetina en leiomiomas de pacientes sin eritrocitosis.10 Se ha observado una correlación positiva entre las concentraciones de eritropoyetina en el mioma y el tamaño del tumor, lo que sugiere un posible papel de la eritropoyetina en el crecimiento tumoral.10 Por tanto, el mecanismo exacto de la eritrocitosis en leiomiomas productores de eritropoyetina aún está por definirse.10
El tratamiento de la eritrocitosis varía dependiendo de si la causa es primaria o secundaria.3 En la policitemia vera se recomienda la indicación de aspirina en dosis bajas, flebotomías periódicas y, en algunos casos, terapias citorreductoras, a fin de disminuir el riesgo de eventos tromboembólicos.3 En contraste, la atención médica de pacientes con eritrocitosis secundaria debe enfocarse en corregir la causa subyacente.3
En el contexto del síndrome miomatoso eritrocitario, las estrategias terapéuticas no están estandarizadas debido a la baja prevalencia del síndrome.2 Al revisar los casos publicados, aproximadamente la mitad refieren la práctica de flebotomías o la indicación de aspirina como medida transitoria para disminuir la viscosidad sanguínea y reducir el riesgo trombótico.2 Sin embargo, estas recomendaciones están basadas en evidencia indirecta, extrapolada de pacientes con policitemia vera, por lo que su aplicabilidad en el síndrome miomatoso eritrocitario sigue siendo incierta.2
En una revisión de eritrocitosis secundaria, Gangat y su grupo sugieren individualizar el tratamiento dependiendo de los síntomas, el hematocrito y los factores de riesgo cardiovascular o el antecedente de trombosis.3 La paciente del caso se encontraba asintomática, sin antecedentes trombóticos ni factores de riesgo adicionales.3 Por eso no se consideró necesario iniciar el tratamiento con aspirina ni practicar flebotomías previas a la intervención quirúrgica; la atención se centró en atender la causa mediante histerectomía y análisis histopatológico del tumor.3
CONCLUSIÓN
La evaluación inicial de la eritrocitosis absoluta incluye la historia clínica, el examen físico y las pruebas de laboratorio para distinguir entre causas primarias y secundarias. Si se sospecha una causa secundaria, las investigaciones adicionales se guían por los hallazgos iniciales. En pacientes en edad fértil, con tumoraciones uterinas, debe considerarse el diagnóstico diferencial de eritrocitosis secundaria. El tratamiento debe centrarse en la histerectomía o miomectomía y, en casos seleccionados, complementarse con aspirina y flebotomías para disminuir el riesgo trombótico.
REFERENCIAS
- Arber DA, Orazi A, Hasserjian R, et al. The 2016 revision to the World Health Organization classification of myeloid neoplasms and acute leukemia. Blood 2016; 127 (20): 2391-405. https://doi.org/10.1182/blood-2016-03-643544
- Mui J, Yang MMH, Cohen T, McDonald DI, et al. More than a myoma: a review of myomatous erythrocytosis syndrome. J Obstet Gynaecol Can 2020; 42 (2): 198-203.e3. https://doi.org/10.1016/j.jogc.2018.12.025
- Gangat N, Szuber N, Tefferi A. JAK2 unmutated erythrocytosis: 2023 update on diagnosis and management. Am J Hematol 2023; 98 (6): 965-81. https://doi.org/10.1002/ajh.26920
- McMullin MF, Harrison CN, Ali S, et al. A guideline for the diagnosis and management of polycythaemia vera. A British Society for Haematology Guideline. Br J Haematol 2019; 184 (2): 176-91. https://doi.org/10.1111/bjh.15648
- Mithoowani S, Laureano M, Crowther MA, Hillis CM. Investigation and management of erythrocytosis. CMAJ 2020; 192 (32): E913-8. https://doi.org/10.1503/cmaj.191587
- Fleming AR, Markley JC. Polycythemia associated with uterine myomas. Am J Obstet Gynecol 1957; 74 (3): 677-9. https://doi.org/10.1016/0002-9378(57)90528-8
- Suzuki M, Takamizawa S, Nomaguchi K, et al. Erythropoietin synthesis by tumour tissues in a patient with uterine myoma and erythrocytosis. Br J Haematol 2001; 113 (1): 49-51. https://doi.org/10.1046/j.1365-2141.2001.02682.x
- Macciò A, Chiappe G, Lavra F, Sanna E, et al. Laparoscopic hysterectomy as optimal approach for 5400 grams uterus with associated polycythemia: a case report. World J Clin Cases 2019; 7 (19): 3027-32. https://doi.org/10.12998/wjcc.v7.i19.3027
- Suresh P, Rizk S. Myomatous erythrocytosis syndrome: case report and review of the literature. Cureus 2020; 12 (3): e6892. https://doi.org/10.7759/cureus.6892
- Asano R, Asai-Sato M, Miyagi Y, et al. Aberrant expression of erythropoietin in uterine leiomyoma: implications in tumor growth. Am J Obstet Gynecol 2015; 213 (2): 199.e1-8. https://doi.org/10.1016/j.ajog.2015.02.016





